![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
65 Cards in this Set
- Front
- Back
|
Einteilung der immunologischen Reaktionen nach Coombs und Gell |
- Typ I (allergische Sofortreaktion) |
|
|
Typ I (allergische Sofortreaktion) |
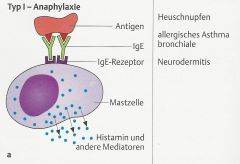
- Erstkontakt/Sensibilisierung
|
|
|
Typ I (allergische Sofortreaktion) |
- Erstkontakt mit körperfremdem Antigen |
|
|
Typ I (allergische Sofortreaktion) |
- Bindung des Antigens an die auf den Mastzellen und Basophilen gebundenen IgE-Antikörper |
|
|
Typ I (allergische Sofortreaktion) |
- 3–8 h nach Beginn der Frühphase |
|
|
Typ I (allergische Sofortreaktion) |
- allergische Rhinitis |
|
|
Typ II (antikörpervermittelte Zytotoxizität) |
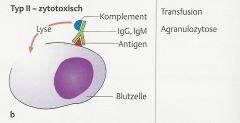
- Antikörper (IgG/IgM) richten sich gegen Antigene, die auf Zelloberflächen gebunden oder an anderen Gewebekomponenten fixiert sind. |
|
|
Typ II (antikörpervermittelte Zytotoxizität) |
- hyperakute Transplantationsabstoßung |
|
|
Typ II (antikörpervermittelte Zytotoxizität) |
- Antikörper richtet sich gegen Rezeptoren |
|
|
Typ II (antikörpervermittelte Zytotoxizität) |
- Rezeptoraktivierung: z.B. Morbus Basedow |
|
|
Typ III (immunkomplexvermittelte Reaktion) |
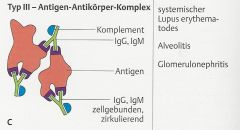
- Antikörper (IgG/IgM) richten sich gegen lösliche Antigene und bilden mit diesen Antigen-Antikörper-Komplexe (Immunkomplexe). |
|
|
Typ III (immunkomplexvermittelte Reaktion) |
- Glomerulonephritis (z.B. bei SLE, postinfektiös) |
|
|
Typ IV (Überempfindlichkeitsreaktion vom verzögerten Typ) |
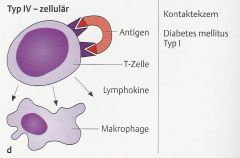
- APC präsentieren spezifisches Antigen an Sensibilisierte spezielle TH1-Lymphozyten (Delayed Type Hypersensitivity (DTH)-Lymphozyten) |
|
|
Typ IV (Überempfindlichkeitsreaktion vom verzögerten Typ) |
- Tuberkulinreaktion |
|
|
Allergien ・Ätiopathogenese (4) |
- genetische Prädisposition (Atopie) - mangelnde Forderung und Reifung des Immunsystems (Hygienehypothese) - erhöhte Umweltbelastungen (Umwelthypothese) - gesteigerte Entzündungsneigung |
|
|
Atopie ・Definition (1) |
- polygene vererbte Bereitschaft eines Organismus, auf unterschiedliche Umweltallergene mit einer gesteigerten IgE-Produktion zu reagieren (Typ-I-Hypersensitivitätsreaktion) |
|
|
Atopische Erkrankungen ・Definition (4) |
- allergische Rhinokonjunktivitis - allergischeS Asthma bronchiale - IgE-vermittelte Nahrungs- und Arzneimittelallergien |
|
|
Hygienehypothese ・Definition (3) |
- Während der Schwangerschaft ist das Gleichgewicht der TH1/TH2-Helferzellen zugunsten der proallergischen TH2-Antwort verschoben. - Im Rahmen der normalen Auseinandersetzung mit der Umwelt kommt es in den ersten Lebensjahren zu einer Umlenkung des Immunsystems in Richtung einer TH1-Antwort. - Bleibt dieser „Switch“ infolge einer mangelnden Antigenstimulation aus, dominiert im späteren Leben die proallergische TH2-Reaktion. |
|
|
Kreuzallergie ・Definition (2) |
- unterschiedliche Moleküle weisen ähnliche Epitope auf → gegen ein Allergen gerichtete spezifische IgE-Antikörper können auch andere Allergene erkennen (bsp Pollen und Nahrungsmitteln, z.B. Birkenpollen und Äpfeln) |
|
|
Allergien |
- Typ-I-Allergie - Typ-II-Allergie - Typ-III-Allergie - Typ-IV-Allergie
(nach Coombs und Gell) |
|
|
Allergien |
- Lokale Allergiesymptome - anaphylaktischer Schock |
|
|
Typ-I-Allergie |
- Haut: Juckreiz, Rötung, Ödem- und Quaddelbildung (Urtikaria) |
|
|
Typ-I-Allergie |
- Stadium I (leichte allergische Reaktion) - Stadium II (mäßige allergische Reaktion) - Stadium III (ausgeprägte allergische Reaktion; anaphylaktischer Schock) - Stadium IV (vital bedrohliche allergische Reaktion) |
|
|
Typ-I-Allergie |
- leichte Allgemeinsymptome (Unruhe, Kopfschmerzen) |
|
|
Typ-I-Allergie |
- zusätzliches Auftreten von Kreislaufsymptomen (Tachykardie, Blutdruckabfall) |
|
|
Typ-I-Allergie |
- zusätzlich Kreislaufschock |
|
|
Typ-I-Allergie |
- Kreislauf- und Atemstillstand |
|
|
Allergien |
- am häufigsten durch Arzneimittel ausgelöst - Betrifft va das Blutsystem → immunhämolytischen Anämie → Thrombozytopenie → Neutropenie/Agranulozytose |
|
|
Allergien |
- am häufigsten durch Arzneimittel, Nahrungsmittel, Insekten- oder Schlangengifte und organische Stäube ausgelöst. |
|
|
Typ-III-Allergie ・Einteilung nach Klinik (2) |
- Lokale Immunkomplexerkrankungen - Generalisierte Immunkomplexerkrankungen |
|
|
Lokale Immunkomplexerkrankungen ・Definition (4) |
- Auftreten nach lokaler Antigenapplikation - Typische Krankheitsbilder → exogen-allergische Alveolitis (Einatmung organischer Stäube) → glutensensitive Enterophathie (orale Aufnahme glutenhaltiger Nahrungsmittel → kutane Arthus-Reaktion (auslösende Allergen intrakutan injiziert) |
|
|
Generalisierte Immunkomplexerkrankungen ・Definition (4) |
- am häufigsten durch Arzneimittel, Insekten- und Schlangengifte ausgelöst - Immunkomplexe lagern sich in unterschiedlichen Geweben (Klinik vielgestaltig) |
|
|
Allergien |
- spielen sich v.a. an der Haut ab |
|
|
Typ-IV-Allergie ・Klinik (3) |
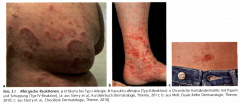
- Allergische Kontaktdermatitis - Infektallergie/Tuberkulinreaktion - Tuberkulöses Granulom |
|
|
Allergien |
- Hauttestungen - serologische Untersuchungen - organbezogene Provokationstestungen
|
|
|
Typ-I-Allergie ・Routinediagnostik (2) ・weiterführende Diagnostik (3) |
・Routinediagnostik - Prick-Test - Nachweis einer Eosinophilie und Bestimmung der Gesamt-IgE-Konzentration im Serum
- Intrakutantest - Nachweis allergenspezifischer IgE-Antikörper - Provokationstestungen - Histamin-Release-Test - Bestimmung des eosinophilen kationischen Peptids (ECP) und des Tryptasespiegels |
|
|
Typ-II und III-Allergie |
・Routinediagnostik - klinische Symptomatik
- ELISA - direkter Coombs-Test - Immunfluoreszenz |
|
|
Typ-IV-Allergie |
・Routinediagnostik - Epikutantest
- Lymphozytentransformationstest - Provokationstestungen |
|
|
Hauttestungen ・Definition (2) |
- hochsensitiver aber mäßig spezifischer Nachweis einer Sensibilisierung (nicht Allergie) (Cave: antiallergische Medikamente) - intra- oder epikutane Applikation des verdächtigten Antigens
(immer in Notfallbereitschaft durchführen)
|
|
|
Hauttestungen ・Verschiedene Verfahren (3) |
- Prick-Test - Intrakutantest - Epikutantest |
|
|
Prick-Test ・Indikation (1) |
- Typ-I-Allergie: Test der 1. Wahl, da kostengünstig |
|
|
Prick-Test |
- Auftropfen des gelösten Allergens auf die Haut und Einstechen der Lösung in die obere Hautschicht mittels Prick-Lanzette - zusätzlich Negativ- (Testlösung ohne Antigen) und Positivkontrolle (Histaminlösung) |
|
|
Prick-Test |
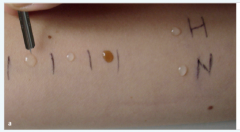
- Ablesen nach 20 min |
|
|
Intrakutantest |
- Typ-I-Allergie: Durchführung bei negativem Prick-Test, aber anhaltendem klinischem Verdacht (sensitiver als Prick-Test) |
|
|
Intrakutantest |
- oberflächliche intrakutane Injektion der Allergenlösung mit einer speziellen Nadel → am Applikationsort entsteht eine Quaddel - zusätzlich Negativ- (Testlösung ohne Antigen) und Positivkontrolle (Histaminlösung) |
|
|
Intrakutantest |
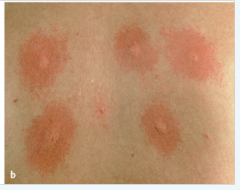
- Ablesen nach 20 min |
|
|
Epikutantest ・Indikation (1) |
- Typ-IV-Allergie |
|
|
Epikutantest |
- Die in Vaseline eingearbeiteten Allergene werden mithilfe von Testpflastern auf der Haut fixiert. |
|
|
Epikutantest |
- Ablesen nach 48 h, 72 h und 96 h
(Bei der Typ-IV-Allergie nimmt der Befund im Epikutantest typischerweise von der 1. zur 2. Ablesung zu (Crescendo-Reaktion) und geht über den eigentlichen Testort hinaus (Streureaktion)!) |
|
|
serologische Untersuchungen ・Definition (4) |
- wenig zuverlässigige Methode - gehört nicht zur Routinediagnostik, indiziert wenn → zwischen Hauttest und Anamnese eine deutliche Diskrepanz besteht → Hauttestung nicht möglich → Allergie zu eingreifenden Veränderungen beim Patienten führen (Arbeitsplatzwechsel) |
|
|
serologische Untersuchungen |
- Typ-I-Allergien → antigenunabhängige Tests
- Typ-II- und Typ-III-Allergien → ELISA (spezifischer Antikörper) → direkter Coombs-Test (Erythrozytäre Antikörper) → Immunfluoreszenz (Gewebe abgelagerte Immunkomplexe)
- Typ-IV-Allergie → Lymphozytentransformationstest (LTT) (sensibilisierte T-Lymphozyten) |
|
|
Typ-I-Allergien ・antigenunabhängige Tests (2) |
- Nachweis einer Eosinophilie und die Bestimmung der Gesamt-IgE-Konzentration im Serum - Cave: Eosinophilie und Gesamt-IgE-Erhöhung auch bei anderen Erkrankungen nachweisbar sind (z.B. parasitäre Infektionen) |
|
|
Typ-I-Allergien |
- Nachweis allergenspezifischer IgE-Antikörper mithilfe des Enzym-Immunassays (EIA) oder Radio-Allergen-Sorbens-Tests (RAST) - Histamin-Release-Test (Nachweis einer IgE-vermittelten Histaminfreisetzung aus Basophilen nach Zugabe von Allergenen; aufwendig), - Bestimmung des eosinophilen kationischen Peptids (ECP, Freisetzung aus eosinophilen Granulozyten, v.a. Verlaufsbestimmung, gute Korrelation mit Krankheitsaktivität) - Bestimmung des Tryptasespiegels (Ausschüttung aus aktivierten Mastzellen, hochspezifischer Parameter für den Nachweis aktiver Mastzellen). |
|
|
Organbezogene Provokationstests ・Indikation (1)
|
- Diskrepanz zwischen der klinischen Symptomatik und den Haut- bzw. serologischen Testungen |
|
|
Organbezogene Provokationstests |
- Applikation verdächtiger Allergene auf natürlichem Wege (bsp Methacholintest) - Nachweis einer Reaktion erfolgt mithilfe der Rhinomanometrie, der Lungenfunktionsprüfung oder der Endoskopie. - Da bei jedem Provokationstest die Gefahr einer anaphylaktischen Reaktion besteht, dürfen diese ausschließlich stationär durchgeführt werden. |
|
|
Allergien |
- Pseudoallergische Reaktionen (dosisabhängig und laufen ohne vorherige Sensibilisierungsphase ab.)
|
|
|
Pseudoallergische Reaktionen ・Definition (3) |
- nicht immunologischen, d.h. IgE-unabhängigen, unspezifischen Mastzellaktivierung und Histaminfreisetzung - Auslöser sind z.B. verschiedene Arzneimittel (z.B. NSAR, Opiate, Dextrane, Muskelrelaxanzien, Kontrastmittel) und Nahrungsmittelbestandteile (z.B. Lektine, biogene Amine). - Symptome gleichen Typ-I-Allergie
|
|
|
Allergien |
- Allergenkarenz - Spezifische Immuntherapie (Hyposensibilisierung) - Pharmakotherapie
|
|
|
Spezifische Immuntherapie (Hyposensibilisierung) ・Definition (1) |
- ständige Anwesenheit des Allergens → Induktion eines „Isotypen-Switchs“ → Bildung von IgG-Antikörpern, die die Allergene „abfangen“ und damit die IgE-Antikörper-Produktion hemmen |
|
|
Spezifische Immuntherapie (Hyposensibilisierung) |
- Typ-I-Allergien (wirksam insbesondere bei Bienengift-, Pollen- und Hausstaubmilbenallergie) |
|
|
Spezifische Immuntherapie (Hyposensibilisierung) |
- Das auslösende Allergen wird dem Patienten regelmäßig subkutan in aufsteigender Dosierung über einen längeren Zeitraum (mehrere Jahre bis lebenslang) appliziert - Einfacher ist die sublinguale Allergenapplikation; hierbei ist allerdings eine tägliche Anwendung erforderlich. (Compliance) |
|
|
Spezifische Immuntherapie (Hyposensibilisierung) |
- Erfolgsquote → 90 % bei Bienengiftallergie → 80–85 % bei allergischer Rhinitis oder Asthma bronchiale, bei Pollenallergie → 60–70 % bei Hausstaubmilbenallergie. |
|
|
Pharmakotherapie ・Typ-I-Allergie (5)
|
- Cromoglicinsäure, Theophyllin (Mastzellstabilisation) - Antihistaminika (Hemmung der Histaminwirkung am H1-Rezeptor) - Glukokortikosteroide - Organbezogene Therapie: β2-Sympathomimetika, Anticholinergika, Theophyllin bei Bronchospasmus, Xylometazolin bei Rhinitis - Patienten mit erhöhtem Risiko zur anaphylaktischen Reaktion erhalten ein Notfallset, bestehend aus einer Adrenalin-Fertigspritze (zur Selbstinjektion i.m.), einem Glukokortikoid und einem H1-Antihistaminikum |
|
|
Pharmakotherapie |
- Glukokortikosteroide - Immunsuppressiva - hochdosierte Immunglobuline - Plasmapherese. |
|
|
Pharmakotherapie |
- Hautallergien → Antihistaminika → lokale und orale Glukosteroide → ggf. Immunsuppresiva
- Infektallergie → spezifische antibiotische Therapie (z.B. antituberkuloide Therapie). |

