![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
47 Cards in this Set
- Front
- Back
|
Erkrankungen des Lungenkreislaufs ・Übersicht (3) |
- Lungenödem - Lungenembolie - Pulmonale Hypertonie und Cor pulmonale |
|
|
Lungenödem ・Definition (1) |
- Pathologisch erhöhte pulmonale Flüssigkeitsansammlung im Interstitium (interstitielles Lungenödem) oder Alveolarraum (alveoläres Lungenödem). |
|
|
Lungenödem ・Ätiologie (5) |
- erhöhter hydrostatischer Druck (zb kardiales Lungenödem, häufigstes) - erniedrigter kolloidosmotischer Druck (zb Hypalbuminämie) - erhöhter Kapillarpermeabilität (durch Noxen zb Magensaft) - erniedrigter Alveolardruck (zb Höhenlungenödem) - verminderter Lymphdrainage (selten, zb Lymphangiosis carcinomatosa) |
|
|
Lungenödem ・Einteilung (2) (3) |
- interstitielles Lungenödem → extravasale Transsudat kann nicht mehr abtransportiert werden → Flüssigkeitsakkumulation im spärlichen pulmonalen BGW. → Einschränkung der Lungen-Compliance → Verbreiterung der Diffusionsstrecke für die Atemgase (→ Hypoxämie)
→ Überschreiten der Kapazität des Interstitiums → Flüssigkeit, Erythrozyten und Plasmaproteine treten in den Alveolarraum über. → ↓pulmonales Gasvolumen und beeinträchtigung der Diffusion |
|
|
Lungenödem ・Klinik (2) |
- interstitielles Lungenödem: Husten, Dyspnoe, ("Asthma kardiale") - alveoläres Lungenödem: massive Atemnot, schaumig, evtl. blutig tingierter Auswurf |
|
|
Lungenödem ・Diagnostik (2) |
- Körperliche Untersuchung - Rx-Thorax |
|
|
Lungenödem ・Körperliche Untersuchung (2) |
- Interstitielles Lungenödem
|
|
|
Interstitielles Lungenödem ・Rx-Thorax (2) (Bild) |
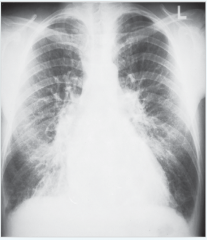
- Baso-apikale Umverteilung (Kranialisierung) → kollabierte apikale Gefäße durch den erhöhten pulmonalvenösen Druck erweitert - Kerley-Linien (Horizontale Linien im Unterlappen) → prall gefüllten Lymphgefäße → Verdickung der Interlobärsepten → |
|
|
Alveoläres Lungenödem ・Rx-Thorax (3) (Bild) |
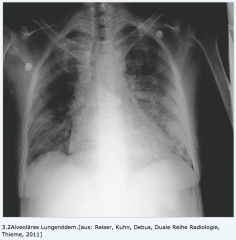
- grobfleckig-konfluierenden, milchglasartigen Verschattungen - Schmetterlingsödem (Verschattunge mit Ursprung Hili (va kardiale Genese) - oft bilaterale Pleuraergüsse |
|
|
Lungenödem ・Therapie (6) |
- Oberkörper hoch- und Beine tieflagern - Sauerstoff mit hoher Flussrate (10 l/min) über eine Sauerstoffmaske - Sedierung (Morphin oder Diazepam, jeweils 5–10 mg i.v.) - Vor- und Nachlastsenkung (z.B. Nitroglyzerin) - Flüssigkeitsentzug (Diuretikum, z.B. Furosemid 20–40 mg i.v.). - Giftgasintoxikation: 24 h Überwachung und wiederholt Steroide inhalieren |
|
|
Lungenembolie (LE) ・Definition (1) |
- Verlegung einer oder mehrerer Lungenarterien durch thrombotisches Material aus dem venösen System |
|
|
Lungenembolie (LE) ・Ätiologie (1) |
- 90% TVT (am häufigsten proximalen Oberschenkel oder dem Becken) |
|
|
Lungenembolie (LE) ・Pathogenese (12) |
- (Teil-)Verlegung der pulmonalen Strombahn → ↑Totraumventilation → arterieller Hypoxämie - Thrombus schüttet vasoaktive Mediatoren (zb Thromboxan) aus → akute pulmonal-arterielle Hypertonie (30–40 mmHg). → akuter Rechtsherzbelastung (akutes Cor pulmonale) → Dilatation rechter Kammer und Verlageurng des Septums → ↓diastolische Füllung des linken Ventrikels → ↓Herzzeitvolumen (HZV) → kardiogener Schock (inkl. periphere Vasokonstriktion) - Lungeninfarkt selten (10% LE) da doppelte Versorgung (wenn dann Hämorrhagisch) → keilförmige Läsionen, die der Blutversorgung des betroffenen Bezirks entsprechen
|
|
|
Lungenembolie (LE) ・Komplikationen (3) |
- chronische pulmonal-arterielle Hypertonie - chronische Minderperfusion → gestörte Surfactant-Produktion → atelektatische Lungenbezirken - Infarktpneumonie |
|
|
Lungenembolie (LE) ・Klink (6) |
- akut einsetzende Dys- bzw. Tachypnoe - Husten - Thoraxsz - Massive LE = kardiogener Schock - nur selten Symptome einer Phlebothrombose - Hämoptyse als Hinweis auf Lungeninfarkt |
|
|
Lungenembolie (LE) ・Diagnostik (8) (Bild) |
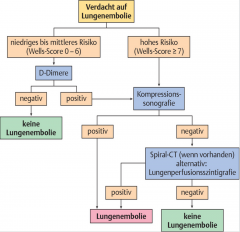
- EKG - BGA - Labor - Wells-Score - Rx-Thorax - CT - Lungenszintigraphie - Echo |
|
|
Lungenembolie (LE) ・EKG (4) |
- Anzeichen der Rechtsherzbelastung wie ein SI-QIII-Typ (tiefes S in Ableitung I und tiefes Q in Ableitung III) - P-dextroatriale (P-Welle > 0,25 mV in Ableitung II) - Rechtsschenkelblock - T-Negativierungen in Ableitung II, V1–3) |
|
|
Lungenembolie (LE) ・BGA (2) |
- Hypoxie - oft infolge der Hyperventilation auch eine Hypokapnie |
|
|
Lungenembolie (LE) ・Labor (2) |
- D-Dimer → 95 % Sensitivität Ausschluss einer Thrombose → < 200 μg/ml ist eine LE unwahrscheinlich → erhöhter D-Dimer-Wert alleine keine Aussage (geringen Spezifität) - Troponin-I, Troponin-T und Brain-derived natriuretic Peptide (BNP) erhöt bei schweren LEs (nur prognostische keine diagnostische Relevanz) |
|
|
Lungenembolie (LE) ・Wells-Score (7) |
・3,0 Punkte - klinische Zeichen einer tiefen Venenthrombose (TVT) - LE wahrscheinlicher als eine andere Diagnose
・1,5 Punkte - Herzfrequenz > 100/min - Immobilisation oder OP in den letzten 4 Wochen - frühere TVT oder Lungenembolie
・1,0 Punkte - Hämoptyse - Krebserkrankung (aktiv oder in den letzten 6 Monaten) |
|
|
Lungenembolie (LE) ・Wells-Score Auswertung (3) |
- > 6 hohe LE-Wahrscheinlichkeit - 2–6 mittlere LE-Wahrscheinlichkeit - < 2. geringe LE-Wahrscheinlichkeit |
|
|
Lungenembolie (LE) ・Rx-Thorax (4) (Bild) |
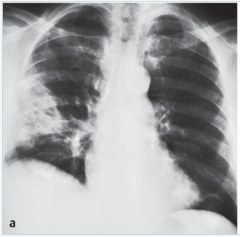
- In der Akutphase häufig unauffällig - prominente Hili - Kalibersprünge in den zentralen Gefäßen - regionale Perfusionsstörungen
(- Bild: Im Mittel- und Unterfeld dreieckförmige Verschattung (Lungeninfarkt). Kleiner Pleuraerguss und Zwerchfellhochstand) |
|
|
Lungenembolie (LE) ・CT (3) (Bild) |
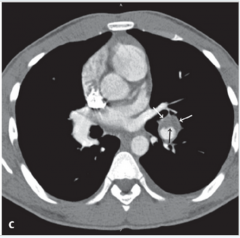
- thorakale Spiral-CT mit Kontrastmittel - Nach Applikation eines Kontrastmittelbolus stellt sich der Thrombus als hypodense Aussparung innerhalb des Gefäßes dar. - Hohe Spez und Sens sowie schnell durchführbar |
|
|
Lungenembolie (LE) ・Lungenszintigrafie (Perfusions-Ventilations-Szintigrafie) (3) (Bild) |
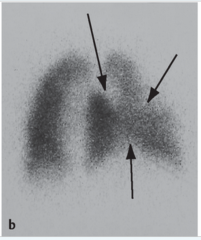
- Perfusionsszintigrafie → Hohe Sensitivität (98 %) zum Ausschluss → keilförmige Perfusionsausfälle (Spezifität 10 %) → In Kombination mit Ventilationsszintigrafie und bei entdecktem Mismatch (fehlende Perfusion bei erhaltener Ventilation) erhöt sich Spezifität |
|
|
Lungenembolie (LE) ・Echo (2) |
- Dilatation des rechten Ventrikels, eingeschränkter Wand- und abnormer Septumbewegung - Trikuspidalinsuffizienz |
|
|
Lungenembolie (LE) ・Therapie (3) |
- notfallmedizinische Maßnahmen - Spezifische Therapie → Antikoagulation → Rekanalisation - Sekundärprophylaxe |
|
|
Lungenembolie (LE) ・notfallmedizinische Maßnahmen (4) |
- Oberkörper hochlagern |
|
|
Lungenembolie (LE) ・Spezifische Therapie (Tabelle) (4) |

- Abhängig von Mortalitätsrisiko → niedriges Mortalitätsrisiko (= hämodynamisch stabil, keine rechtsventrikuläre Dysfunktion und keine Myokardschädigung) → mäßiges Mortalitätsrisiko (= hämodynamisch stabil, aber rechtsventrikuläre Dysfunktion und Myokardschädigung) → hohees Mortalitätsrisiko (= Schock, Hypotension, kardiopulmonale Reanimation notwendig) |
|
|
Lungenembolie (LE) ・Antikoagulation (5) |
- niedriges Mortalitätsrisiko → niedermolekulares Heparin oder Fondaparinux
- hohes Blutungsrisiko oder schwere Niereninsuffizienz → unfraktionierte Heparine
- mäßiges Mortalitätsrisiko → Therapiempfehlungen entsprechen niedrigem Risiko
- hohees Mortalitätsrisiko → unfraktionierte Heparine → systemische Lyse
- Alle: Sekundärprophylaxe mit Vitamin-K-Antagonisten |
|
|
Lungenembolie (LE) ・Rekanalisation (3) |
- systemische Fibrinolyse → Streptokinase, Urokinase oder rekombinantem Gewebe-Plasminogenaktivator - Thrombusfragmentation über Katheter, evtl. mit lokaler Lyse - operative Embolektomie (hohe Letalität, indiziert bei Versagen anderer Maßnahmen). |
|
|
Lungenembolie (LE) ・Sekundärprophylaxe (1) |
- Vitamin-K-Antagonisten → erste Thrombembolie mit transientem Risikofaktor, z.B. Operation (3 Monate) |
|
|
Pulmonale Hypertonie ・Definition (2) |
- Erhöhung des pulmonalarteriellen Mitteldrucks auf ≥ 25 mmHg in Ruhe. - Die Drucksteigerung kann akut oder chronisch auftreten und führt zum Cor pulmonale. |
|
|
Cor pulmonale ・Definition (1) |
- Rechtsventrikuläre Hypertrophie oder Dilatation als Folge einer Lungenerkrankung (mit Widerstandserhöhung im Lungenkreislauf) |
|
|
Pulmonale Hypertonie ・Ätiologie (2) |
- häufigsten Ursachen der akuten pulmonalen Hypertonie → Lungenembolie → Asthmaanfall
- häufigsten Ursachen der chronischen pulmonalen Hypertonie → Grunderkrankungen der Lunge (z.B. COPD) → Grunderkrankungen des linken Herzens (z.B. Mitralklappenvitien) → (In Entwicklungsländern) Schistosomiasis (Bilharziose) |
|
|
Pulmonale Hypertonie ・Pathophysiologie (9) |
- mechanische Obstruktion oder
→ ↑Widerstand im kleinen Kreislauf → Umbau des Lungengewebes (Remodeling) → ↓Elastizität der Gefäße und ↓Lumen → ↑pulmonalarterielle Druck |
|
|
Pulmonale Hypertonie ・Funktionelle WHO-Schweregradeinteilung (nach Barst et al.) (5) |
- Klasse I → Patienten mit pulmonaler Hypertonie ohne Beeinträchtigung der alltäglichen körperlichen Aktivität. → Gewöhnliche körperliche Aktivität führt nicht zu Dyspnoe, Müdigkeit, Brustschmerz oder Präsynkope.
- Klasse II → Patienten mit pulmonaler Hypertonie und leichter Beeinträchtigung der alltäglichen körperlichen Aktivität. → Es bestehen keine Beschwerden in Ruhe, jedoch führt normale körperliche Aktivität zu Dyspnoe, Müdigkeit, Brustschmerz oder Präsynkope.
- Klasse III → Patienten mit pulmonaler Hypertonie und deutlicher Beeinträchtigung der alltäglichen körperlichen Aktivität. → Es bestehen keine Beschwerden in Ruhe, jedoch führt schon weniger als die normale körperliche Aktivität zu Dyspnoe, Müdigkeit, Brustschmerz oder Präsynkope.
- Klasse IV → Patienten mit pulmonaler Hypertonie, die bereits in Ruhe unfähig zu jeglicher körperlicher Aktivität sind und Zeichen eines Rechtsherzversagens aufweisen können. → Dyspnoe und/oder Müdigkeit können in Ruhe vorhanden sein, wobei sich die Symptome bei nahezu jeder körperlichen Aktivität verstärken. |
|
|
Pulmonale Hypertonie ・Diagnostik (5) |
- EKG - Lungenfunktion - Echokardiografie - Rx-Thorax - Katheteruntersuchung |
|
|
Pulmonale Hypertonie ・EKG (4) |
- typischen Zeichen der Rechtsherzbelastung (Bei fortgeschrittener Erkrankung) → rechtsbetonter Lagetyp → P-dextroatriale → Rechtsschenkelblock mit entsprechenden Erregungsrückbildungstörungen (negative T-Welle) in V1–3 (evtl. bis V6) → Sokolow-Lyon-Index ≥ 1,05 mV mit hohem R in V1 oder V2 und tiefem S in V5 oder V6. |
|
|
Pulmonale Hypertonie ・Lungenfunktion (3) |
- leichte restriktive Ventilationsstörung mit geringer peripherer Obstruktion - Einschränkungen der Diffusionskapazität - unspezifische bronchiale Hyperreagibilität. |
|
|
Pulmonale Hypertonie ・Echokardiografie (2) |
- hohen Sensitivität und Spezifität - wichtiges Screening-Verfahren über den Zustand des rechten Ventrickels |
|
|
Pulmonale Hypertonie ・Rx-Thorax (3) (Bild) |
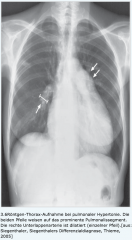
- prominente Pulmonalissegment - dilatierte zentrale Pulmonalarterien mit Kalibersprüngen am Übergang zu den Segmentarterien („amputierter Hilus“) - Herzsilhouette verbreitert |
|
|
Pulmonale Hypertonie ・Katheteruntersuchung (1) |
- Bestimmen des Drucks im rechten Herzen sowie in der A. pulmonalis, der pulmonalarterielle Gefäßwiderstands und das Herzzeitvolumens |
|
|
Pulmonale Hypertonie ・Therpie (4) |
- Allgemeine Massnahemen - Supportive Pharmakotherapie - Spezifische Pharmakotherapie - Interventionen und operative Massnahmen |
|
|
Pulmonale Hypertonie ・Allgemeine Massnahemen (5) |
- Körperliche Aktivität |
|
|
Pulmonale Hypertonie ・Supportive Pharmakotherapie (3) |
- orale Antikoagulation (Lungenembolien und verschiedene Formen der pulmonalarteriellen Hypertonie) |
|
|
Pulmonale Hypertonie ・Spezifische Pharmakotherapie (4) |
- Kalziumantagonisten (Nifedipin, Diltiazem, Verapamil) → Nur in 20 % wirksam - Prostazyklin-Analoga (Iloprost i.v. oder inhalativ) → selektive vasodilatation der Pulmonalgefäße (↑Belastbarkeit) - selektive Endothelin-(ET-)Rezeptorantagonisten → Verzögern Krankheitsprogression und ↑Belastbarkeit. → Cave: vielfältigen Enzyminteraktionen (u.a. mit Vitamin-K-Antagonisten, oralen Kontrazeptiva, Sildenafil), die Hepatotoxizität, Ödembildung und Teratogenität. - Phosphodiesterase-Typ-5-Inhibitoren (Sildenafil) → Günstige Effekte in Kombination mit Prostanoiden oder Bosentan. → Allerdings vasodilatative Nebenwirkungen (Flush, Kopfschmerz, Epistaxis). |
|
|
Pulmonale Hypertonie ・Interventionen und operative Massnahmen (3) |
- Indiziert bei Versagen der medikamentösen Therapie (- atriale Septostomie) - Lungentransplantation |

