![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
147 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
a que se le denomina Infecciones agudas de las vías respiratorias superiores |
Enfermedad infecciosa del aparato respiratorio hasta antes de la epiglotis en un periódo <15 días |
|
|
|
Datos sugestivos de faringoamigdalitis estreptocócica (4) |
1. fiebre 2. Exudado amigdalino, inflamación amigdalina o faringe hiperemica 3. Adenopatía anterior dolorosa o linfadenitis 4. Ausencia de tos |
|
|
|
datos sugestivos de Faringitis viral y principales agentes |
Tos Disfonía Congestión nasal Dolor faríngeo (>5 días de duración) Rinovirus, parainfluenza, influenza, adenovirus, virus sincitial |
|
|
|
datos sugestivos de rinitis alérgica(3) |
Congestión nasal Rinorrea Estornudos y prurito nasal asociado fuertemente a cambios estacionales |
|
|
|
Datos sugestivos de sinusitis (6-6) y como se clasifica |
CC de vías respiratorias de >7 días mayores: rinorrea purulenta, obstrucción nasal, dolor facial, hiposmia, anosmia, fiebre menores: cefalea, tos, halitosis, fatiga, otalgia, plenitud otica
Lactantes: dx basta con rinofaringitis con tos de >7 días de evolución (el seno más afectado es el 1° maxilar y 2° etmoidal)
Aguda <4 semanas, subaguda 4 a 12 semanas, crónica (>12 semanas)
|
Datos de comunicación 1. Trombosis del seno cavernoso: equimosis, respuesta pupilar lenta, oftalmoplejia, ceguera (suele ser bilatera) 2. Tumor hinchado de pott: osteomielitis localizada que causa tumefacción pastosa en la frente 3. Meningitis 4. Cefalea intensa, vómito en proyectil, alteración del estado de alerta, fiebre alta |
|
|
Datos sugestivos de resfriado común (7) |
Enfermedad autolimitada de 5 a 14 días de duración caracterizado por: 1. Congestión nasal 2. fiebre 3. Odinofagia 4. Tos 5. Disfonía 6. Irritabilidad 7. Congestión conjuntival |
|
|
|
Signos de alarma que requieren atención de urgencias pediatría en un paciente con IAVAS (7) |
1. Síntomas neurológicos 2. Síntomas de obstrucción de vía aérea superior 3. Síntomas de obstrucción de vía aérea inferior 4. Alteración del volumen urinario 5. Vómito persistente 6. Exantema petequial o purpurico 7. En caso de sinusitis: alteraciones visulaes, orbitales, del estado mental, fiebre >39°C |
|
|
|
Indicaciones para acudir a nueva valoración en paciente con IAVAS |
1. Fiebre >3 días 2. Exacerbación 3. Aparición de nuevos síntomas 4. Falta de mejoría después de 10 días |
|
|
|
cuando esta indicado solicitar laboratorios en un px con IAVAS y en que orden se solicitan |
1. >3 años que cumpla criterios de centor 2. Falla a tx
a) prueba de detección rápida S. pyogenes b) confirmatoria: cultivo exudado faríngeo (agar sangre gold standar) c) antiestreptolisinas: complicaciones crónicas por S. pyogenes |
|
|
|
Describe los criterios de Centor |
Fiebre >38 ° C..................... 1 punto Ausencia de tos......................1 punto Adenopatías cervicales anteriores...1 punto Exudado amigdalar............... 1 punto Edad 3 a <15 años........................... 1 punto 15 a 45 años........................... 0 puntos >45 años................................ -1 punto |
|
|
|
En base a los criterios de Centor cuando esta indicado solicitar cultivos y cuando iniciar tratamiento de inmediato |
2-3 puntos criterios de centor: tomar cultivo y dar tx solo si es positivo 4-5 puntos criterios de centor: iniciar tratamiento antibiótico |
|
|
|
Manejo antimicrobiano faringitis estreptococica |
1ra opción: penicila G benzatinica alternativas: -Penicilina procaínica/ alergia: eritro o clinda
Falla 1ra opción: amoxi-clav /alergia: clinda |
|
|
|
Indicaciones absolutas y relativas de amigdalectomía |
absolutas: obstrucción de vía aérea relativas: absceso periamigdalino, 2 episodios de crisis convulsivas febriles, amigdalitis hemorrágica, quistes amigdalinos, infección crónica por difteria |
|
|
|
Complicaciones faringoamigdalitis |
Supurativas: Angina fusoespirilar (o de vincent): ulcera amigdalar recubierta con membrana grisácea Angina Ludwing: infección sublingual y submandibular Sx de Lemierre: sepsis postangina, faringoamigdalitis que ocasiona tromboflebitis de la vena yugular interna No Supurativas: FR, glomerulonefritis PANDA: trastorno neuropsiquiátrico autoinmune pediátrico asociado a estreptococo
|
|
|
|
Cuándo esta indicado solicitar estudios de imagen para diagnosticar sinusitis y cuáles son el inicial, el de elección y el EO |
Cuando hay dudas en el dx clínico, falla tx o secreción unilateral
-inicial: Rx Cadwell y lat de cráneo TAC simple de cráneo (elección) Punción del seno para cultivo (estándar de oro) |
|
|
|
Manejo antimicrobiano de sinusitis |
amoxi-clav Fluorquinolonas aereas alergia: macrolidos o TMP/SMX (por la alta resistencia actualmente el tx de elección en caso de alergia son las fluorquinolonas-moxiflox y levoflox) |
|
|
|
Principales complicaciones de sinusitis (5) |
celulitis orbitaria Empiema dural o epidural Absceso cerebral Trombosis del seno dural Osteomielitis lamina interna y externa seno frontal (tumor de Pott)
|
|
|
|
A que se le denomina diarrea |
aumento en el peso diario de heces (>250) con un aumento en el numero de deposiciones (>3/24hr) y una disminución en su consistencia |
Existe la diarrea con excrecion normal (<250gr), suele ir acompañada de tenesmo y las principales causa son: -colon irritable -hipertiroidismo -enfermedad anorrectal -proctitis -trauma Qx u obstétrico |
|
|
Ante un paciente con diarrea, ¿Con qué tres preguntas se debe iniciar su abordaje? |
1) Es aguda (<2 semanas) o es crónica (3 o más semanas) 2) Procede del intestino Delgado o grueso 3) Existe una causa NO gastrointestinal para la diarrea |
Tips para el dx: 1. huevo y aves: salmonella o campylobacter 2. mariscos: vibrio parahemolyticus 3. agua: parvovirus, giardia 4. sangre en heces: inflamatoria 5. bajo volumen liquido: trastorno motilidad 6. voluminosa, fétida, grasosa: malabsorción 7. artritis: enfermedad whipple 8. dermatitis herpetiforme: sprue celiaco 9. queilosis o glosistis: malabbsorcion 10. masa abdominal: Ca colon, CROHN, diverticulitis |
|
|
¿Cómo se distingue de una diarrea del instestino grueso y del intestino delgado? |
Grueso: acuosa y suele ir acompañada de moco, sangre, pujo, tenesmo y dolor en hipogastrio
Delgado: heces blandas y abundantes con esteatorrea y mal olientes. el dolor es periumbilical y suele ir acompañado de nauseas
|
|
|
|
¿Cuáles son las principales causas de diarrea no intestinal? |
1. hipertiroidismo 2. DM 3. Ansiedad 4. Drogas: digoxina, tiazidas , alcohol, tabaco 5. sales biliares |
|
|
|
Abordaje de las diarreas agudas |
1) Sin signos sistémicos: no requiere dx etiológico (no hacer coprocultivo): unicamente dar tx sintomatológico 2) Fiebre >39°, sangre, >14 días, inmunosupresión, edad avanzada o deshidratación a) descartar causas no infecciosas: hospitalización, antibióticos b) leucocitos fecales: -(+): origen inflamatorio >infecciosa: shigella, salmonella, campylobacter -(-): diarrea acuosa aguda autolimita (salmonela, E. coli no toxica) c) Cultivos (tenga leucos + o -). Realizar diagnostico definitivo (bacterias o parásitos)
|
|
|
|
Principales diferencias entre una diarrea viral y una bacteriana |
La gastroenteritis viral es de corta duración y está asociada a mayor riesgo de vómito y deshidratación.
La gastroenteritis bacteriana se asocia más frecuentemente con dolor abdominal grave y a veces con diarrea sanguinolenta. |
|
|
|
Relación edad-enteropatógenos mas comunes |
<1 año: rotavirus, noravirus, adenovirus, salmonella 1 a 4 años: rotavirus, noravirus, adenovirus, salmonella, campylobacter, yersinia >5 años: campylobacter, salmonella, rotavirus |
|
|
|
Cuando considerar el uso de antibióticos en un paciente con diarrea (6) |
1. Con sospecha o confirmación de sepsis. 2. Con infección bacteriana con diseminación extraintestinal. 3. Diarrea invasiva (inicio agudo, sanguinolenta/mucosa,con leucocitos polimorfonucleares en heces cuando está disponible el estudio y fiebre alta. 4. Menores de 6 meses con gastroenteritis por salmonella o desnutrido o inmunocomprometido con gastroenteritis por salmonella. 5. Con Enterocolitis Pseudomembranosa asociada a Clostridium difficile, giardiosis, disenteria o cólera. |
|
|
|
Manejo antibiótico de las principales causas de gastroenteritis infecciosa |
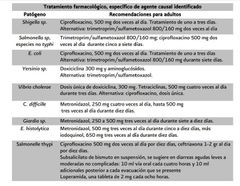
campylobacter: eritromicina |
|
|
|
Método de transmisión de E. coli |
1. Alimentos o agua contaminada 2. Contacto con con persona o fomite infectado La mayoría de los contagios son el el hogar o en guarderias |
|
|
|
Cuadro clínico de E. coli en base a su patotipo |
1. E. coli productor de toxina shiga (STEC): diarrea, colitis hemorrágica, SHU 2. E. coli enteropatógena (EPEC): diarrea acuosa en niños <2 años. Puede causar diarrea crónica 3. E. coli enteroinvasiva (EIEC): diarrea acuosa (muy rara ves causa disentería), con leucos y fiebre 4. E coli enteronegativa (EAEC): diarrea acuosa >14 días |
|
|
|
Abordaje dx de una infección por E. coli |
1. Cultivos 2. PCR, inmunoensayos enzimaticos (para identidicar el serotipo) |
|
|
|
Que laboratorios se deben pedir en todo paciente con datos de colitis hemorrágica |
Hemograma completo BUN CrS |
|
|
|
Manejo de infección por E. coli |
1) prevenir deshidratación 2) el tx antimicrobiano es controversial porque aumenta el risgo de SHU GPC: 1ra linea: ciproflixaciono Alternativas: cefexima, TMP/SMX, azitromicina , rifaximina |
|
|
|
Cuánto tiempo después de la diarrea puede aparecer el SHU y que grupo etario presenta mayor riesgo de presentarlo |
de entre 7 días y 2 semanas Los <5 años |
|
|
|
A que se denomina brote de colera |
a) Presencia de 1 caso en un área donde no se ha demostrado la existencia previa del padecimiento ó b) 2 o mas casos confirmados relacionados epidemiologicamente entre si |
|
|
|
A que se denomina caso sospechoso de cólera |
Todo enfermo con diarrea que: 1. Tenga 5 o mas años de edad que presente >5 evacuaciones en 24 horas y cuyo cuadro tenga una duración <5 días y que en su lugar de residencia se haya demostrado la circulación de vibrio cholerae 2. Que presente diarrea de <5 días de evolución indepiende de su edad y que en su comunidad se haya demostrado la ciruculación de vibrio cholerae en los ultimos 90 días |
|
|
|
A que se le denomina caso confirmado de cólera |
a todo enfermo en el que se aísle por cultivo de material fecal o GI Vibrio Cholerae o Ac en muestras de suero |
|
|
|
Mecanismo de transmisión de cólera |
microorganismos del agua o alimentos contaminados (mariscos crudos, pescado mal cocido, verduras humedas) **Se incrementa el riesgo de contagio en Grupo sanguíneo O y baja acidez gastrica |
|
|
|
CC sugerente de cólera |
Diarrea acuosa voluminosa con tinte blancuzco y pequeños copos de moco con alta concentración de Na, K, CL y HCO3 (característicamente aguda de arroz), que rapidamente causa deshidratación Vómito Casi nunca hay fiebre ni cólicos |
|
|
|
Principales complicaciones de cólera |
Deshidratación Acidosis metabólica Hipoglucemia |
|
|
|
Dx de cólera |
Pruebas rápidas Inmunoensayos Cultivo de materia fecal (en agar sucrosa sales biliares citrato tiosulfato) |
|
|
|
Manejo de Colera |
1. Prevenir y tx deshidratación Antibióticos >5 años: doxiciclina <5 años: eritromicina Alternativas: tetraciclina, TMP/SMX |
|
|
|
Principal modo de transmisión de shigella |
fecal-oral otros: contacto objeto contamidado, ingesta de alimentos o agua contamidados, contacto sexual |
|
|
|
Etiopatogenia de la gastroenteritis por shigella |
Invasión epitelio colon y recto que causa inflamación aguda con posterior destrucción del epitelio del colon por producción de toxina en lamina propia y citotoxina |
|
|
|
cc de gastroenteritis por shigella |
va desde síntomas leves (deposiciones acuosas o blandas), hasta síntomas mas severos como fiebre alta, calambres, tenesmo y heces mucoides con o sin sangre |
|
|
|
Que serotipo de shigella produce la enfermedad mas severa y que manifestaciones clínicas causa |
Shigella dysenteriae (serotipo 1)
Septicemia, colitis pseudomembranosa, megacolon tóxico, perforación intestinal, SHU |
|
|
|
Manifestaciones extraintestinales de shigella |
Son poco comunes: 1. convulsiones 2. Artritis reactiva |
|
|
|
Dx de gastroenteritis por shigella |
muestra de heces o exudado rectal para aislar al microorganismo |
|
|
|
Tx de gastroenteritis por shigella |
La mayoría son limitadas (48 a 72 hrs) y no requieren manejo antimicrobiano
1. Correción de liquidos y electrolitos 2 En casos severos o inmunodeprimidos: a) ciproflox, TMP/SMX b) azitromicina ó ceftriaxona, rifaximina |
|
|
|
Con que otros nombres se le conoce a salmonelosis |
-Fiebre Tifoidea -Fiebre Entérica |
|
|
|
Principales agentes etiológicos de salmonelosis y como producen daño intestinal |
1. Salmonella Typhi 2. Salmonella Paratyphi Inflamación importante con daño a la mucosa intestinal a nivel de las placas de peyer |
|
|
|
Métodos de transmisión de salmonelosis |
1.Alimentos contaminados (el paciente casi siempre tiene antecedente de comer alimentos en la calle) |
|
|
|
Fases clínicas de la salmonelosis |
1ra semana: Fiebre >39 (x >72 hrs) + bradicardia relativa para la fiebre, estreñimiento o diarrea "en sopa de chicharos", dolor en FID, vómito. 2da semana: Exantema maculopapular (roseola tifoidea), dolor abdominal, hepato/esplenomegalia, diarrea/estreñimiento. 3ra semana: comienza a disminuir fiebre o complicaciones 4ta semana: resolución síntomas |
a) complicacioneshemorragia, perforación intestinal, CID, hepatitis, miocarditis, SHU, neumonía y abscesos), si no hay complicaciones la fiebre desciende
|
|
|
Datos de alarma en la salmonelosis que requieren acudir a urgencias (9) |
1. Fiebre persistente después de 4 días de tx ambulatorio 2. Dolor abdominal intenso ó distensión abdominal 3. Vómito persistente 4. Diarrea grave 5. Deshidratación 6. Fiebre de difícil control y antecedente de crisis convulsivas 7. Rechazo a la VO 8. Dificultad respiratoria 9. Hemorragia |
|
|
|
Orden en el abordaje dx de salmonelosis |
1ra semana: BH, QS, ES, PFH, Hemocultivo (pareado) 2da semana: Reacciones febriles (Prueba de Widal), anticuerpos y mielocultivo (si habia salido negativo el hemocultivo antes y la sospecha sea alta) |
|
|
|
Manejo de salmonelosis |
1ra línea: ciproflox, 2da línea: ceftriaxona
En epidemias o resistencia: azitromicina
|
|
|
|
Cómo se debe hacer el seguimiento tras dar tratamiento de la salmonelosis |
Coprocultivo PFH, BH USG (buscar complicaciones) |
|
|
|
Que hacer en caso de que el coprocultivo salga positivo después del tratamiento |
Indica portador crónico y requiere tx de erradicación (cualquiera de los siguientes):
1. amoxi con probenecid por 3 meses 2. Ampi con probenecid por 3 meses 3. Cirpoflox por 4 meses |
|
|
|
Cómo se hace el seguimiento del portador crónico de Salmonella Thypi |
1ra cita: a la mitad del tx con coprocultivo (+): referir a 3er nivel (-): completar tratamiento 2da cita: al finalizar el tx (+): referir a 3er nivel (-): comprocultivo seriados por 6 semanas |
|
|
|
Cuál es el reservorio de salmonella |
vesícula biliar |
|
|
|
A que grupo etario afecta Campylobacter |
Afecta a todos los grupos etarios, pero su pico de incidencia es: 1 a 5 años |
|
|
|
Principales medios de transmisión de campylobacter |
1. Contacto con alimentos y agua contaminados 2. Contacto con animales contaminados 3. Contacto fecal-oral 4. Contacto sexual |
|
|
|
Principales complicaciones de C. jejuni (7) |
-Sx de Guillain-Barré (reacción cruzada por Ac) -Artritis postinfecciosa -Uveitis -Anemia hemolítica -SUH -Miopericarditis -Encefalopatía |
|
|
|
Signos y síntomas de C. jejuni |
1. Diarrea acuosa (rara vez sanguinolenta) 2. Fiebre >38 recidivante o intermitente 3. Dolor abdominal (FID principalmente)
Extraintestinales: endocarditis, artritis (solo rodillas), meningitis |
|
|
|
Cómo se hace el dx de C. jejuni |
1. Coprocultivo, si tiene datos de infección sistémica también solicitar hemocultivo 2. En frotis de heces se obsvervan leucocitos |
|
|
|
Tx de C. jejuni |
1ra elección: eritromicina Alternativa: azitromicina |
|
|
|
Cuál es la primera causa de diarrea en pediatria |
Rotavirus |
|
|
|
Medio de transmisión de rotavirus |
1. Vía fecal-oral 2. Fomites (juguetes y superficies duras en guarderias) 3. Respiratoria (raro) |
|
|
|
Etiopatogenia del rotavirus |
Destruye selectivamente las puntas de las vellosidades en el intestino delgado que causa: 1) disminución absorción sal y agua 2) disminución actividad sacaridasa y mala absorción de carbohidratos (principal lactosa) No afecta mucosa gástrica (solo retraso del vaciamiento) |
|
|
|
CC de gastroenteritis por rotavirus |
Aparición aguda de fiebre y vómitos seguido de diarrea acuosa (24-48 hrs despues) y suele durar de 3 a 8 días
Casos graves: deshidratación, acidosis |
|
|
|
Cómo se hace el diagnóstico de gastroenteritis por rotavirus |
Inmunoensayos enzimáticos (EIA) para detección de Ag en heces RT-PCR Cultivo viral |
|
|
|
Estándar de oro para evaluar la gravedad de la diarrea |
Comparación del peso al ingreso y posterior a la rehidratación |
|
|
|
Composición del SRO |
Glucosa 75 Sodio 75 Cloro 65 Potasio 20 citrato 10 Osmolaridad: 245 |
|
|
|
Cuándo y cómo esta indicado el plan A de rehidratación |
Niños SIN deshidratación 1. Continuar alimentación habitual 2. No suspender lactancia materna 3. Evitar bebidas azucaradas SRO <1 año 75 ml y >1 año 150 ml |
|
|
|
Cuándo y cómo esta indicado el plan B de rehidratación |
Niños CON deshidratación SRO 50-100 ml/kg en tragos cortos o cucharadas
Si no conoces el peso del paciente: <4 meses: 200 a 400 ml 4-11 meses: 400 a 600 ml 1 a 2 años: 600-800 2 a 5 años: 800-1400 |
|
|
|
Cuándo y cómo esta indicado el plan C de rehidratación |
Deshidratación severa o choque: Liquidos IV (Ringer lactato) a 100 ml/kg |
|
|
|
Tratamiento farmacológico de la gastroenteritis viral |
Vómitos: ondansetrón, metoclopramida Diarrea: Racecadotrilo |
|
|
|
Causas de diarrea crónica (>3 semanas) |
1. Osmotica: laxates, lactulosa, deficiti de lactasa, o mala absorción por whipple o intestino corto (parte del material consumido no se absorbe y actúa como material osmótico) 2. Esteatorrea: maldigestion, malabsorción, lesión pared (celiaca), sobrecrecimiento bacteriano 3. Secretora (acuosa): casi siempre es aguda por enterotoxinas, cuando es crónica suele ser por tumores endocrinos (carcinoide, adenoma velloso) 4. Motora: colon irritable, post-gastrectomia, post-vaguectomia, hipetiroidismo 5. Inflamatoria: CUCI, CROHN. asociada a SIDA, eosinofilica, alérgica a la proteína de la leche o soya, vasculitis (Behcet) o poliposis de Cronkhite 6. Facticia: autoinducida con laxantes 7. trastorno de incontinencia |
La diarrea osmótica, es la única diarrea que se detiene con el ayuno |
|
|
Abordaje de las diarreas crónicas |
1er paso: test de Van der Kamer (tambien se conoce test de sudan) para determinar grasa en heces (>7 gr/heces 24 horas= esteatorrea). Si sale positiva: 2do paso: Test de D-Xilosa (dx malabsorcion) a) Test negativo (eliminación de D-Xilosa normal por orina): integridad normal pared intestinal: maldigestión (insuficiencia pancreatica) b) Test positiva (no se elimina de forma adecuada en orina). Realizar test de aliento -(+): sobrecrecimiento bacteriano, confirmar con aspirado yeyunal -(-): malabsorción, confirmar con biopsia intestinal |
La prueba de shilling sirve para determinar la causa de la absorción deficiente de cobalamina. |
|
|
A que se le denomina enfermedad celiaca |
A la afección de la luz intestinal secundaria a una reacción inmunológica anomala al gluten |
|
|
|
Factores desencadenantes de la enfermedad celiaca |
1. Cirugía abdominal 2. Diarrea infecciosa |
|
|
|
Picos de edad para el desarrollo de enfermedad celiaca |
A los 2 años de edad (se introduce el trigo a la dieta) 2° y 4° década de la vida |
|
|
|
Triada de la enfermedad celiaca |
1. diarrea (por sx de mala absorción) 2. Pérdida ponderal 3. Distensión abdominal Otros: anemia ferropénica, alteraciones del metabolismo de la vit D |
|
|
|
Que enfermedad suelen estar asociadas a la enfermedad celiaca |
1. DM tipo 1 2. Enfermedad Tiroidea 3. Deficiencia selectiva de IgA 4. Nefropatía por IgA 5. Dermatitis herpetiforme 6. Cirrosis biliar primaria 7. Colangitis esclerosante 8. CUCI 9. Cromosomopatías: Down y Turner |
|
|
|
Abordaje dx de la enfermedad celiaca |
1. Serie gastrointestinal con bario (dilatación de asas con distorsión del patrón mucoso) 2. Ac: IgA antigliadina, antiendomisio y antitransglutaminasa tisular 3. Biopsia de unión duodeno-yeyunal (atrofia y acortamiento vellosidades, hiperplasia criptas y aumento indice mitótico) **requiere confirmación con 2da biopsia después de un año de retirar la gliadina de la dieta |
|
|
|
Cómo es el tx de la enfermedad celiaca |
1. Evitar alimento que contenga gluten 2. Dieta libre de lactosa 3. Reponer carencias nutricionales |
|
|
|
Cómo se hace el seguimiento de la enfermedad celiaca |
Ac antitransglutaminasa tisular: se vuelven negativos 6-12 meses después del retiro del gluten Densitometría ósea |
|
|
|
A que se denomina sprue refractario y que patología se asocia |
Persistencia de síntomas 6 a 12 meses tras el retiro total del gluten
Se asocia a linfomas |
|
|
|
Principales complicaciones de la enfermedad celiaca |
1. Reducción de la densidad ósea ( inhibición osteoprotegerina) 2. Neoplasias -linfoma intestinal de celulas T -linfomas en otros órganos -carcinoma orofaríngeo -carcinoma esofágico -adenocarcinoma intestino delgado -adenocarcinoma mamario |
|
|
|
a que se le denomia esprue tropical |
Afección intestinal que origina cuadro malabsortivo de etiología desconocida |
|
|
|
FR asociados a esprue tropical |
1. Infecciones contagiosas 2. Toxinas dieteticas 3. vivir o visitar regiones tropicales |
|
|
|
Cuadro clinico de esprue tropical |
deficiencia de Vit B12, ácido fólico y grasas primera fase: astenia, adinamia, esteatorrea segunda fase: distención, anorexia, pérdida de peso + glositis, estomatitis, hiperqueratosis y edema |
|
|
|
Alteraciones bioquímicas del esprue tropical
|
anemia megaloblástica anemia ferropenica Hipoprotrombinemia Hipoalbuminemia |
|
|
|
Dx de esprue tropical |
Deficit de vit B12 y folatos + anormalidades biopsia de intestino delgado (atrofia mucosa subtotal, cambios inespecificos en vellosidades e infiltración celular de la lámina propia) |
|
|
|
Manejo del esprue tropical |
Reposición de carencias nutricionales + de forma aguda terapia ATB con: tetra o doxi |
|
|
|
cómo se clasifican las vitaminas |
Liposolubles: DEKA Hidrosolubles: B y C |
|
|
|
Cuáles son las vitaminas que incluye el complejo B |
Biotina (B8) Acido fólico (B9) Niacina (B3) Acido pantoténico (B5) riboflavina (B2) tiamina (B1) piridoxina (B6) cobalamina (B12)
|
|
|
|
Fuentes de vitamina A (retinol) (4) |
1. aceite de higado o pescado 2. hígado 3. yema de huevo 4. Productos lacteos fortificados con vit A |
|
|
|
Funciones de vitamina A |
1. Formación rodopsina (fotorreceptor retina) 2. Síntesis glucoproteinas |
|
|
|
Que alteraciones causa la deficiencia de vitamina A (6) |
1. Ceguera nocturna 2. Hiperqueratosis folicular 3. Xeroftalmia 4. Queratomalacia 5. Puntos de Bitot (placas espumosas en conjuntiva bulbar expuesta) 6. Sarampión grave
|
|
|
|
Datos de toxicidad por vitamina A (5) |
1. Cefalea 2. Descamación de la piel 3. Hepatoesplenomegalia 4. Hipertensión endocraneana, papiledema 5. Hipercalcemia |
|
|
|
Fuentes de Vit B1 (tiamina) |
1. Granos 2. Cerdo e hígado 3. nueces 4. legumbres 5. papas |
|
|
|
Funciones de la tiamina |
metabolismo de carbohidratos, lípidos, aminoacidos y alcohol función neuronas centrales y periféricas función miocárdica |
|
|
|
Que alteraiones causa la deficiencia de tiamina |
1. Beriberi: Seco:neuropatía periférica (guante y bota) parestesia que evoluciona a dolor de predominio nocturno Húmedo: insuficiencia cardíaca 2. Sx de Wernicke-Korsakoff: encefalopatía, ataxia, oftalmoplejia, alteraciones de la conciencia |
|
|
|
Fuentes de vit B2 (riboflavina) |
1. leche, queso, huevo 2. hígado, carne 3. cereales enriquecidos |
|
|
|
funciones de la vit B2 |
Metabolismo de carbohidratos y proteinas Integridad membranas mucosas |
|
|
|
Deficiencia de la vit B2 |
1. Queilosis 2. Estomatitis angular 3. vascularización corneal |
|
|
|
Fuentes de vit B6 (piridoxina) |
1. Hígado 2. Pescados 3. cereales y legumbres |
|
|
|
funciones de la vit B6 |
Metabolismo de: nitrógeno (hemo, porfirinas, triptofano), lipidos y aa Biosíntesis acidos nucleicos |
|
|
|
alteraciones por déficit de vit B6 (4) |
1. convulsiones 2. Neuropatia 3. Anemias 4. Dermatitis saborreica |
|
|
|
Datos de toxicidad por vit B6 |
Neuropatía periférica |
|
|
|
Princiapales fuentes de vit B12 (cobalamina ó cianocobalamina) |
1. Ternera de cerdo, hígado, ave 2. huevo, leche 3. cereales 4. almejas, ostras, atún, salmón |
|
|
|
funciones de la vitamina B12 |
1.Maduración de eritrociros 2. Función neural 3. Síntesis de DNA 4. Síntesis mielina |
|
|
|
Manifestaciones de déficit de vit B12 |
1. anemia megaloblástica 2. déficit neurológico (confusión, parestesias, ataxia) |
|
|
|
Principales fuentes de ácido fólico |
1. Verduras verdes y fruta 2. Hígado 3. cereales y panes enriquecidos |
|
|
|
funciones del ácido fólico |
1. Maduración de eritrocitos 2. Síntesis ADN 3. Desarrollo SNC |
|
|
|
Que alteraciones causa el déficit de ácido fólico |
1. anemia megaloblástica 2. Defectos congénitos del tubo neural 3. Confusión |
|
|
|
fuente de obtención de niacina (ácido nicotínico) |
1.Carnes rojas 2. Pescado, ave 3. legumbres, cereales y panes enriquecidos |
|
|
|
Funciones de niacina |
1. Reacciones de óxido reducción 2. Metabolismo: carbohidratos |
|
|
|
que ocasiona el déficit de niacina |
Pelagra: (3 D) 1.dermatitis 2.disfunción GI (principal) 3. Deficit del del SNC |
|
|
|
Principales fuentes de vit C (ácido ascórbico) |
1. Frutas cítricas 2. Verduras: papas, brocoli, tomates |
|
|
|
Funciones de la vit C |
1. Formación de colágeno 2. Salud ósea y vasos sanguíneos 3. Producción de carnitina, hormonas y aa 4. cicatrización de heridas |
|
|
|
Que causa la deficiencia de vit C |
Escorbuto: hemorragias, pérdidas de los dientes, gingivitis, defectos óseos, heridas cicatrizan mal, hiperlaxitud, dolor en piernas al cambiar el pañal (posición de rana) o con la maniobra de barlow, imagen en rosario en articulaciones osteocondrales, hemorragia subperóstica en femur La mayoría de los casos ocurre entre los 6 y los 12 meses de edad |
|
|
|
Fuentes de vitamina D (colecalciferol o ergocalciferol) |
principal: rayos UV B de la piel
-productos lácteos fortificados -aceites de hígado, pescado -pescado |
|
|
|
funciones de la vit D (6) |
1. Absorción calcio y fosfato 2. Mineralización y reparación óseas 3. Reabsorción tubular de calcio 4. Función tiroidea e insulina 5. Mejora sist inmune 6. Disminuye riesgo enfermedades autoinmunes |
|
|
|
que causa el déficit de vit D |
1. Raquitismo 2. Tetania 3. Osteomalacia |
|
|
|
Datos de toxicidad por vit D |
1. Hipercalcemia 2. Anorexia 3. Insuficiencia renal 4. Calcificaciones metastásicas |
|
|
|
Principales fuentes de vit E (alfa-tocoferal o tocoferol) |
1. Aceites vegetales 2. Nueces |
|
|
|
Funciones de la vitamina E |
1. Antioxidante intracelular 2. Elimina radicales libres de las membranas biológicas |
|
|
|
Que causa el déficit de vit E |
1. Hemólisis 2. Déficits neurológicos |
|
|
|
Datos de toxicidad por vit E |
Predisposición a hemorragias |
|
|
|
Principales fuentes de vitamina K (filoquinona, menaquinona) |
1. vegetales de hojas verdes 2. Soja 3. Aceites vegetales 4. Bacterias TGI después del periodo neonatal |
|
|
|
Funciones de la vitamina K |
1. Formación protrombina 2. Formación de Factores de coagulación: II, VII, IX y X 3. Formación de proteinas óseas |
|
|
|
Que causa el déficit de vit K |
Hemorragias |
|
|
|
A que se le denomina Sx de intestino irritable |
Síntomas de dolor y distensión abdominal + alteraciones del hábito defecatorio En AUSENCIA de trastornos metabólicos o anatómicos que justifiquen lo síntomas |
|
|
|
FR asociados a Sx de intestino irritable (6) |
1. Sexo femenino 2. Ansiedad 3. Edad entre 30 y 50 años 4. Fibromialgia 5. Migraña 6. Sx de Fatiga crónica |
|
|
|
Etiopatogenia del Sx de intestino irritable |
Trastornos del eje cerebro-intestino que ocasiona se perpetue el dolor por estímulos originados del SNC |
|
|
|
Que criterios se utilizan para dx Sx de intestino irritable |
Criterios de Roma
|
|
|
|
En base a los criterios de Roma como debe ser el dolor abdominal |
1. Dolor abdominal: de mínimo 3 días al mes por 6 meses + 2 o mas de los siguientes: -Mejoría con la defecación -cambio en la frecuencia de las deposiciones -cambio en la apariencia de las deposiciones |
|
|
|
En base a los criterios de roma, cuáles son los síntomas que acumulativamente apoyan el dx (9) |
1. <3 defecaciones a la semana o >3 defecaciones al día 2. Heces duras o laxas 3. Espasmos durante la defecación 4. Urgencia 5. Sensación de vaciamiento incompleto 6. Defecación con moco 7. Borborigmos 8. Sensación de distensión abdominal 9. Los síntomas empeoran con el estres, desvelo o alimentos |
|
|
|
En base a los criterios de roma, qué síntomas deben de estar ausentes para apoyar el diagnóstico (5) |
Pérdida ponderal Heces sanguinolentas Anemia Ca colon Enfermedad celiaca |
|
|
|
Manejo no farmacológico de Sx de Colon irritable (4) |
1. Dieta equilibrada 2. Dedicación de tiempo necesario para la defecación 3. Evitar alimentos se identifiquen exacerban la enfermedad 4. Terapia cognitivo-conductual
|
|
|
|
Manejo farmacológico para el control del dolor en el Sx de colon irritable |
1ra opción: paracetamol + antiespasmódicos (bromuro de pinaverio, butilhioscina o dimeticona) alternativas: - antidepresivos triciclicos: amitriptilina, imipramina, desipramina -ISRS: paroxetina, fluoxetina, sertralina OJO estos ultimos solo se utilizan si hay patología depresiva conjunta |
|
|
|
Manejo farmacológico para el control del estreñimiento, diarrea y meteorismo en el Sx de colon irritable |
Estreñimiento: laxantes Diarrea: loperamida Meteorismo: probioticos y rifaximina |
|
|
|
Indicaciones para envío a segundo nivel a un Sx de colon irritable (8) |
1.Sin control sintomático después de 3 meses de tx 2.Aparición de signos de alarma -STD -anemia -síntomas nocturnos progresivos -pérdida ponderal ->50 años -EII -Enfermedad celiaca -AHF de Ca colon u ovario |
|
|
|
A que se le denomina peritonitis primaria Etiología Dx Tx |
Evidencia de infección sin evidencia de ruptura visceral ni de invasión anterior, o por implantación del exterior (diálisis peritoneal)
Etiología: cirrosis hepática con ascitis e hipertensión portal (E. coli). Sx nefrótico (S. pneumoniae) Dx: cultivo de líquido de ascitis >250 PMN Tx: cefalosporina de 3ra generación |
|
|
|
A que se le denomina peritonitis secundaria Etiología Dx Tx |
Infección del peritoneo secundaria a rotura víscera hueca
Etiología: Gam (-), anaerobios, suele per polimicrobacteriana
Dx: cultivo de líquido peritoneal >100 (por lo general neutrofilos( linfos si la causa es hongos)
tx: cefotaxima o ceftriaxona + metronidazol **En caso de ser intrahospitalaria cubrir P. aeruginosa |
|
|
|
A que se le denomina peritonitis terciaria y como se tx |
A la peritonitis persistente o sobreinfección de una secundaria (falla tx) cefepime ó pipe-tazo ó imipenem + fluconazol **Si se sospecha de MRSA: vancomicina, linezolid + fluconazol |
|
|
|
Tx de la diarrea crónica en base a su etiología |
leve: subsalicilato de Bismutoo loperamida o colestiramina osmótica: modificación dieta +/- reemplazo enzimas pancreáticas secretora: octreotida (analogo de somatostatina), clonidina (agonista alfa-2) |
|

