![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
179 Cards in this Set
- Front
- Back
|
1. A que se le denomina: -crecimiento -desarrollo |
1. crecimiento: hiperplasia e hipertrofia celular que permiten cambios en la estatura, peso y perimetro cefálico 2. desarrollo: Adquisición de funciones o habilidades cada vez mas complejas |
|
|
características que presenta el crecimiento y desarrollo
|
1. Dirección: proximal-distal y del centro hacia el exterior 2. Tiempo: relación tiempo-crecimiento 3. Ritmo: velocidad con la que crece cada órgano 4. Momento: cada órgano tiene un momento en la vida que crece mucho más que el resto de los órganos 5. Equilibrio |
|
|
Principales hormonas que juegan un papel en el crecimiento y desarrollo |
1. hormona del crecimiento: estimula el crecimiento de todos los tejidos MENOS del SNC Sus picos son: a) etapa neonatal y b) etapa puberal Se secreta sobre todo en sueño REM, hipoglucemia, actividad física y estrés 2. Hormonas tiroideas: desarrollo SNC 3. Insulina: favorece el crecimiento lineal (anabolismo) y favorece la utilización de glucosa por células 4. Hormonas sexuales: (testosterona y estrogenos) |
|
|
Hormonas que producen el cierre del cartílago del crecimiento |
1. Estrógenos 2. Testosterona |
|
|
Etapas vitales del desarrollo y sus crisis |
1. Neonato: 0 a 28 días (adaptación) 2. Lactante: 28 días a 2 años (oral-motora) 3. Preescolar: 2 a 6 años (normativa) 4. Escolar: 6 años a 10 (niñas) y 12 (niños) (pubertad) 5. Adolescencia: 10 a 16 niñas y 12 a 18 niños |
|
|
Parámetros somatométricos normales de un niño al nacimiento "RN normal" |
1. Peso 2500 a 4000 2. Talla 50 cm +/- 2 3. PC 33 a 35 4. PT 2 cm menos que el PC |
|
|
cuánto debe aumentar de peso y talla un niño para considerarse sano |
0 a 4 meses: P: 🔺 750 gr, T: 🔺3.5cm, PC:🔺2 cm (x mes) 5 a 8 meses: P: 🔺 500 gr, T: 🔺2 cm. PC: 🔺 1 cm (x mes) 9 a 12 meses: P: 🔺 240 gr, T: 🔺1.5 cm, PC: 🔺 0.5 cm (x mes) 1 a 2 años: P: 🔺200 gr y T: 🔺1 cm, PC: 🔺0.25 cm (x mes) 2 a 5 años: P= (edad x 2) + 8 y T=(edad x 5) + 80 >5 años: P= (edad x 3) +3 y T=(edad x 5) + 80 |
|
|
Cuánto debe de perder de peso un niño en la primer semana |
<10 % El pico máximo ocurre entre el 3er y 4to día |
|
|
Cómo se calcula la talla blanco familiar |
(Talla papa + talla mama)/ 2 Niña: - 6.5 Niño: + 6.5 |
|
|
Cómo se calcula la superficie corporal de un niño con peso <10 kg y >10 kg |
<10 kg: (peso x 4 + 9)/ 100 >10 kg: (peso x 4 + 7)/ peso + 90 |
|
|
Cuándo ocurre el cierre de la fontanela anterior y posterior |
anterior (bregmática): 9 a 18 meses posterior (lambdoidea): 9 a 18 semanas |
|
|
Cómo se valora la edad ósea, que escala se utiliza para su valoración e indicaciones para solicitar RX para valorar centros de crecimiento |
🔴<1 año: Rx tibia izquierda, valora cartílago tibia proximal (o no dominante) 🔴>1 año: Rx muñeca izquierda, valora cartílago radio distal (o no dominante) Escala: Greulich & Pyle Indicado en hipotiroidismo |
|
|
Que se evalúa en el examen oftalmológico del niño sano |
3 a 6 meses: comportamiento ocular (reflejo de fijación) 6 meses a 12 meses: reflejo de fijación y seguimiento 12 meses a 2 años: pruebas de oclusión (ambliopia y estrabismo) 3 años: AV <20/50 5 años: AV <20/40 6 años: AV 20/20 |
|
|
Datos en el examen oftalmológico que nos indicarían envío a oftalmología (3) |
1. disminución marcada del reflejo (opacidad) 2.la presencia de un reflejo blanco (leucocoria) 3. la asimetría (reflejo de Bruckner) |
|
|
Cuál es la principal patología oftalmológica en pacientes pediátricos menores de 5 años |
Ambliopia |
|
|
Nombre de la tabla utilizada para valorar la agudeza visual |
Test de Snellen |
|
|
En que situaciones es obligatorio el examen oftalmológico antes del alta del RN (5) |
1. Prematurez 2. Bajo peso al nacer 3. Madre con TORCH 4. Madre >35 años 5. AHF (1er grado) de catarata congénita |
|
|
Que escala evalúa el neurodesarrollo y que valora |
Escala de DENVER II 1. Motor grueso 2. Motor fino 3. Lenguaje 4. Psicosocial |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 1 mes de vida (5) |
1. mueve la cabeza de lado a lado (no la levanta) 2. Manos empuñadas 3. Llanto consolable 4. Reconoce la voz de mama 5. Contacto visual
Ojo la primera evaluación es entre la primera y segunda semana de vida |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 2 meses de vida (3) |
1. Levanta cabeza en prono 2. Manos abiertas parcialmente 3. Sonrisa social |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 4 meses de vida (4) |
1. Sostén cefálico 2. Control mano-ojos-boca (agarra objetos) 3. Se arrulla 4. Identifica a la madre |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 6 meses de vida (4) |
1. Se sienta 2. Pasa objetos de una mano a otra 3. Balbucea, má, pa (monosílabos) 4. Reconoce extraños |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 9 meses de vida (4) |
1. Gatea 2. Mamá-papá (imita onomatopeyas/ bisilabos)) 3. Pinza fina 4. Busca objetos |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 12 meses de vida (4) |
1. Inicia bipedestación 2. Toma y da objetos 3. Emite 3 a 5 palabras 4. Ayuda a vestirse |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 18 meses de vida (6) |
1. sube y baja escaleras 1 pie (sin alternar) 2. Come solo 3. Señala partes del cuerpo 4. Ayuda a desvestirse 5. Imita animales 6. Come con cuchara y bebé de taza |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 24 meses de vida (7) |
1. sube escaleras alternando 2.Salta con dos pies 3. Corre 4. Patea pelota 5. Dibuja una línea 6. oraciones cortas (sigue ordenes de 2 pasos) 7. Inicia control de esfinter
|
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 3 años de vida (6) |
1. Triciclo 2. juega en grupo 3. lanza pelota 4. hace un circulo 5. Esfínter anal 6. 50% del lenguaje (250 palabras) |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 4 años de vida (5) |
1. Dibuja un cuadrado 2. Dibuja cruz 3. Salta en un pie 4. Se viste solo 5. Se entiende 75% lenguaje (narra historias)
|
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 5 años de vida (4) |
1. dibuja triangulo 2. Pregunta significado de palabras ¿Por qué? 3. Se amarra zapatos 4. Control de esfínter vesical |
|
|
Según las escala de Denver, que hitos del desarrollo debe alcanzar un niño de 6 años de vida (3) |
1. escribe 2. Suma y resta |
|
|
A que edad se van perdiendo los reflejos primitivos |
1 a 2 meses: marcha automática 2 a 3 meses: tónico-clónico cervical (posición de esgrimista) 3 a 4 meses: presión palmar 4 a 6 meses: moro y succión 9 a 12 meses: presión plantar |
|
|
Signos de alarma en la evaluación del neurodesarrollo |
1 mes: irritabilidad persistente, trastornos de succión, no reacciona ante ruidos 2 meses: aducción del pulgar, ausencia de sonrisa social 4 meses: menos empuñadas, hipertonía aductores 6 meses: hipertonía extremidades, no rota, persiste moro 9 meses: ausencia de pinza 12 meses: fracaso bidepestación , reflejos anormales 18 meses: fracaso subir escaleras, caminar, 24 meses: no corre, ausencia del "no", sin desarrollo juego simbólico 3 años: lenguaje incomprensible |
|
|
Cómo es la dentinción de un niño sano |
Inicia 7 meses con incisivos centrales inferiores 8 meses: incisivos centrales superiores 9-10 meses: incisivos laterales (primero superiores y luego inferiores) 18 y 24 meses: molares y caninos |
|
|
Describe la escala de Tanner femenino |
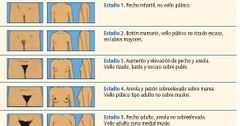
tanner 3 menstrucación |
|
|
Describe la escala de Tanner masculino |
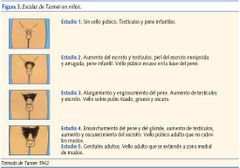
estadio 1: 2-4 cc estadio 2: 4-6 cc estadio 3: 6-12 cc estadio 4: 12-20 cc estadio 5: >20 cc |
|
|
de acuerdo a la edad, cuántas consultas están indicadas y en que fechas para valorar el crecimiento y desarrollo de un niño sano |
neonatal: 2 consultas (día 7 y 28) 1 a 12 meses: 12 consultas (mensual) Niño de 1 a 3 años: 4 consultas al año ( 1c/3 meses) Niños de 3 a 6 años: 2 consultas al año (1 c/6 meses) |
|
|
Entre que dias se realiza el tamiz neonatal y que patologías reporta |
3 y 5to día de vida. Reporta: 1. Hipotiroidismo congenito(TSH) 2. Hiperplasia suprarrenal congénita (17-hidroxiprogeserona) 3. Fenilcetonuria (fenilalanina <2 mg/ml) 4. Galactosemia (galactosa 1-fosfatouridil-transferasa <10) 5. Déficit de biotinidasa (biotinidasa 4.8 a 12) |
|
|
Cómo se realiza el tamiz auditivo en <1 mes y >1 mes y que hacer si salen alterados |
<1 mes: Emisiones otoacústicas >1 mes: métodos objetivos (aplaudir) Si salen alterados: potenciales evocados antes de los 3 meses |
|
|
Cuando se debe colocar el implante coclear para evitar alteraciones del lenguaje |
Antes de los 6 meses |
|
|
FR de alteración del lenguaje por déficit auditivo (7) |
1) familiares con sordera congénita 2) Bilirrubina >20 3) rubeola congénita 4) Defectos anatómicos de oído, nariz o faringe 5) peso <1500 6) meningitis 7)APGAR < 5 a los 5 minutos |
|
|
Indicaciones audiológicas para colocar implante coclear (6) |
1.Pérdida auditiva >90 dB 2.Reconocimiento de <40% del lenguaje 3.hipoacusia periferica (no central) 4.Sin alteraciones retrococleares 5.Oído medio normal (anatómica y funcionalmente) sin antecedente de cirugía 6.Uso previo de auxiliar auditivo (ej. audífono) por mínimo 3 meses
|
|
|
Indicaciones no audiológicas a considerar antes de colocar el implante coclear (4) |
1.Colocar máximo a los 12 meses (siempre y cuando haya usado un auxiliar auditivo desde los 6 meses o antes) 2.Antes colocar vacuna contra Hib 3. Si tiene OMA antes dar profilaxis contra meningitis 4. Cuando es bilateral tardar <6 meses entre cada cirugía
|
|
|
A que se le denomina desnutrición |
Al estado patológico inespecífico y reversible causado por la deficiente incorporación de los nutrimentos a las células |
|
|
Causas de desnutrición |
1. Aporte deficitario 2. Causas orgánicas: malformación o lesión tracto digestivo, metabolopatías, infecciones crónicas, enfermedades crónicas (cardiopatías y nefropatías)
|
|
|
Cómo se clasifica la desnutrición |
1. Proteico-calórica o Edematosa (kwashiorkor)
2. Calórica o No edematosa (Marasmo) |
|
|
Manifestaciones clínicas de la malnutrución no edematosa (8) |
1. pérdida de la turgencia cutánea 2. Pérdida de grasa parda 3. Abdomen distendido o plano 4. Atrofia muscular 5. Hipotonia 6. hipotermia 7. Bradicardia 8. Estreñimiento inicial que evoluciona a diarrea |
|
|
Manifestaciones clínicas de la malnutrición edematosa (6) |
1. Pérdida masa muscular 2. Infecciones de repetición, vómito, diarrea 3. flacidez del tejido celular subcutáneo 4. Edema, hepatomegalia, visceromegalia (por edema) 5. Dermatitis (piel hiperpigmentada) 6. Pelo ralo y despigmentado |
|
|
Estudios de laboratorio que te permiten valorar la desnutrición |
1. albumina 2. Prealbúmina 3. hormona transportadora de retinol
|
|
|
Manejo de la desnutrición |
Primera fase (24-48 hrs): rehidratación Segunda fase (7 a 10 días): iniciar alimentación y administrar antibióticos Tercera fase: dieta hipercalóricade recuperación |
|
|
Indices clínicos para valorar el estado nutricional |
🔴Peso para la edad: (peso real/ percentil 50 del peso para la edad y sexo) x 100 🔴Peso para la talla: (peso real/percentil 50 del peso para la talla y sexo) x 100 |
|
|
Según el peso para la edad (Gomez), cómo se clasifica la desnutrición |
-Leve/grado 1: 75-90% -Moderada/grado 2: 60-74% -Grave/ grado 3: <60% |
|
|
Según el peso para la talla (waterlow), cómo se clasifica la desnutrición |
leve: 80-90% moderada: 70-80% grave: <70% |
|
|
Según la NOM Oficial Mexicana, cómo se valora la desnutrición y que manejo requiere |
1.leve ( -1 a -1.99 DE): solo orientación nutricional con valoración mensual hasta recuperación ponderal 2. moderada (-2 a -2.99 DE): a) sin infección: programa de recuperación nutricional ambulatorio con consulta c/15 días hasta recuperación b) con infección: envío a pediatría 3. Grave (-3 DE): envío a pediatría |
|
|
¿cómo se inicia la ablactación? |
6 a 7 meses (cuando adquiere la capacidad de cerrar los labios sin rebasar los 7 meses): carne (ternera de pollo, pavo e higado), frutas y verduras en puré (2 - 3 veces al día) 7 a 8 meses: agregar leguminosas en puré (3 veces al día) 8 a 12 meses: agregar derivados de leche, huevo y pescado (3 veces al día en picado fino) >12 meses: incorporar a dieta familiar |
|
|
A que se le denomina raquitismo |
A la deficiente mineralización del hueso o tejido osteoide en fase de crecimiento que afecta principalmente a : 1) cráneo, 2) tórax, 3) extremidades |
|
|
Fuentes de vitamina D3 o colecalciferol |
1) alimentos 2)endógena (transformación de radiación solar) |
|
|
Fases en la fisiopatología del raquitismo |
1 fase: deficit de vit D que causa disminución en la absorción intestinal del calcio e hipocalcemia 2 fase: Hiperprolactinemia que causa desmineralización ósea y bloqueo en la reabsorción renal de fosforo y aumento en la reabsorción de calcio (hipofosfatemina y normocalcemia) 3 fase: fallo mecanismos compensatorios: hipofosfatemia e hipocalcemia (tetania) |
|
|
Manifestaciones óseas del raquitismo |
Cráneo: craneotabes (reblandecimiento), fontanelas amplias, prominencia frontal (frente olímpica) y parietal (caput), retraso dentición Tórax: Rosario costal (engrosamiento condrocostal), tórax alado o campaniforme, esternón prominente (tórax en pichon) Extremidades: engrosamiento muñecas, maleolos prominentes, genu varo el primer año de vida y después valgo Pelvis en corazón de naipe y en columna escoliosis o hipercifosis |
|
|
Manifestaciones no óseas del raquitismo (6) |
anorexia, irritabilidad, hipotonía muscular, sudoración abundante, tetania, infecciones respiatorias |
|
|
Que subtipo de raquitismo cursa con alopecia |
Raquitismo por déficit funcional del receptor de vitamina D |
|
|
signos radiológicos de raquitismo |
Metáfisis ancha (caliciforme o en copa de champagne) Amplia línea de separación entre metáfisi y epífisis Líneas de Milkmann y Looser (pérdida esponjosa) |
|
|
Manejo del raquitismo |
dministración de vit D o 1,25 dehidroxicolecalciferon y calcio |
|
|
Indicadores físicos de maltrato (3)(9) |
muy sugerentes: ETS, embarazo en adolescente, lesiones genitales o anales
Inespecíficos: dolor o sangrado vaginal o rectal, enuresis o encopresis, dolor abdominal , malnutrición, poca higiene , equimosis, alopecia |
|
|
Inidicadores psicosociales de maltrato (7) |
agresividad, ansiedad, desconfianza, conductas autolesivas, fracaso escolar, actitud paralítica en la consulta o reacción exagerada |
|
|
Indicadores paternos de maltrato (4) |
Retraso en busca de ayuda médica, historia contradictoria o que no coincida con los hallazgos médicos, cambios frecuentes de médicos |
|
|
procedimiento inicial para el manejo de abuso físico en <12 ñaos |
1. Identificar si la lesión pone en peligro la vida a) Si:Envío hospital -Resguardo para integridad física y manejo médico de urgencia y posterior paso b) b) No: 1) Llenar certificado de lesiones y 2) Envío a MP **Fallecimiento: SEMEFO para necropsia (no es candidato a donación de órganos) 2. MP determina maltrato: egreso solo por dictamen judicial no maltrato: egresa para reintegración familiar con seguimiento por autoridades |
|
|
A que se denomina talla baja e hipocrecimiento |
Talla baja: A una estatura 2 DE por debajo de la talla para edad y sexo Hipocrecimiento: cuando la velocidad del crecimiento es <25 (percentil) o a 1 DE |
|
|
Variantes de talla baja idiopática (no patológica) |
-Talla baja familiar: percentil bajo pero con crecimiento normal (maduración ósea normal). Suele ser PEG - Talla baja constitucional: talla y peso normales al nacimiento con posterior disminución de la velocidad del crecimiento (retraso en la aparición de caracteres sexuales secundarios y retraso en la edad ósea). Se recupera en la pubertad -Hipocrecimiento étnico |
|
|
Variantes de talla baja patológica |
-Armónico: suele ser por desnutrición, enfermedad crónica, maltrato, iatrogénico e idiopatico -Disarmónico: displasias óseas, raquitismo, malformaciones columna vertebral |
|
|
Parametro más especifico para diagnosticar obesidad y sobrepeso |
Proedu: IMC GPC: circunferencia abdominal |
|
|
En base al IMC cómo se clasifica la obesidad y el sobrepeso en pediatría |
Sobrepeso: IMC percentil >85 Obesidad: IMC percentil >95 Esta se subclasifica en: a) sin complicaciones b) con complicaciones: DM, HTA, hiperinsulinemia, dislipidemia, esteatosis, SAOS, asma, SOP, desplazamiento cabeza femoral, trastornos psicológicos |
|
|
a que se le denomina obesidad morbida |
IMC >35 con morbilidad IMC >40 sin morbilidad >97 percentil
|
|
|
Manejo del sobrepeso |
Primer nivel de atención_ 1. Dieta 2. Psicología 3. Educación física Si falla envío a pediatría |
|
|
Parametros fundamentales al establecer dieta para el manejo de sobrepeso |
Corrección de hábitos saludables: 1. 3 a 5 comidas 2. Establecer horarios alimentación 3. Aumentar consumo verduras 4. Disminuir consumo carbohidratos simples 5. Disminuir consumo grasas |
|
|
Manejo de la obesidad |
Envío a segundo nivel (pediatría) Manejo multidisciplinario Niños: únicamente dieta (contraindicado cirugía y fármacos) Adolescentes: 1er paso: dieta (cetogénica) 2 do paso: fármacos 3er paso: cirugía bariatrica |
|
|
Indicaciones de tratamiento médico para la obesidad en edad pediátrica |
1. Adolescentes cercanos a la edad adulta + -crecimiento finalizado -obesidad morbida y asociada a otras comorbilidades -refractario a tratamientos habituales |
|
|
en base a su mecanismo de acción cómo se clasifican los fármacos utilizados para el tratamiento de la obesidad y cuáles son sus Eas |
1. Fármacos que disminuyen la velocidad del vaciado gastrico (hemicelulosa, gomas). Ea´s: flatulencias, esteatorrea 2. Fármacos que disminuyen absorción intestinal (orlistat): inhibe lipasa pancreática, Ea´s: esteatorrea, urgencia fecal, flatulencia, defeto absorción Vit DEKA 3. Fármacos que disminuyen la ingesta: (sibutramina): inhibidor de la recaptura de serotonina y noradrenalina Ea´s: HTA, palpitaciones, ansiedad, insomnio, alteraciones el gusto |
|
|
Cuándo se debe considerar el manejo con metformina para la obesidad |
Adolescentes obesos hiperinsulinémicos con AHF de DM |
|
|
Indicaciones cirugía bariátrica como tx para obesidad obesidad |
IMC >35 con comorbilidad o IMC >40 sin comorbilidad que: 1. haya tenido fracaso en la pérdida de peso en un periodo de 6 o mas meses con programa de reducción de peso en centro especializado 2. Estadio IV-V tanner 3. Tiene capacidad de realizar evaluación médica, nutricional y psicológica antes y después de la cirugía 4. buen apego a regimenes terapeuticos y nutricionales 5. Esta de acuerdo en evitar el embarazo hasta 1 año después de la cirugía 6. Apoyo familiar |
|
|
A donde se debe enviar un <5 años con obesidad morbida |
Genética |
|
|
Cómo se hace el dx de Sx Metabólico en pediatría |
Requiere que el niño tenga >10 años y que cumpla con 3 o mas criterios: 1. Perimetro cintura >90 2. Presencia de a) alteración a la tolerancia a la glucosa (ATG): SOG 140-199 b) alteración de glucemia en ayuno (AGA): GLu 100-125 3. Trigliceridos >110 4. Colesterol HDL <40 5. TA >p90 |
|
|
tratamiento de elección para el Sx de metabólico en pediatria |
10-12 años: dieta y ejercicio >12 años: orlistat Si uno de los criterios presentes es por alteración en la glucemia: metformina (se puede iniciar desde los 10 años) |
|
|
Cuando se considera peso normal, sobrepeso y obesidad en la edad adulta |
normal: IMC 19 a 24.9 sobrepeso: IMC 25 a 29.9 obesidad: IMC >30 a) grado I: 30-34.9 b) grado II: 35-39.9 c) grado III: >40 obesidad morbida o extrema: >50 |
|
|
Cuando se define estatura baja en adultos |
H: <1.60 M: <1.50 |
|
|
Cuándo se define obesidad en pacientes con estatura baja |
IMC >25 |
|
|
Cómo se clasifica la obesdiad de acuerdo a su distribución |
Visceral: abdominal, cuello (rodea órganos) Subcutánea: glándula mamaria, grasa gluteo-femoral |
|
|
En que parte del tejido adiposo se encuentra la leptina y la adiponectina |
subcutánea |
|
|
Funciones de la leptina |
Induce saciedad Lipoprotección |
|
|
Funciones de la adiponeptina |
Lipoprotección |
|
|
Principales órganos blanco de la leptina y adiponeptina |
Hígado Músculo Páncreas |
|
|
Funciones de leptina y adiponectina en hígado y músculo |
1. Disminuye síntesis de ácidos grasos 2. Aumenta oxidación de ácidos grasos 3. Disminuye resistencia a insulina 4. Disminuye producción hepática de glucosa |
|
|
Funciones de leptina y adiponectina en páncreas |
Favorece secreción de isnulina |
|
|
Cómo se define Sx metabólico en adultos |
a) perimetro abdominal >90 en H o >80 en M b) trigliceridos >150 c) HDL <40 en H y <50 en M d) TA >130/85 e) glucemia en ayuno >100
El dx es con 3 o mas de los anteriores |
|
|
Esquema nacional de vacunación (vacunas por edad) |
nacimiento (2): BCG, Hep B 2 meses (4): pentavalente, Rotavirus, Hep B, neumococo 4 meses (3): pentavalente, rotavirus, neumococo 6 meses (4) : pentavalente, rotavirus, Hep B, Influenza 7 meses (1): influenza 12 meses (2): SRP, neumococo 18 meses: pentavalente acelular 2 años: refuerzo anual influenza 3 años: refuerzo anual influenza 4 años: refuerzo anual influenza, DPT 5 años: refuerzo anual influenza y Polio (OVP) 6 años: SRP 11 años: VPH |
|
|
Pack Back (PB) |
1. Enfermedad sistemica grave/inmunosupresión 2. Fiebre >38.5 3. Hipersesibilidad |
|
|
Sobre la BCG, menciona
Uso Edad Aplicación Contraindicaciones Eas |
Uso: Formas graves TB (meningea) Edad: a) ideal:nacimiento. b) alternativas: hasta los 14 años Aplicación: Intradérmica (1 dosis) Contraindicaciones: PB, peso <2 kg, lesión cutánea en sitio aplicación, embarazo Ea's: lesión cutánea, ulceracion, absceso y diseminación (becegeitis) |
|
|
Sobre la vacuna contra Hep B, menciona Uso Edad Aplicación Contraindicaciones |
Uso: prevención Hep B (AgS-HB) Edad: a) ideal: 0,2,6 b) hijo de madre con infección documentada: 0,2,4,6 c) alternativa: hasta los 11 años (2 dosis con intervalo 4 semanas) Aplicación: IM Contraindicaciones: PB |
|
|
Sobre la vacuna pentavalente, menciona
Uso Edad Aplicación Contraindicaciones |
Uso: contra difteria, tos ferina, tetanos, polio, Hib Edad: a) ideal: 2, 4, 6 y 18 b) alternativa (< 5 años): 3 dosis separadas por un intervalo de 2 meses y la 4ta dosis con un intervalo de 6 a 12 meses Aplicación: IM Contraindicaciones: 1.Presentar reacción adversa grave o encefalopatía tras primera dosis 2. Enfermedad neurológica: epilepsia, espasmo, encefalopatía (una vez estabilizado el problema neurológico se puede vacunar) 3. alergia a neomicina, estreptomicina o polimixina B |
|
|
Sobre la vacuna antirotavirus, menciona Vacuna Uso Edad Aplicación Contraindicaciones Ea's |
Uso: prevención gastroenteritis por rotavirus Edad: 2,4, 6 meses (<8 meses) Aplicación: VO Contraindicación: PB, enfermedad intestinal crónica, vómito, diarrea (ojo esta contraindicación es relativa ya que la vacuna inicia su efecto desde que está en contacto con la mucosa oral y si vomita tras su aplicación no se debe repetir la dosis), alergia al látex, intolerancia a la fructuosa o diverticulo de meckel o cualquier otra alteración que favorezca la intususcepción Ea's: invaginación intestinal (el riesgo disminuye si se aplica la primera dosis antes de los 4 meses) |
|
|
Sobre la vacuna antineumococica conjugada, menciona Vacuna Uso Edad Aplicación Contraindicaciones |
Uso: infecciones por S. pneumoniae Edad: 2, 4 y 12 meses Alternativa: <5 años (3 dosis con minimo 4 semanas de separación entre c/una) Aplicación: IM Contraindicaiones: PB |
|
|
Vacuna Influenza estacional
Uso Edad Aplicación Contraindicación |
Uso: influenza A y B (anualmente se establece que cepas incluirá la vacuna) Edad: 6, 7 meses, 2,3,4 y 5 años. Posterior a >60 años o personas con FR Aplicación: IM Contraindicaciones: <6 meses, fiebre, antecedente de Guillain Barre |
|
|
Vacuna SRP
Uso Edad Aplicación Contraindicación Ea's |
Uso: prevención sarampión, rubeola, parotiditis Edad: 1 y 6 años Alternativa: hasta los 10 años (si no completo esquema 1 dosis, completo 2 dosis separadas por 4 semanas) Aplicación: subcutánea contraindicaciones: 1. alergia a: vacuna, neomicina, estreptomicina o polimixina B 2. Inmunodeficiencia 3. Discrasias 4. Alteraciones hematológicas 5. embarazo Ea's: fiebre, sordera, artritis |
|
|
Vacuna SABIN
Uso Edad Aplicación Contraindicación Ea's |
Uso: antipoliomielitica Edad: en cada campaña de vacunación hasta los 5 años (posterior a mínimo dos dosis de pentavalente) Aplicación: oral Contraindicación: PB y embarazo Ea's: polio paralítica asociado a vacunación |
|
|
Vacuna DPT Uso Edad Aplicación Contraindicación |
Uso: difteria, tos ferina, tetanos Edad: 4 años (maximo hasta los 6) Aplicación: IM Contraindicaciones: >7 años + mismas que pentavalente |
|
|
Vacuna VPH Uso Edad Aplicación Contraindicación |
Uso: bivalente: 16 y 18 tetravalente: 6,11, 16 y 18 Edad: 11 años y 6 meses después la segunda dosis alternativa: 9 a 49 años Aplicación: IM Contraindicaciones: alergia |
|
|
Vacuna SR
Uso Edad Aplicación Contraindicación |
Uso: niños que no fueron vacunados con SRP, esquema incompleto, riesgo de epidemia o viaje a país con incidencia de sarampión Edad: a partir de 10 años a) sin vacuna previa: 2 dosis b) esquema incompleto o viaje: 1 dosis Aplicación: subdermico Contraindicaciones: igual que SRP |
|
|
Vacuna Td y TD Uso Edad Aplicación Contraindicación |
Uso: prevención contra toxoide tetánico y diftérico Edad DT: <7 años con contraindicación pentavalente Td: >7 años a) esquema pentavalente completo: 1 cada 10 años b) incompleto: 3 dosis o,1 y 12 meses con refuerzo c/10 años) c) embarazada: antes de las 14 SDG con refuerzo a las 4-8 semanas (si no tiene esquema documentado, 3 dosis 0,1 y 12 meses) d) herida: 1 dosis + Ig antitetánica Aplicación: IM Contraindicaciones: PB, <7 años Td |
|
|
Vacuna Varicela
Uso Edad Aplicación Contraindicación |
Uso: formas graves y complicaciones varicela Edad: 1 año, segunda dosis 4-6 años Alternativa: >12 meses con dos dosis con intervalo de 3 meses entre cada 1 Aplicación: SC Contraindicaciones: PB y embarazo |
|
|
Vacuna antitifoidea Uso Edad Aplicación Contraindicaciones |
Uso: profilaxis en personas con contacto estrecho entre fiebre tifoidea, viaje a zona endémica, desnutridos, FR Edad: > 2 años DU que protege por 3 años Aplicación: IM Contraindicaciones: alergia |
|
|
Vacuna anticolérica
Uso Edad Aplicación Contraindicaciones |
Uso: prevención Vibrio Cholerae Edad: 2 a 6 años: 3 dosis con intervalo de 1 a 6 semanas >6 años: 2 dosis con intervalo de 1 a 6 semanas Aplicación: VO Contraindicaciones: PB, <2 años, infección intestinal aguda, uso de sulfonamidas 7 días previos |
|
|
A que se le denomina Rabia |
a la zoonosis infectocontagiosa aguda y mortal que afecta al SNC causada por: -virus: Rabia (ARNvirus) -Genero: Lassyvirus -Familia: rabdoviridae |
|
|
Cómo se transmite la rabia |
Por saliva de animales infectados a través de mordedura, rasguño, lamedura sobre mucosa o piel con solución de continuidad. A partir de ahí el virus llega al cerebro a través de los nervios periféricos |
|
|
a que se denomina foco rábico |
notificación de un caso de rabia en humano o animal confirmado por laboratorio o evidencia clínico-epidemiológica |
|
|
Sobre la epidemiología de rabia menciona: 1) portadores 2) Tasa de mortalidad 3) Pico de incidencia 4) notificación epidemiológica |
portadores: perros (54%), animales salvajes terrestres (42%), murciélagos (4%) mortalidad: 99% picoincidencia: <15 años notificación epidemiológica: clase 2 (inmediato) |
|
|
Cuadro clínico de rabia |
Incubación de 5 a 90 días (puede tardar años)
1. Prodromos (4 a 10 días): fiebre, ataque al estado general, síntomas GI, dolor neuropatico (calambre) en sitio de la herida 2. Manifestaiones neurológicas: 1) forma furiosa o encefálica o 2) forma paralítica o muda + fiebre, malgias, artralgias, síntomas meningeos y encefalíticos 3. Coma 4. Muerte |
|
|
Describe las manifestaciones que aparecen en la fase neurológica furiosa o encefálica (típica) |
1.agitación 3. hidrofobia (patognomónico- por una contracción violenta, involuntaria y dolorosa del diafragma y los músculos faríngeos, laríngeos y respiratorios por la deglución de líquidos) 4. aerofobia 5. Espasmos laríngeos dolorosos |
|
|
Describe las manifestaciones neurológicas de la forma paralítica |
Parálisis simétrica ascendete tipo guillain Barré |
|
|
Diagnóstico de rabia |
-Premortem Biopsia de cuero cabelludo, suero ó LCR Gold estándar: a) actual:RFFIT o inhibición de focos fluorescentes (en muestra de piel extraída de la nuca-ideal) b) vieja: inmunofluorescencia directa
Otros: RT-PCR
-Postmortem: autopsia (cuerpos de Nigri) |
|
|
Aspectos importantes a evaluar del momento del ataque |
1) Especie del animal y zona geográfica 2) Inmunización antirrábica del agresor y de la victima (no sirve si es <1 mes o >1 año) 3) Estado clínico del animal previo a la agresión ( se debe atrapar y evaluar clínica y bioquímicamente al agresor) |
|
|
Manejo del paciente en base a los datos obtenidos del agresor |
1. Vacuna vigente sin datos clínicos: no inmunizar al paciente (solo se observa por 10 días al agresor) 2. Vacuna vigente con datos clínicos: esperar resultado de laboratorio y solo si es positivo inmunizar 3. Sin vacuna pero sin datos clínicos: no inmunizar al paciente (solo se observa por 10 días al agresor) 4. Sin vacuna con datos clínicos: iniciar profilaxis inmediato (se puede interrumpir si los laboratorios resultan negativos después) |
|
|
Cómo se clasifican los tipos de transmisión de rabia |
1) por contacto (no hay lesión, solo contacto con saliva o secreciones) 2) Por agresión (lesión) |
|
|
Cómo se clasifican las lesiones sospechosas de rabia en base al sitio y mecanismo |
a) sin riesgo: sin contacto directo con saliva o contacto en piel integra b) riesgo leve: lamedura en piel con solución de continuidad superficial en: 1) tórax, 2) abdomen, 3) piernas c) riesgo grave: 1) lamedura mucosas ó mordedura superficial en cuello, cara, craneo y MS, genitales 2) herida profunda en cualquier área 3) >2 lesiones 4) caso confirmado de rabia o animal no localizado 5) Inmunodeprimidos
|
|
|
Manejo de la piel en contacto con la saliva (lesión por contacto, sin lesión) |
1)piel integra: lavado con agua y jabón 2) en piel previamente herida: lavado con solución salina por 10 minutos + antiséptico + jabón SIN TALLAR (favorece entrada del virus) 3) en mucosa: Lavado con sol. salina en la cual se agrega IgAH en 2/3 de solución
EVITAR: suturas, vendajes y antibioticoterapia |
|
|
Cómo se da la profilaxis en una lesión por agresión de riesgo bajo |
1) Lavar y desinfectar como en la lesión por contacto 2) Esquema profiláctico: Sin esquema previo: 5 dosis: 0,3,7,14 y 28 (PAE solo 0,3,7 y 14) Mordida hace <3 meses con profilaxis previa: no requiere profilaxis de nuevo Mordida hace >3 meses: 2 dosis 0 y 3 3) valorar Td |
|
|
Cómo se da la profilaxis de una lesión por agresión de riesgo alto |
1) lavar a fondo, desinfectar y si es necesario debridar bordes necrosados y valorar cierre Qx 2) aplicar esquema de vacunación (igual que en riesgo bajo) 3)IgAH (antirrábica) 20 UI/Kg 50% infiltrado en la herida y 50% IM (SE APLICA UNA SOLA VEZ EN LA VIDA) 4) valorar Td |
|
|
Cómo se maneja a una mujer embarazada con exposición a rabia |
IGUAL, el embarazo no contraindica la aplicación de la vacuna ni de la Ig |
|
|
Grado de efectividad de la vacuna antirrábica |
99 al 100% |
|
|
En quienes esta indicado la profilaxis preexposición y cómo se realiza |
En personal de riesgo: mataderos, veterinarios, taxodermisras, laboratorio, etc 3 dosis: 0,7 y 21-28 días y posterior refuerzo cada 3 años |
|
|
Etiología de tétanos |
neurotoxina producida por Clostridium tetani |
|
|
Formas de presentación clínica de tétanos (4) |
1. Generalizado(trismo): reducción apertura maxilar, graves espasmos musculares, risa sardónica, disfunción autonómica (diaforesis, taquicardia, TA labil y arritmias) (los espasmos traves duran 1 semana y después se va reduciendo gradualmente por varias semanas) 2. Neonatal: tétanos generalizado en RN hijos de madres no inmunizadas (primeras 2 semanas de vida) 3. Local: espasmos musculares locales en zonas contiguas a la herida 4. Cefálico: disfunción pares craneales por herida en cabeza o cuello **La local y cefálica pueden evolucionar a generalizada |
|
|
Características que debe de tener una herida para que C. tetani pueda proliferar |
Heridas punzantes, profundas, tortuosas, con fenómenos locales de necrosis o cuerpos extraños en su interior ***Puede penetrar a través de la cicatriz umbilical |
|
|
En que parte del SNC se fija la toxina y cómo causan las manifestaciones |
1. membrana sináptica de la 2da neurona motora de las astas anteriores medular 2. núcleos de los pares craneales
Una vez que la toxina entra a la neurona, ya no puede ser neutralizada y suprime la inhibición normal del arco reflejo causando que la neurona motora inferior aumente el tono muscular, cause rigidez y lleve a la producción de espasmos simultáneo de músculos agonistas y antagonistas
|
|
|
Cuatro periodos clínicos de tétanos (NO paralítico) |
1. Incubación (asintomático): el tiempo transcurrido desde la herida a la aparición de los síntomas (entre mas corto peor es el pronóstico) 2. Invasión (24 a 48 hrs): trismo (indispensable para hacer el dx de tétanos) raquialgia, insomnio, rigidez de nuca, dificultad para la marcha. En la zona de la herida aparecen parestesias 3. Periodo de estado: contraturas musculares generalizadas de forma descendente (nuca, tronco, paravertebrales, talones), el trismo empeora y aparece la risa sardónica (la mitad superior del rostro llora y la otra ríe). Sobre la contractura ya permanente pueden aparecer paroxismos dolorosos . Hay retención urinaria y fecal. Automastismo 4. Periodo de convalecencia: 40 a 50 días (desorientación, labilidad emocional, depresión que desaparece de forma espontánea) |
|
|
Según la gravedad cómo se clasifica la enfermedad de tétanos |
Grado 1 o subagudo: periodo de incubación >12 días, los síntomas son leves Grado 2 o agudo: incubación de 6 a 11 días, las contracturas son intensas, el trismo grave y la mortalidad alta Grado 3 o sobreagudo: incubación <5 días, hay trastornos respiratorios y circulatorios que conducen a la muerte |
|
|
Existe un subtipo de tetanos llamado paralítico. ¿Por qué se caracteriza? |
Parálisis periférica que causa flacidez muscular y ausencia de reflejos: 1. parálisis facial, con trismo +/- 2. parálisis del elevador del párpado superior, con trismo + (forma oftalmoplejica o de worms) 3. parálisis lengua (hipoglosa), con trismo +/- |
|
|
Cómo se hace el dx de tétanos |
Es clínico debido a que los cultivos de la herida y los anticuerpos pueden resultar negativos con frecuencia. Auxiliares (casi nunca se piden): Elevación de enzimas musculares EMG:descargas continuas sin intervalo silene |
|
|
Cómo se realiza el manejo para tétanos |
1) limpiar y desbridar bien todas las herida 2) Ig tetánica humana DU (TIG). Si no esta disponible, antitoxina tetánica equina 3) metronidazol (alternativa penicilina G) 4) agentes miorelajantes: diazepam |
|
|
Cuando se debe complementar el manejo con la vacuna antitetánica |
Heridas limpias y menores: si tiene menos de 3 dosis o desconocido, o si tiene >10 años desde la última dosis de la vacuna contra el tétanos
Resto de heridas: si tiene menos de 3 dosis o desconocido, o si tiene >5 años desde la última dosis de vacuna con tétanos
Si esta inmunodeprimido se debe aplicar sin importar las dosis previas que tenga |
|
|
En base a la edad cuál es la vacuna antitetánica de elección a aplicar |
<7 años: DTaP (solo si tiene contraindicación para la vacuna contra pertussis se da DT) 7 a 19 años de edad: Td (si no han recibido anteriormente Tdap, se debe dar una dosis con ella) |
|
|
Cómo es la profilaxis para un bebe nacido fuera del hospital hijo de madre sin vacunción |
TIG y administración de DTaP posterior ya de acuerdo al calendario de vacunación |
|
|
Cómo esta indicada la vacunación con toxoide tetanico |
Se puede aplicar desde las 6 semanas hasta antes de los 7 años con 5 dosis. Ideal con DTaP 3 iniciales con intervalos de 2 meses cada una (ideal 2,4,6) 4 dosis: 6 a 12 meses después de la 3ra 5 dosis: a los 4 años o al ingreso a la escuela |
|
|
En niños con contraindicación para la vacuna contra pertussis cómo se da el esquema de vacunación antitetánica |
Con DT: <1 año: 3 dosis de DT cada 2 meses, una 4ta dosis 6-12 meses despues de latercera y la 5ta a los 4 años 1 a 6 años: 2 dosis de DT con 2 meses entre sí y una tercera dosis a las 6-12 meses y una adicional al entrar a la escuela |
|
|
Esquema de vacuna antitetánica en embarazadas |
Esquema incompleto o no vacunadas: 3 vacunas (ideal las primeras dos con intervalo de 4 semanas y la tercera 6-12 meses después) **La segunda dosis debe administrarse dos semanas antes del parto
Esquema completo pero >10 años: 1 dosis |
|
|
Principales efectos adversos de DTaP |
Anafilaxia Guillain-Barré Neuritis braquial Presentarlos en una contraindicación para aplicar dosis posteriores |
|
|
A que se denomina influenza, cuales son los serotipos mas frecuentes y cual se asocia mas a brotes epidemiológicos |
Infección aguda de vías aéreas superiores e inferiores por el virus de influenza Serotipos, A, B y C A y B: son los mas frecuentes y el A es el que mas se asocia a brotes epidemiológicos |
|
|
cuadro clínico de infección por el virus de la influenza (8-4) |
Fiebre repentina >38.5°C Tos Cefalea intensa Mialgias (predominio espalda) Artralgias Odinofagia Rinerrea Cansancio extremo
Otros: irritación de conjuntiva, nausea, vómito, diarrea |
|
|
Que personas estan en riesgo de sufrir neumonia por influenza y cuál es el principal dato clínico sugerente de esta |
<5 años y >65 años embarazadas Comorbilidades (DM, HTA, cardiopata,cancer, etc) Personal de salud Disnea |
|
|
Cuáles son los datos de alarma que indican hospitalización en niños con influenza |
1. Fiebre alta con datos de dificultad respiratoria 2. Taquipnea 3. Rechazo a la VO 4. Convulsiones 5. Trastornos del estado de conciencia |
|
|
Cuáles son los datos de alarma que indican hospitalización en adultos con influenza |
1. Dificultad respiratoria 2. Vómito o diarrea persistente 3. Deterioro neurológico 4. Deterior de la función cardíaca 5. Agravamiento de enfermedad crónica |
|
|
Prueba diagnóstica de elección para infección por el virus de la influenza y cuando se debe realizar |
RT-PCRI de muestras obtenidas por aspirado nasofaringeo o en paciente intubados poraspirado endotraqueal
1) cuando el inicio de los síntomas fue hace <72 hrs 2) Paciente grave con criterios de hospitalización 3) embarazadas y pacientes de alto riesgo pero por consulta externa |
|
|
Manejo de elección de un paciente sin datos de alarma ni FR para desarrollar neumonía o complicarse |
Manejo sintomático con control en consulta externa Medidas preventivas (lavado de manos, no saludar, medidas para disminuir el contagio) |
|
|
Manejo de elección de un paciente sin datos de alarma con FR para desarrollar neumonía o complicarse |
<48 hrs de iniciado los síntomas: tx antiviral ambulatorio y medidas preventivas >48 hrs de iniciado los síntomas: tx sintomático y medidas preventivas |
|
|
Manejo de elección de un paciente con datos de alarma |
1) hospitalizar (valorar UCI) 2) Toma RT-PCRI 3) Tx antiviral a) oseltamivir (primera elección) b) zanamivir (2da elección) 4) seguimiento de contactos en medicina familiar |
|
|
Mecanismo de acción de oseltamivir |
Inhibidor de la neuroaminidasa (no permite al virus salir de la célula y causa que este sea degradado en su interior) |
|
|
Cuándo se recomienda la quimioprofilaxis para la infección por el virus de la influenza |
1. Personas de salud que haya estado en contacto cercano sin equipo de protección 2. Persona con FR para complicaciones que habiten en sitios de alto riesgo de transmisión |
|
|
Caraterísticas del virus del Dengue |
ARN de la familia flaviviridae 4 serotipos: DEN-1, DEN-2, DEN-3 Y DEN-4 Se transmite por la hembra del mosquito Aedes aegypti |
|
|
Por qué es importante saber que existen 4 serotipos devirus del Dengue |
Para saber que las personas infectadas previamente solo crean inmunidad para ese serotipo y que si vuelven a infectarse (infección heteróloga) tendran una producción mas rápida e intensa de citocinas que llevaran a fuga plasmática mediada por linfocitos T de memoria |
|
|
Por qué se caracteriza el dengue no grave y cómo se subclasifica y donde se da el tratamiento 2-7 |
Grupo A: sin signos de alarma (ambulatorio) Grupo B: con signos de alarma (intrahospitalario) (7) -dolor abdominal intenso y continuo -vómito persistente -acumulación de líquido -sangrado mucosa -letargia -hepatomegalia -incremento del Hto con disminución PLT |
|
|
Por que se caracteriza el Dengue grave y donde se debe dar el tx |
Grupo C (UCI): 1 o mas de los siguientes: 1. Fuga plasmática (choque, derrame pleural, ascitis, hemococentración) 3. Afección orgánica grave: a) hepática: ictericia, encefalopatía, insuficiencia hepática aguda b) GI: dolor intenso, persistente y progresivo (abdomen agudo) c)Neurológico: letargia, inquietud, crisis convulsivas, encefalitis, coma d) cardiomiopatía e) Daño renal agudo |
|
|
Fases de la enfermedad por Dengue |
1) Fase de incubación: 3 a 10 días 2) Fase febril: 2 a 7 días 3) Fase crítica o de fuga plasmática: entre el 3 y 7 día de inicio de la fiebre 4) Recuperació o reabsorción de líquido entre el 7 y 10 días de iniciada la fiebre |
|
|
Cuadro clínico de Dengue clasico |
Enfermedad febril (fiebre rompe huesos) + dolor retrocular cefalea mialgias y artralgias erupción maculopapular Otros: sintomas respiratorios y GI leves, linfadenopatías, hiperemia faringea, inyección conjuntival, manifestaciones hemorrágicas (petequias, purpura, epistaxis, gingivorragia, STD) |
|
|
Abordaje inicial de la infección por Dengue |
BH Si se cree que ya hay afección de otro órgano solicitar: ES, QS, PFH, ECG, enzimas cardíacas |
|
|
Cómo se hace el dx definitivo de Dengue |
BH: aumento Hto y disminución PLT+ clínica (es suficiente y no requiere mas estudios) BH no concluyente, dependiendo del día solicitar: 1) Detección Ag-NS-1 en suero (1er y 5to día) 2) ELISA Ac IgM (5to y 35 días). Confirmatoria Alternativas: 3) Aislamiento del suero, LCR, biopsia hepática 4) PCR (determinar serotipo, no es dx) |
|
|
Tratamiento de la infección por Dengue en un paciente grupo A |
1. Hidratación 2. Control térmico con medios físicos y paracetamol EVITAR: farmacos IM, AINES, esteroides, antivirales e Ig |
|
|
Tratamiento de la infección por Dengue en un paciente grupo B y C |
Grupo B: Sol. NaCl al 0.9% en infusión (ajustando en base a respuesta cada 2 horas)+ manejo sintomático Grupo C: ingreso a UCI |
|
|
Indicaciones del uso de concentrados eritrocitarios en un paciente con Dengue |
1) Hb <7 o Hto <30% (si es grupo C <10) 2) Hemorragia severa o persistente + estado hemodinámico inestable 3)Acidosis metabólica persistente o que empeore a pesar del manejo |
|
|
Indicaciones del uso de PLT en un paciente con Dengue |
1) PLT <5 mil 2) PLT entre 5 mil y 30 mil + riesgo de hemorragia 3) Necesidad de procedimientos qx o invasivos |
|
|
Características del virus del Chikungunya |
CHIKV ARNvirus Genero: alfavirus Familia: togaviridae
Transmitido: Aedes y mansonia Cuando el cuadro es más agresivo, generalmente es transmitido por aedes albopictus (mosquito tigre asiático) |
|
|
Manifestaciones de la infección por Chikungunya durante la fase aguda (7) |
fiebre >39°C + poliartralgia intensa (simetrica y distal) cefalea mialgias Síntomas GI conjuntivitis Fenomeno de raynaud |
|
|
Manifestaciones de la infección por Chikungunya durante la fase subaguda |
Ocurre el día 10 con: a) mejoría de los síntomas b) persistencia |
|
|
Manifestaciones de la infección por Chikungunya durante la fase crónica |
>3 meses con persistencia de artralgias |
|
|
Cómo se hace el dx de Chinkungunya |
1. Cultivo viral ( hasta los 8 días) 2. PCR-RT 3. IgM (a partri del 6to día)
***Hay elevación importante de PCR |
|
|
Principales complicaciones de Chinkungunya |
Artritis Meningoencefalitis Mielitis Guillain-Barré Uveitis Retinitis |
|
|
Manejo de chinkungunya |
antipiréticos + antihistamínicos + AINES(hasta el 7mo día) Artritis crónica: glucocortioides y fisioterapia |
|
|
Describe las características del virus del ZIKA |
ZIKV ARNvirus alfavirus Flaviviridae
|
|
|
Manifestaciones clínicas de zika |
80% asintomáticos
Fiebre >38.5 + exantema maculopapular cefalocaudal y pruriginoso conjuntivitis artralgias y mialgias edema periarticular |
|
|
Cómo se hace el dx de ZIKA |
PCR-RT |
|
|
Complicaciones de la infección por ZIKA |
1. aborto espontáneo u óbito 2. Sx cogénito de Zika |
|
|
Manejo de la infección por ZIKA |
mantenimiento + AINE + analgésico + antihstaminico |

