![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
78 Cards in this Set
- Front
- Back
|
Leberzirrhose ・Definition (2) |
- Irreversibles Endstadium chronischer Leberschädigung - Kombination aus Zellnekrose, entzündlicher Infiltration und gestörter Regeneration des Lebergewebes |
|
|
Leberzirrhose ・Epidemiologie (1) |
- ♂2:1♀ |
|
|
Leberzirrhose ・Ätiologie (2) |
- chronischen Alkoholabusus (etwa 50 %) - chronische Virushepatitiden (etwa 45 %) |
|
|
Leberzirrhose ・Pathogenese (9) (Bild) |
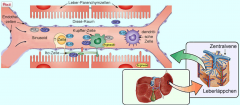
- Zellnekrose → Aktivierung des Gerinnungssystems mit Thrombenbildung und Einwanderung verschiedener Entzündungszellen → Aktivierung der Kupffer-Zellen und Umwandlung der ITO-Zellen in Myofibroblasten → vermehrte Produktion extrazellulärer Matrixbestandteile (Kollagen, Proteoglykane) → Ablagerung entlang der Sinusoide im Disse-Raum zwischen Portalfeldern bzw. zwischen Portalfeld und Zentralvene → Ausbildung von Bindegewebssepten → Bildung von Regeneratknoten → Veränderung der normalen hepatischen Läppchenstruktur → gestörter Stoffaustausch und ↑Strömungswiderstand (portale Hypertension). |
|
|
Leberzirrhose ・Klinik (4) |
- diskrete Symptome wie Müdigkeit, Abgeschlagenheit und uncharakteristische Oberbauchbeschwerden mit Völlegefühl, Meteorismus und Gewichtsabnahme (kompensiertes Stadium) - Leberhautzeichen - Hormonelle Störungen - ↑Blutungsneigung (↓Synthese von Gerinnungsfaktoren + Thrombozytopenie bei Hyperspleniesyndrom (Portale Hypertonie)) |
|
|
Leberhautzeichen ・Definition (9) (Bild) |
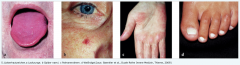
- Spider naevi (Gefäßspinnen), v.a. im Bereich des Thorax und Gesichts |
|
|
Leberzirrhose ・Hormonelle Störungen (3) |
- Östrogen↑ / Testosteron↓ - ♂: Hodenatrophie, Potenzstörungen, Verlust der Sekundärbehaarung („Bauchglatze“), Gynäkomastie - ♀: Menstruationsstörungen mit sekundärer Amenorrhö. |
|
|
Leberzirrhose ・Diagnostik (4) |
- Labor - CT - Sono - Histologie
|
|
|
Leberzirrhose ・Labor (4) |
- verminderte Syntheseleistung → ↓Cholinesterase (CHE) - Hypergammaglobulinämie (↑IgM-Fraktion) - Thrombozytopenie und Anämie (Hypersplenie) - entzündlicher Schub → De-Ritis-Quotient > 1 → ↑Bilirubin
|
|
|
Leberzirrhose ・CT (7) (Bild) |
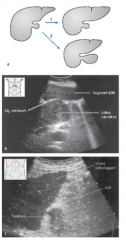
- unregelmäßige Leberoberfläche - abgerundeter Leberrand - hypertrophierter Lobus caudatus (a, b) - vergröbertes und inhomogenes Parenchymmuster (c) - rarefizierte Lebervenen mit gewundenem Verlauf und Kaliberunregelmäßigkeiten - Portalvenenamputation - Lumenvergrößerung der Leberarterien |
|
|
Leberzirrhose ・Sono (1) |
- Zusätzlich Nachweis von Zirrhosekomplikationen wie portale Hypertension und Aszites |
|
|
Leberzirrhose ・Histologie (4) (Bild) |
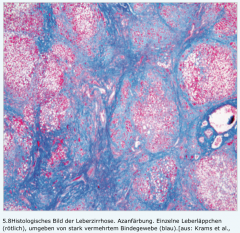
- Zur Diagnosesicherung in unklaren Fällen - histologische Trias der Leberzirrhose → Zellnekrose → Regeneration → Bindegewebsvermehrung |
|
|
Leberzirrhose ・Histologische Einteilung (3) |
- mikronoduläre Zirrhose → Regeneratknötchen bis 3 mm Durchschnitt → Vermehrtes Vorkommen bei Alkoholismus → Regeneratknötchen mit einem Durchschnitt von 3 mm bis 3 cm → Vermehrtes Vorkommen bei chronischer Virushepatitis → Mischbild
(- Ein sicherer Rückschluss von der Knotenmorphologie auf die Ätiologie ist nicht möglich) |
|
|
Leberzirrhose ・Schweregradeinteilung nach Child-Pugh (3) (Tabelle) |
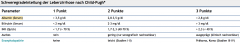
- Child A: 5–6 Punkte - Child B: 7–9 Punkte - Child C: 10–15 Punkte |
|
|
Leberzirrhose ・Prognose (3) |
- Child A: geringe Letalität |
|
|
Leberzirrhose ・Therapie (3) |
- Allgemeinmassnahmen (Abstinenz von allen hepatotoxischen Noxen, ausreichende Kalorien- und Eiweißzufuhr) - Therapie der Grundkrankheit - Lebertx |
|
|
Leberzirrhose ・Komplikationen (5) |
- portale Hypertension - Ösophagus- und Fundusvarizenblutung - Hepatorenales Syndrom - Hepatopulmonales Syndrom - hepatische Enzephalopathie |
|
|
Portale Hypertension ・Definition (2) |
- Erhöhung des Pfortaderdrucks (Normbereich < 3–6 mmHg). - Gastroösophageale Varizen treten in der Regel ab ca. 12 mmHg auf - Häufigste Ursache ist die Leberzirrhose |
|
|
Portale Hypertension ・Pathogenese (5) |
- ↓ prä-, intra- oder posthepatischer Gesamtgefäßquerschnitt → Widerstandserhöhung in der Pfortader (Back-Flow-Theorie) → ↑Vasodilatatoren (z.B. NO) in den Arteriolen des Splanchnikusgebiets → hyperdyname Zirkulation im Bereich der Splanchnikusgefäße (Forward-Flow-Theorie) → Kombination aus Widerstandserhöhung und verstärkter Blutfluss führt zur portalen Hypertonie |
|
|
Portale Hypertension ・Ätiologie (Tabelle) |
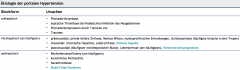
|
|
|
Portale Hypertension ・Folgen (4) |
- Ausbildung von Kollateralkreisläufen - Beeinflussung des systemischen Kreislaufs - Ausbildung eines portosystemischen Shuntflusses - Funktionsstörung vorgeschalteter Organe
|
|
|
Portale Hypertension ・Ausbildung von Kollateralkreisläufen (5) (Bild) |
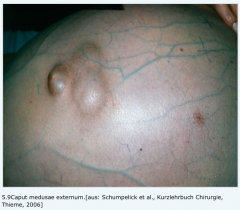
- Ösophagus- und Fundusvarizen (grosses Rupturrisiko) - Rektumvarizen (Venös DD: Hämorrhiden) - Bauchwandvarizen (Caput medusae) → internum: Innenseite der vorderen Bauchwand (Farbduplex) → externum: vorderseite Bauchwand (sichtbar) |
|
|
Portale Hypertension ・Beeinflussung des systemischen Kreislaufs (3) |
- venöse Pooling im Splanchnikusgebiet → relativen Hypovolämie und Hypotonie im arteriellen Kreislauf → Aktivierung des Renin-Angiotensin-Aldosteron-Systems und des Sympathikus |
|
|
Portale Hypertension ・Ausbildung eines portosystemischen Shuntflusses (5) |
- Umgehungskreisläufe → Blut wird an der Leber vorbeigeleitet → hepatischer First-Pass-Metabolismus wird umgangen → ↓hepatische Entgiftung toxischer Substanzen → hepatische Enzephalopathie |
|
|
Portale Hypertension ・Funktionsstörung vorgeschalteter Organe (3) |
- ↑Druck in der Pfortader → Stauungsgastritis |
|
|
Ösophagus- und Fundusvarizenblutung ・Definition (2) |
- Steigt der Druck in der Pfortader deutlich an (> 12 mmHg), besteht eine Rupturgefahr der varikös erweiterten Venengeflechte - Komplikation bei ⅓ Leberzirrhosepatienten |
|
|
Ösophagus- und Fundusvarizenblutung ・Diagnostik (1) |
- Endoskopie → Einteilung in 4 Stadien |
|
|
Ösophagus- und Fundusvarizenblutung ・Endoskopische Einteilung (4) (Bild) |
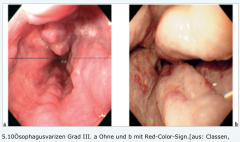
- Stadium I → Venenektasie, die nach Luftinsufflation (in den Ösophagus) verstreicht
- Stadium II - in das Lumen ragende Varizen, die nach Luftinsufflation verbleiben
- Stadium III - starke Einengung des Lumens durch vorgewölbte Varizen
- Stadium IV - Verlegung des Lumens durch vorgewölbte Varizen |
|
|
Ösophagus- und Fundusvarizenblutung ・Therapie (3) |
- endoskopische Blutstillung - Sondentamponade - Pharmakotherapie - interventionelle Methoden (TIPS) - chirurgische Methoden (portosystemische Shunt-Verfahren)
|
|
|
Ösophagus- und Fundusvarizenblutung ・endoskopische Blutstillung (1) |
- Gummibandligatur (weniger Komplikationen als Varizensklerosierung) |
|
|
Ösophagus- und Fundusvarizenblutung ・Sondentamponade (3) |
- Bei Persistierender Blutung - Ballonkompression mithilfe der Sengstaken-Blakemore-Sonde (Ösophagus) - Linton-Nachlas-Sonde (Fundus) (- Ösophagusballon alle 4–6 h für 5 min entblocken (Drucknekrosen)) |
|
|
Ösophagus- und Fundusvarizenblutung ・Pharmakotherapie (2) |
- Terlipressin oder Somatostatinanaloga → ↓Druck in der Pfortader und ↓Blutzufluss in die Varizen |
|
|
Ösophagus- und Fundusvarizenblutung ・interventionelle Methoden (TIPS) (4) (Bild) |
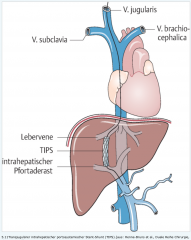
- transjugulärer intrahepatischer portosystemischer Stent-Shunt (TIPS) - Punktion der V. jugularis der rechten Lebervene → Punktion des rechten Pfortaderast durch das Parenchym der Leber hindurch → Schaffen einer neuen Verbindung durch Ballonkatheterdilatation und Stentanlage |
|
|
Ösophagus- und Fundusvarizenblutung ・TIPS Indikation (2) |
- akute Blutstillung bei endoskopisch oder medikamentös nicht mehr beherrschbarer Blutung - Vermeidung von Rezidivblutungen (insbes. Überbrückung der Zeit bis Lebertransplantation) |
|
|
Ösophagus- und Fundusvarizenblutung ・Nachteile (5) |
- Entwicklung einer hepatischen Enzephalopathie - Kontraindikation: Child-Pugh-Score > 12 - Stenosierung innerhalb einiger Monate - 30–40 % Letalität 30 Tage nach Notfalleingriff - Notfallsituationen operativen Maßnahmen > TIPS |
|
|
Ösophagus- und Fundusvarizenblutung ・Prophylaxe (2) |
- Primärprophylaxe der Varizenblutung → nicht selektive β-Blocker (z.B. Propranolol) (Vasokonstriktion im Splanchnikusgebiet ↑50% Blutungsrisiko) - Sekundärprophylaxe der Varizenblutung → Gummibandligatur der Varizen in mehreren Sitzungen (Rezidivblutungen häufig 30-40%)
|
|
|
Aszites ・Pathogenese (4) |
- Hypalbuminämie (↓kolloidosmotischer Druck) - portaler Hypertension (Hypervolämie im Splanchnikusgebiet) - Hyperaldosteronismus (Natrium- und Wasserrückresorption) - ↑Austritt von Lymphflüssigkeit (Überforderung Lymphsystem durch erhöhten Flüssigkeitsaustritt aus Gefäßen) |
|
|
Aszites ・Klinik (1) |
- ↑Bauchumfang und ↑Gewicht (die Extremitäten erscheinen dagegen meist kachektisch) |
|
|
Aszites ・Komplikationen (4) |
- spontane bakterielle Peritonitis (SBP) (15%) - Refluxösophagitis und Dyspnoe - Bauchwandhernien - Hydrothorax (meist rechtsseitig, Übertritt intraperitonealer Flüssigkeit durch Zwerchfelllücken)
|
|
|
Aszites ・spontane bakterielle Peritonitis (SBP) (3) |
- entsteht durch Penetration der Darmbakterien (v.a. E. coli, Proteus, Klebsiellen und Anaerobier) durch die Darmwand - verläuft i.d.R. zunächst asymptomatisch (Fieber und Abdominalschmerzen.) - Letalität der rezidivierenden spontanen bakteriellen Peritonitis beträgt etwa 50 % binnen eines Jahres |
|
|
Aszites ・Diagnostik (3) |
- Körperliche Unteruchung - Sono - Punktion und Untersuchung des Punktats |
|
|
Aszites ・Körperliche Unteruchung (3) |
- ab einer Menge von ca. 500 ml nachweisbar - Fluktuationswellen bei Beklopfen der lateralen Bauchwand - Flankendämpfung mit Wechsel bei Lageänderung und die ventrale Dämpfung bei Perkussion in Knie-Ellenbogen-Lage. |
|
|
Aszites ・Sono (1) |
- ab einer Mengen von ca. 50 ml nachweisbar |
|
|
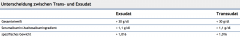
Aszites ・Untersuchung des Punktats (2) (Tabelle) |
- Aszites infolge portaler Hypertension: Transsudat (Gesamteiweiß < 30g/l) - bakteriologische und zytologische Untersuchung → SBP: Granulozyten > 250/μl → Erregernachweis (aerobe und anaerobe Asziteskultur) gelingt nur selten. |
|
|
Aszites ・Therpie (2) |
- 3 Stufenschema - Therapie der spontanen bakteriellen Peritonitis |
|
|
Aszites |
- Stufe I → Kochsalz- und Flüssigkeitsrestriktion (< 3 g NaCl/d und 1–1,5 l/d)
- Stufe II → Gabe von Aldosteronantagonisten (Spironolacton) initiale Dosis 100 mg/d. → Keine Besserung in 3 Tagen: Dosis langsam in 50-mg-Schritten erhöhen → Bei Bedarf zusätzlich Furosemid → diuretikarefraktärer Aszites: sonografiegesteuerte therapeutische Aszitespunktion (Parazentese ) → pro Liter abpunktiertem Aszites 6–8 g Albumin substituieren (Hypovolämie) - Vasokonstriktors (Terlipressin) kann im Zusammenhang mit einem hepatorenalen Syndrom, sehr hilfreich sein. → Ultima Ratio: TIPS bzw. Lebertx |
|
|
Aszites |
- Cephalosporinen der 3. Generation (z.B. Cefotaxim) in Kombination mit Metronidazol (Anaerobier) - Dauerprophylaxe mit einem Gyrasehemmer (Rezidivrate bei 80 %) |
|
|
Hepatorenales Syndrom ・Definition (3) |
- funktionelles Nierenversagen im Rahmen einer fortgeschrittenen Leberparenchymschädigung - keine histologischen Veränderungen in der Niere - Nach erfolgreicher Therapie des Leberversagens normalisiert sich auch die Nierenfunktion. |
|
|
Hepatorenales Syndrom ・Pathogenese (5) |
- portale Hypertension (Aszites, Ödeme, venöses Pooling) → relative Hypovolämie → Aktivierung des Sympathikus und des Renin-Angiotensin-Systems → Vasokonstriktion der glomerulären Arteriolen (verstärkt durch verminderte hepatische Inaktivierung vasokonstriktorischer Mediatoren) → Einschränkung der glomerulären Filtrationsrate (GFR) |
|
|
Hepatorenales Syndrom ・Auslösende Faktoren (4) |
- forcierte Diuretikatherapie oder Parazentese ohne Plasmavolumenexpansion bei portalem Aszites |
|
|
Hepatorenales Syndrom ・Klinik (2) |
- Typ I (akute Form) → rasch progrediente Verschlechterung der Nierenfunktion mit Oligurie und Verdoppelung des Serumkreatinins auf > 2,5 mg/dl innerhalb weniger Tage
- Typ II (chronische Form) → langsam progrediente Verschlechterung der Nierenfunktion. |
|
|
Hepatorenales Syndrom ・Diagnosekriterien (8) |
- fortgeschrittene Hepatopathie - Verdünnungshyponatriämie mit einer Natriumausscheidung < 10 mmol/l - Urinosmolalität, die über der Osmolalität des Plasmas liegt. |
|
|
Hepatorenales Syndrom ・Therapie (2) |
- Absetzen von Diuretika und nephrotoxischen Substanzen - Lebertx |
|
|
Hepatorenales Syndrom ・Prognose (1) |
- Ohne Lebertx beträgt die Letalität des hepatorenalen Syndroms Typ I > 95 %. |
|
|
Hepatopulmonales Syndrom ・Definition (3) |
- Trias → pulmonale Gasaustauschstörung → ↓pulmonaler Gefäßwiderstand → fortgeschrittene Hepatopathie (+Ausschluss einer kardiopulmonalen Grunderkrankung) |
|
|
Hepatopulmonales Syndrom ・Pathogenese (5) |
- portale Hypertension → ↑Anfall und ↓Inaktivierung (Leber) vasodilatierender Substanzen → pulmonale Vasodilatation → Ausbildung intrapulmonaler Shunts → verminderten Oxygenierung des arteriellen Blutes und gestörte Sauerstoffdiffusion |
|
|
Hepatopulmonales Syndrom ・Klinik (1) |
- im Stehen auftretende Dyspnoe (PaO2 < 70 mmHg) die sich typischerweise im Liegen bessert (DD: kardiale Dyspnoe) (→ im Stehen erhöhte Durchblutung von dilatierten basalen Lungenbereichen und intrapulmonalen Shunts) |
|
|
Hepatopulmonales Syndrom ・Diagnostik (2) |
Nachweis des intrapulmonalen Shuntfluss → transösophagealen Echokardiografie → Lungenperfusionsszintigrafie (→ Partikel, die normalerweise aufgrund ihrer Größe in der Lungenstrombahn hängen bleiben, gelangen durch die Shunts in den systemischen Kreislauf). |
|
|
Hepatopulmonales Syndrom ・Therapie (1) |
- Lebertx |
|
|
Hepatische Enzephalopathie ・Definition |
- neuropsychiatrisches Syndrom, das durch einen verstärkten Anfall neurotoxischer Substanzen im Gehirn bei fortgeschrittener Leberschädigung ausgelöst wird. |
|
|
Hepatische Enzephalopathie ・Pathogenese (5) |
- portosystemische Shunt und ↓hepatische Entgiftungsleistung → ↑Anfall neurotoxischer Substanzen (v.a. Ammoniak, aber auch GABA, Fettsäuren, Mercaptan usw.) → Ammoniak wird in Gliazellen unter Verbrauch von Glutamat zu Glutamin verstoffwechselt → Glutamin reichert sich in den Gliazellen an → langsam progrediente Zellschwellung |
|
|
Hepatische Enzephalopathie ・Auslöser (5) |
- ↑Ammoniakbildung im Darm (durch ↑Proteinanfall bei GI-Blutung, proteinreicher Nahrung, Obstipation und exsudativer Enteropathie (Abbau der Proteine durch Bakterien im Kolon)) |
|
|
Hepatische Enzephalopathie ・Klinik (4) |
- Einteilung in 4 Stadien - zusätzlich → bei ⅔ Hirnödem → bei 50% Verbrauchskoagulopathie → bei 50% GI Blutungen |
|
|
Hepatische Enzephalopathie ・Stadium I (5) |
- Prodromalstadium
|
|
|
Hepatische Enzephalopathie ・Stadium II (5) |
- drohendes Koma - pathologische Schriftprobe |
|
|
Hepatische Enzephalopathie ・Stadium III (4) |
- Stupor - Patient schläft fast immer, ist aber erweckbar - inkohärente Sprache - Hyperreflexie |
|
|
Hepatische Enzephalopathie ・Stadium IV (4) |
- Leberausfallkoma |
|
|
Hepatische Enzephalopathie ・Diagostik (4) |
- klinisch-neurologische Untersuchung - Labor - BGA - EEG |
|
|
Hepatische Enzephalopathie ・klinisch-neurologische Untersuchung (3) |
- Zahlenverbindungstest, Rechentest und Schriftprobe - konstruktive Apraxie - grobschlägiger Tremor („flapping tremor“). |
|
|
Hepatische Enzephalopathie ・Labor (3) |
- > 90 % Hyperammoniämie - ↑Transaminasen - ↓Lebersyntheseparameter |
|
|
Hepatische Enzephalopathie ・BGA (1) |
- gemischte metabolisch-respiratorische Alkalose |
|
|
Hepatische Enzephalopathie ・EEG (1) |
- diffuse Hirnleistungsstörung ab Stadium II nachweisbar |
|
|
Hepatische Enzephalopathie ・Therapie (3) |
- diätetische Maßnahmen - Pharmakotherapie - Lebertx |
|
|
Hepatische Enzephalopathie ・diätetische Maßnahmen (2) |
- ausreichende Kalorienzufuhr in Form von Kohlenhydraten (→ Verminderung des Eiweißkatabolismus) - diätetische Eiweißrestriktion. |
|
|
Hepatische Enzephalopathie ・Pharmakotherapie (4) |
- Laktulose (Darmreinigung) - nicht resorbierbare Antibiotika (Neomycin oder Vancomycin) (Darmsterilisation) - L-Ornithin-Aspartat (Senkung des Ammoniakspiegels) - Osmodiuretika |
|
|
Hepatische Enzephalopathie ・Laktulose (3) |
- laxierende Wirkung - ↓pH-Wert → NH3 (leicht resorbierbar) wird verstärkt in NH4+ (schwer resorbierbar) umgewandelt - hemmende Wirkung auf bakterielle Urease (verminderte Ammoniakbildung). |
|
|
Hepatische Enzephalopathie ・nicht resorbierbare Antibiotika (1) |
- reduzieren der ammoniakbildenden Darmflora |
|
|
Hepatische Enzephalopathie ・L-Ornithin-Aspartat (2) |
- fördert den hepatischen Ammoniakabbau durch Stimulation der Harnstoff- und Glutaminsynthese - Verzweigtkettige Aminosäuren können den Ammoniakanfall durch Hemmung des Proteinabbaus senken. |

