![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
198 Cards in this Set
- Front
- Back
|
Erkrankungen des Darms ・Übersicht (6) |
- Reizdarmsyndrom - Erkrankungen mit Malassimilation - Chronisch-entzündliche Darmerkrankungen (CED) - Gastroenteritiden und Enterokolitiden - Divertikulose und Divertikulitis - Durchblutungsstörungen des Darms |
|
|
Reizdarmsyndrom ・Definition (2) |
- Funktionelle Beschwerden im Bereich des Kolons, die mit intermittierenden Bauchschmerzen und Stuhlunregelmäßigkeiten einhergehen - Eine organische Ursache lässt sich nicht feststellen. |
|
|
Reizdarmsyndrom ・Epidemiologie (4) |
- 20% Prävalenz - ♂1:2♀ - Altersgipfel 30j - 50 % aller Patienten mit gastrointestinalen Beschwerden leiden an einem Reizdarmsyndrom. |
|
|
Reizdarmsyndrom ・Pathogenese (3) |
- psychosozialer Stress und eine psychovegetative Übererregbarkeit → Störungen der enteralen Motilität mit inadäquaten, segmentalen Kontraktionsabläufen → viszerale Hypersensitivität mit erniedrigter Schmerzschwelle für Dehnungsreize |
|
|
Reizdarmsyndrom ・Klinik (5) |
- intermittierende, häufig krampfartigen oder stechenden Sz - Besserung nach Defäkation (Gefühl der unvollständigen Darmentleerung) - nächtliches Sistieren der Beschwerden. - Druck- und Völlegefühl im Unterbauch - Veränderungen der Stuhlfrequenz und Stuhlkonsistenz (Schleimabgang)
|
|
|
Reizdarmsyndrom ・Diagnostik (2) |
- Ausschlussdiagnose - ROM-Kriterien |
|
|
ROM-Kriterien ・Definition (7) |
- chronische, rezidivierende abdominelle Beschwerden - in den letzten 12 Monaten - mind 12 Wochen lang (nicht unbedingt aufeinanderfolgend) - mind 2 der folgenden Merkmale aufweisen |
|
|
Reizdarmsyndrom ・Therapie (2) |
- Allgemeinmassnahmen - Pharmakotherapie |
|
|
Reizdarmsyndrom ・Allgemeinmassnahmen (3) |
- ärztliche Aufklärung über den harmlosen Charakter - sportlicher Aktivität und Entspannungsverfahren - diätetische Maßnahmen (kleine, häufige Mahlzeiten und eine faserreiche Nahrung mit ausreichender Flüssigkeitszufuhr) |
|
|
Reizdarmsyndrom ・Pharmakotherapie (4) |
- Spasmolytika (z.B. Butylscopolamin, Mebeverin) → kurzfristige Behandlung krampfartiger Bauchsz - temporär milde Laxanzien - Loperamid bei Diarrhoe - 30–50 % der Patienten sprechen auch auf eine Plazebobehandlung an. |
|
|
Reizdarmsyndrom ・Prognose (2) |
- Besserung der Symptome nur bei etwa 30 % der behandelten Patienten - Die Lebenserwartung ist normal. |
|
|
Erkrankungen mit Malassimilation ・Überblick (3) |
- Glutensensitive Enteropathie (Sprue) - Tropische Sprue - Morbus Whipple |
|
|
Malassimilationssyndrom ・Definition (1) |
- Störungen der Digestion (Maldigestion) und/oder Absorption (Malabsorption) |
|
|
Maldigestion ・Definition (1) |
- Störung der Vorverdauung im Magen, der enzymatischen Aufspaltung der Nahrungsbestandteile und/oder der Fettemulgierung. |
|
|
Malabsorption ・Definition (1) |
- Störung der Aufnahme der Nahrungsspaltprodukte aus dem Darmlumen und/oder des Abtransports der absorbierten Nahrung über die Blut- und Lymphbahn. |
|
|
Malassimilationssyndrom ・Klinik (4) |
- abhängig von betroffenen Energieträger - chronische Diarrhö (häufig voluminös, mit erhöhtem Fettgehalt) |
|
|
Glutensensitive Enteropathie (Sprue) ・aka (2) ・Definition (1) |
・aka - einheimische Sprue (Adult) - Zöliakie (Kinder)
・Definition - Unverträglichkeitsreaktion gegen die Gliadinfraktion des Glutens (genetische Prädisposition) |
|
|
Glutensensitive Enteropathie (Sprue) ・Klinik (4) |
- Malassimilationssyndrom - sekundärer Laktasemangel - gelegentlich mit anderen Autoimmunerkrankungen und Dermatitis herpetiformis assoziiert - Spähtkomplikation: enteropathieassoziiertes T-Zell-Lymphom des Dünndarms |
|
|
Glutensensitive Enteropathie (Sprue) ・Diagnose (3) |
- Nachweis von Autoantikörpern (am spezifischsten: IgA-anti-Transglutaminase-Antikörper) - Dünndarmbiopsie: Zottenatrophie, Kryptenhyperplasie, lymphoplasmazelluläre Infiltration der Lamina propria) - Ansprechen auf glutenfreie Diät gestellt. |
|
|
Glutensensitive Enteropathie (Sprue) ・Therapie (1) |
- gluten- und ggf. laktosefreie Diät |
|
|
Tropische Sprue ・Definition (5) |
- Reisekrankhiet aus den Tropen - Infektion des Dünndarms mit enteropathogenen Keimen - Malassimilationssyndrom und ggf. akute fieberhafte Diarrhö - In der Biospie nur diskrete Veränderungen des Zottenreliefs - Therapie mit Doxycyclin |
|
|
Morbus Whipple ・Definition (4) |
- seltene systemische Infektion mit Tropheryma whipplei - klinische Symptomatik ist vielgestaltig (Malassimilationssyndrom, enteropathische Arthritis, Sakroileitis, Polyserositis, Lymphadenopathie, Fieber) - typischer Befund der Duodenalbiopsie → Infiltration der Duodenalschleimhaut mit Makrophagen → PAS-positive Plasmaeinschlüsse → verbreitertes Zottenrelief → EM stäbchenförmige Bakterien - Therapie mit Doxycyclin und Hydroxychloroquin für mindestens 12–18 Monate |
|
|
Chronisch-entzündliche Darmerkrankungen (CED) ・Definition (4) |
- Meist schubweise verlaufende Entzündungen der Darmwand. - Beginn meist im jungen Erwachsenenalter - Morbus Crohn (MC) → Befall des gesamten GIT vom Mund bis zum After - Colitis ulcerosa (CU) → Befall auf Kolon und Rektum beschränkt
|
|
|
Chronisch-entzündliche Darmerkrankungen (CED) ・Makroskopische und histologische Befunde zur Unterscheidung von Morbus Crohn und Colitis ulcerosa (Tabelle) (3) |
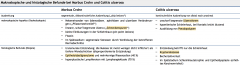
|
|
|
Morbus Crohn ・Definition (1) |
- Segmental auftretende, diskontinuierliche, auch die tiefen Wandschichten erfassende chronische Entzündung des gesamten Magen-Darm-Trakts
|
|
|
Morbus Crohn ・Epidemiologie (3) |
- Erstmanifestation 20-40j - Weiße Bevölkerungsgruppen bevorzugt betroffen - Raucher 2-fach erhöhtes Risiko |
|
|
Morbus Crohn ・Ätiologie (2) |
- nicht geklärt - familiäre Häufung u.a. auf einer Mutation des NOD2-Gens (= CARD15-Gen) bei 50 % der Betroffenen beruht |
|
|
Morbus Crohn ・Lokalisation (2) |
- Gesamter GIT vom Mund - überwiegender Befall von terminalen Ileum und Kolon → Isolierter Ileumbefall 30 % → isolierter Kolonbefall 25 % → Befall von Ileum und Kolon 45 % |
|
|
Morbus Crohn ・Klinik (6) |
- 90% rechtsseitigen und periumbilikalen Bauchschmerzen - 90% Durchfällen (geringe Frequenz und selten blutig, DD: C. ulzerosa) - Flatulenz und Unwohlsei - druckschmerzhafte Resistenz im Unterbauch - ↑Temperatur (häufige Fehldiagnose: chronische Appendizitis) - 30 % Laktoseintoleranz
|
|
|
Morbus Crohn ・Verlauf (2) |
- schubweise - Seltener chronisch-kontinuierlicher, progressiver Verlauf ( ≥6 Monate) |
|
|
Morbus Crohn ・Komplikationen (2) |
- intestinale Komplikationen - extraintestinale Komplikationen → häufiger (10–20 % der Fälle) als bei Colitis ulcerosa |
|
|
Morbus Crohn ・intestinale Komplikationen (4) |
- anorektale Fisteln, Abszesse (Erstsymptom in 40 %) - Darmstenosen - Malabsorptionssyndrom - Darmperforationen oder -blutungen (Seltener) |
|
|
Morbus Crohn ・extraintestinale Komplikationen (4) |
- Haut (ca. 30 %) → Erythema nodosum → Pyoderma gangraenosum → Aphthen
- Gelenke (ca. 20 %) → Arthritis → ankylosierende Spondylitis (meist HLA-B27-positiv)
- Augen (7 %) → Iridozyklitis, Konjunktivitis, etc
→ (ca. 5 % bei der CU, beim MC seltener) → primär-sklerosierende Cholangitis |
|
|
Morbus Crohn ・Diagnostik (7) |
- Ileokoloskopie mit Biopsientnahmen - Histologie - Sonografie - Hydro-MRT - Enteroklysma nach Sellink - MRT des Beckens - Labor |
|
|
Morbus Crohn ・Ileokoloskopie (5) (Bild) |
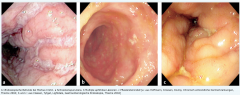
- Pflastersteinrelief (diskontinuierliche Schleimhautbefall mit unauffälligen und pathologischen Arealen) - Aphthen - scharf begrenzte landkartenartige Ulzerationen - Pin-Point Lesions (Feine Einblutungen in die Schleimhaut) - Fisteln und Stenosen |
|
|
Morbus Crohn ・Histologie (3) |
- Befall der gesamten Darmwand (transmurale Entzündung) - Epitheloidzellgranulome mit mehrkernigen Riesenzellen - hyperplastische Lymphknoten mit Lymphangiektasien. |
|
|
Morbus Crohn ・Sonografie (2) |
- Nachweis segmentaler Darmwandverdickungen → Kolonwand > 4 mm → Dünndarmwand > 2 mm - Evtl. Kokardenzeichen (konzentrische Hautläsionen) und Abszesse oder Fisteln in der Perianalregion. |
|
|
Morbus Crohn ・Hydro-MRT (2) |
- 1. Wahl zur Darstellung des Morbus Crohn im Dünndarm - Gute Darstellung von → verdickter Dünndarmwand → vergrößerten Lymphknoten → perianalen Fisteln |
|
|
Morbus Crohn ・Enteroklysma nach Sellink (5) (Bild) |
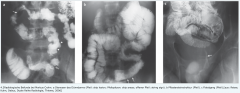
- Röntgendarstellung des Dünndarms. - fadenförmige Stenosen (string sign a) - Pflastersteinrelief (b) - bogige Wandkonturen gegenüber dem Mesenterialansatz. - Cave: Bei Vd.a. Perforation, Stenosen oder Analfisteln (c) nur wasserlösliche Kontrastmittel verwenden |
|
|
Morbus Crohn ・MRT des Beckens (1) |
- Fistel- und Abszessnachweis. |
|
|
Morbus Crohn ・Labor (5) |
- ↑Entzündungsparameter - Anämie (Eisenmangel (Blutverluste), Vitamin-B12- und Folsäuremangel (Malabsorptionssyndrom), azathioprininduzierte Myelosuppression) - 50% Anti-Saccharomyces-cervisiae-AK (ASCA) - bakteriologische Stuhldiagnostik (DD: infektiösen Darmerkrankung) - tbc Ausschluss vor Immunsupressiver Therapie |
|
|
Morbus Crohn ・Therapie (4) |
- Supportive Therapie - Pharmoakotherapie - Interventionelle Therapie - Chirurgische Therapie |
|
|
Morbus Crohn ・Supportive Therapie (5) |
- Diät (Lebensmittel die gut vertragen werden) - Substitution - Osteoporoseprophylaxe - Nikotinkarenz (↓Rezidivrisiko) - Im akuten Schub ballaststofffreie Kost |
|
|
Morbus Crohn ・Pharmoakotherapie (3) (Tabelle) |
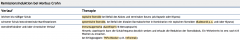
- Abhängig vom Verlauf Gabe von → Steroide |
|
|
Morbus Crohn ・Pharmoakotherapie bei leichtem bis mäßigem Schub (1) |
- topische Steroide bei Befall des Kolons und terminalen Ileums (als Kapseln oder Klysma) |
|
|
Morbus Crohn ・Pharmoakotherapie bei schwerem Schub/extraintestinale Manifestationen (1) |
- systemische Steroide, bei Befall der distalen Darmabschnitte in Kombination mit topischen Steroiden (Budesonid p.o. und/oder Klysma) |
|
|
Morbus Crohn ・Pharmoakotherapie bei steroidrefraktärem und/oder chronischem Verlauf (2) |
- Immunsuppressiva (Azathioprin/6-Mercaptopurin) → Wirkeintritt nach 6–8 Wochen - bei Erfolglosigkeit: TNFα-Blocker (z.B. Infliximab) |
|
|
Morbus Crohn ・Remissionserhaltung (2) |
- steroidabhängiger oder chronisch-aktiver Verlauf (66% dauerhafte Remission) → Azathioprin für mind. 4 Jahre
- unkompliziertem Krankheitsverlauf → keine remissionserhaltende Therapie indiziert |
|
|
Morbus Crohn ・Interventionelle Therapie (2) |
- stenosierte Darmabschnitten → Ballondilatation
- Fisteln → Clip- oder Loop-Technik (Verschluss oder Draunage) |
|
|
Morbus Crohn ・Chirurgische Therapie (2) |
- Nur Symptomatische OPs möglich - „minimal surgery“ (laparoskopische Verfahren) und strenge Indikationsstellung zur Reduktion von Komplikationen → Kurzdarmsyndrom → Fistelbildung → Obstruktionen durch Verbacken der Darmschlingen |
|
|
Morbus Crohn ・Chirurgische Therapie indikation (5) |
- Fisteln - Abszesse - Stenosen (mit Ileussymptomatik) - Strikturen - Perforationen. |
|
|
Morbus Crohn ・Prognose (3) |
- Hohe Rezidivrate - 70% OP in 15j - bei optimaler Therapie normale Lebenserwartung |
|
|
Colitis ulcerosa ・Definition (1) |
- Chronische Entzündung der Dickdarmschleimhaut mit kontinuierlicher Ausbreitung von distal nach proximal. |
|
|
Colitis ulcerosa ・Epidemiologie (3) |
- Erstmanifestation 20-40j - Weiße Bevölkerungsgruppen bevorzugt betroffen (4x) - Raucher erkranken seltener als Nichtraucher. |
|
|
Colitis ulcerosa ・Ätiologie (1) |
- nicht geklärt |
|
|
Colitis ulcerosa ・Lokalisation (3) |
- Beschränkung auf Rektum und Kolon - Das Rektum ist immer befallen. - Beginn i.d.R. im distalen Rektum mit Ausbreitung nach proximal. → Rektosigmoid 50 % → linkes Kolons 25 % → Pankolitis 25 %. |
|
|
Colitis ulcerosa ・Klinik (2) |
- blutig-schleimige Durchfälle mit einer Frequenz von bis zu 20 Stuhlgängen/d - krampfartigen Bauchschmerzen(Tenesmen) |
|
|
Colitis ulcerosa ・Verlauf (3) |
- i.d.R. schubweise - chronisch-kontinuierlicher, progredienter Verlauf (Krankheitszeichen ≥ 6 Monate) ist möglich - 5 % akut-fulminanter Verlauf mit plötzlichem Krankheitsbeginn, choleraähnlichen Durchfällen, septischen Temperaturen und Schock. |
|
|
Colitis ulcerosa ・Komplikationen (2) |
- Intestinale Komplikationen - Extraintestinale Komplikationen |
|
|
Colitis ulcerosa ・Intestinale Komplikationen (5) |
- Entwicklung eines toxischen Megakolons (↑Gefahr der Perforation, Letalität 30 %) - Darmstenosen mit Gefahr eines Ileus - Darmblutungen - Amyloidose (Spätkomplikation) - Entartungsrisiko → 10j Krankheitsverlauf 2 % → 20j Krankheitsverlauf 9 % → 30j Krankheitsverlauf 30 %! |
|
|
Colitis ulcerosa ・Extraintestinale Komplikationen (1) |
- primär-sklerosierende Cholangitis (- sonst deutlich seltener als beim Morbus Crohn) |
|
|
Colitis ulcerosa ・Diagnostik (5) |
- Koloileoskopie mit Biopsieentnahme - Histologie - Sonografie - Kolonkontrastaufnahme - Labor |
|
|
Colitis ulcerosa ・Koloileoskopie mit Biopsieentnahme (4) (Bild) |
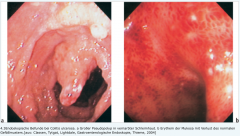
- unscharf begrenzte Ulzera - sog. Pseudopolypen - hyperämische, leicht blutende Schleimhaut - Untersuchung des terminale Ileums da es bei Befall des proximalen Kolons zu einer sog. Backwash-Ileitis kommen kann. |
|
|
Colitis ulcerosa ・Histologie (4) |
- Schleimhautentzündung von Kolon und Rektum (selten Ileum) - Kryptenabszesse (Ansammlung von Zelldetritus und Granulozyten in der Kryptenlichtung) - Becherzellverlust - in späteren Stadien Schleimhautatrophie mit Epitheldysplasien. |
|
|
Colitis ulcerosa ・Sonografie (2) |
- kontinuierliche Darmwandverdickungen (PathologischeKolonwand > 4 mm) - echoarme Darmwand |
|
|
Colitis ulcerosa ・Kolonkontrastaufnahme (2) (Bild) |
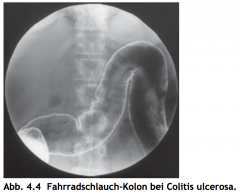
- „Fahrradschlauch-Kolon“ mit Verlust der Haustrierung - im Spätstadium sichtbar |
|
|
Colitis ulcerosa ・Labor (5) |
- ↑Entzündungsparameter - Anämie - Autoantikörpern (pANCA) → hilfreich, aber nicht obligat (Kein Ausschluss) - bakteriologische Stuhldiagnostik - tbc Ausschluss vor Immunsupressiver Therapie |
|
|
Colitis ulcerosa ・Therapie (3) |
- Supportive Therapie - Pharmakotherapie - Chirurgische Therapie |
|
|
Colitis ulcerosa ・Supportive Therapie (5) |
- Vergleiche M. Crohn
- Diät (Lebensmittel die gut vertragen werden) - Substitution - Osteoporoseprophylaxe - Nikotinkarenz (↓Rezidivrisiko) - Im akuten Schub ballaststofffreie Kost |
|
|
Colitis ulcerosa ・Pharmakotherapie (4) (Tabelle) |
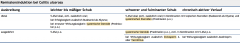
- Abhängig vom Verlauf Gabe von → Steroide |
|
|
Colitis ulcerosa ・Pharmakotherapie bei leichtem bis mäßigem Schub und distaler Ausbreitung (3) |
- 5-ASA lokal (evtl. zusätzlich oral) |
|
|
Colitis ulcerosa ・Pharmakotherapie bei schwerem und fulminantem Schub / chron. Verlauf und distaler Ausbreitung (3) |
- 5-ASA lokal (evtl. zusätzlich oral) - topische Steroide (Budesonid als Klysma) - systemische Steroiden (Prednisolon p.o.) |
|
|
Colitis ulcerosa ・Pharmakotherapie bei leichtem bis mäßigem Schub und ausgedehnter Ausbreitung (1) |
- 5-ASA p.o. |
|
|
Colitis ulcerosa ・Pharmakotherapie bei schwerem und fulminantem Schub / chron. Verlauf und ausgedehnter Ausbreitung (3) |
- systemische Steroide (Prednisolon p.o.), evtl. in Kombination mit 5-ASA p.o. - bei Wirkungslosigkeit bei schwerem und fulminantem Schub zusätzlich Ciclosporin A oder Tacrolimus - bei Wirkungslosigkeit bei chron. Verlauf zusätzlich Azathioprin |
|
|
Colitis ulcerosa ・Remissionserhaltung (5) |
- 5-ASA p.o. - rein distaler Colitis ulcerosa: lokale Applikation (Klysmen). - Unverträglichkeit: E.-coli-Stamm Nissle - häufige Rezidive und eine Steroidabhängigkeit: Azathioprin - Remissionserhaltung nach fulminantem Verlauf: Azathioprin (nachdem durch Ciclosporin oder Tacrolimus eine Remission erreicht wurde). |
|
|
Colitis ulcerosa ・Chirurgische Therapie (1) |
- kann durch eine Pankolektomie definitiv geheilt werden |
|
|
Colitis ulcerosa ・Chirurgische Therapieindikationen (5) |
- Perforation - Ileus - konservativ nicht beherrschbare Blutungen - toxisches Megakolon - Kolonkarzinom |
|
|
Colitis ulcerosa ・Prognose (2) |
- Definitive Heilung durch Pankolektomie. - Hohes Karzinomrisiko bei ausgedehnter und langjähriger Colitis ulcerosa. |
|
|
Gastroenteritiden und Enterokolitiden ・Definition (3) |
- Entzündliche Erkrankungen des Magens, des Dünn- und/oder des Dickdarms unterschiedlicher Genese - Gastroenteritis: Entzündung von Magen und Dünndarm - Enterokolitis: Entzündung von Dünn- und Dickdarm. |
|
|
Gastroenteritiden und Enterokolitiden ・Ätiologie (8) (Tabelle) |

- infektiös - toxisch - medikamentös - ischämisch - idiopathisch - radiogen - allergisch - postoperativ
|
|
|
infektiöse Gastroenteritis ・Definition (1) |
- eine durch Bakterien, Viren oder Parasiten verursachte Schleimhautentzündung von Magen (Gastritits) und Dünndarm (Enteritis), die je nach Erreger auch den Dickdarm (Kolitis) miteinbeziehen kann. |
|
|
infektiöse Gastroenteritis ・Epidemiologie (1) |
- häufigste Ursachen für Morbidität und Mortalität weltweit neben akuten respiratorischen Infekten |
|
|
infektiöse Gastroenteritis ・Übertragung (2) |
- i.d.R. fäkal-oral → tierische Lebensmittel (v.a. Eiprodukte, Wurst, Geflügel) → Trinkwasser (in Ländern mit niedrigem Hygienestandard) - von Mensch zu Mensch ist die Ausnahme (z.B. bei Kindern)
|
|
|
Reisediarrhö ・Häufigste Erreger (1) |
- enterotoxinbildende E. coli (ETEC)
- Seltener Shigellen, Salmonellen, Campylobacter, Viren oder Protozoen wie Entamoeba histolytica oder Giardia lamblia |
|
|
infektiöse Gastroenteritis ・Pathophyiologische Einteilung (3) |
- Infektiöse Gastroenteritis vom Sekretionstyp - Infektiöse Gastroenteritis vom Invasionstyp - Infektiöse Gastroenteritis vom Penetrationstyp |
|
|
Infektiöse Gastroenteritis vom Sekretionstyp ・Pathomechanismus (3) |
- Direkte Epithelzellschädigung oder Schädigung durch Enterotoxinbildung → ↑Darmmotilität und ↑Sekretion von Elektrolyten und Wasser in das Darmlumen → sekretorische Diarrhö |
|
|
Infektiöse Gastroenteritis vom Sekretionstyp ・Erreger (Auswahl) (3) |
- enterotoxische E. coli (ETEC) |
|
|
Infektiöse Gastroenteritis vom Invasionstyp ・Pathomechanismus (4) |
- Invasion der Darmschleimhaut → Zerstörung der Epithelzellen (direkt oder durch Zytotoxinbildung) → Induktion einer eitrigen Entzündungsreaktion → entzündlich-exsudative Diarrhö |
|
|
Infektiöse Gastroenteritis vom Invasionstyp ・Erreger (Auswahl) (6) |
- enterohämorrhagische und enteroinvasive E. coli (EHEC und EIEC) |
|
|
Infektiöse Gastroenteritis vom Penetrationstyp ・Pathomechanismus (3) |
- Penetration der Darmschleimhaut (mit/ohne Epithelzellschädigung) → Translokation mit Makrophagen in lymphatische Organe (Peyer-Plaques) → Vermehrung, anschließend lymphogene und hämatogene Streuung |
|
|
Infektiöse Gastroenteritis vom Invasionstyp ・Erreger (Auswahl) (2) |
- Salmonella typhi |
|
|
infektiöse Gastroenteritis ・Klinik (3) |
- Leitsymptom Diarrhö (akute unkomplizierte Diarrhö dauert i.d.R. 2–4 Tage und ist selbstlimitierend)
- nicht entzündliche Enteritis → wässrige, voluminöse Diarrhö, Übelkeit, Erbrechen, selten Fieber
→ Dysenterie mit kolikartigen Bauchschmerzen, Tenesmen, nicht voluminöse Diarrhö mit Blut-, Schleim- und Eiterbeimengung, Fieber, fäkale Leukozyten. |
|
|
infektiöse Gastroenteritis ・Komplikationen (5) |
- Flüssigkeitsverluste mit Exsikkose, Hypotonie bis hin zum Kreislaufversagen, Oligurie, Bewusstseinstrübung |
|
|
infektiöse Gastroenteritis ・Diagnostik (4) |
- Stuhldiagnostik - Stuhlkultur - Blutuntersuchungen - Serologie |
|
|
infektiöse Gastroenteritis ・Stuhldiagnostik (2) |
- Fäkale Leukozyten sprechen für eine entzündliche (schleimhautinvasive) Enteritis - ggf. mikroskopisch Erregernachweis im Nativpräparat. |
|
|
infektiöse Gastroenteritis ・Stuhlkultur (2) |
- Bakteriensuche - Goldstandard, bei schweren Enteritiden immer erforderlich. |
|
|
infektiöse Gastroenteritis ・Blutuntersuchungen (3) |
- Hämatokritanstieg (→ Exsikkose) - Elektrolytabfall - Entzündungsparameter (Leukozytose (außer bei Typhus/Paratyphus) mit Linksverschiebung, ↑BSG- und ↑CRP) |
|
|
infektiöse Gastroenteritis ・Serologie (2) |
- bei V.a. Amöben (Reaktion nur bei invasiver Amöbiasis) und virale Gastroenteritis. - Die meisten Erkrankungen hinterlassen nur eine passagere Immunität. |
|
|
infektiöse Gastroenteritis ・Therapie (3) |
- Flüssigkeits- und Elektrolysubstitution - antimikrobielle Chemotherapie - Antidiarrhoika |
|
|
infektiöse Gastroenteritis ・Flüssigkeits- und Elektrolysubstitution (1) (5) |
- Rezept für Rehydratationslösung: → 1 Liter Wasser |
|
|
infektiöse Gastroenteritis ・antimikrobielle Chemotherapie - Indikation (2) - Pharmakon (1) |
・Indikation - schwere bakterielle Darminfektionen mit hohem Fieber > 39 °C und blutiger Diarrhö - Enteritiden bei abwehrgeschwächten Patienten
・Pharmakon - Flurochinolonen (Mittel der 1. Wahl: Ciprofloxacin) |
|
|
infektiöse Gastroenteritis ・Antidiarrhoika (2) |
- Bei unkomplizierter Reisediarrhöe → Opioid Loperamid (kein Suchtpotenzial!)
- Bei schweren bakteriellen Darminfektionen (Fieber und blutige Diarrhö) → Loperamid KI (↓propulsive Magen-Darm-Peristaltik → ↓Keimausscheidung) |
|
|
Lebensmittelvergiftungen (toxinvermittelte Enteritiden) ・Definition (2) |
- durch präformierte Toxine ausgelöst, die von den Erregern in der bakteriell kontaminierten Nahrung gebildet werden - (DD: Lebensmittelinfektion = mit Lebensmitteln übertragene Erreger) |
|
|
Lebensmittelvergiftungen (toxinvermittelte Enteritiden) ・Häufigste Erreger (2) |
- Staphylococcus aureus - Clostridium botulinum
- Seltene Auslöser sind z.B. Clostridium perfringens, Bacillus cereus oder EHEC. |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Epidemiologie (2) |
- häufig (hohe Dunkelziffer) |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Inkubationszeit (1) |
- 1–12 h |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Toxin (2) |
- hitzestabiles Enterotoxin (A–I), das auch durch 30 min Erhitzen bei 100°C nicht zerstört wird |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Übertragung (2) |
- v.a. Ei- und Milchprodukte (z.B. gekochter Sahnepudding) |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Klinik (3) |
- heftiges Erbrechen mit Übelkeit - Diarrhö und evtl. abdominelle Krämpfe - ggf. Fieber |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Komplikationen (1) |
- Elektrolyt- und Wasserverluste |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Diagnostik (1) |
|
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Therapie (1) |
- symptomatisch (Antiemetika) |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Prognose (1) |
- gut, selbstlimitierender Verlauf innerhalb von 2–12 h |
|
|
Toxinvermittelte Enteritis durch Staphylococcus aureus ・Meldepflicht (1) |
- keine |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Epidemiologie (4) |
- selten (< 10 Fälle/Jahr) |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Inkubationszeit (2) |
- Nahrungsmittelbotulismus: 6 h bis wenige Tage |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Toxin (2) |
- hitzelabiles Neurotoxin, das irreversibel die Acetylcholinfreisetzung an der motorischen Endplatte hemmt |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Übertragung (1) |
- v.a. anaerob konservierte Nahrungsmittel in Konservendosen oder Weckgläsern |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Klinik (6) |
- Bauchschmerzen und Brechdurchfall (Beginn) - Obstipation - allgemeine Muskelschwäche - periphere Nervenlähmungen (va Hirnnerven) - Kein Fieber |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Komplikationen (1) |
- absteigende Lähmungen mit Obstipation, Harnverhalt und Atemstillstand |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Diagnostik (2) |
- Nachweis von Toxin in Nahrungsmitteln, Serum oder Stuhl |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Therapie (5) |
- intensivmedizinische Betreuung - kein Antitoxin bei Säuglingsbotulismus |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Prognose (1) |
- Letalität des Nahrungsmittelbotulismus unbehandelt bis zu 70 % (unter intensivmedizinischer Therapie < 10 %) |
|
|
Toxinvermittelte Enteritis durch Clostridium botulinum ・Meldepflicht (3) |
- Erkrankung - Tod |
|
|
Pseudomembranöse Kolitis ・Definition (9) (Bild) |
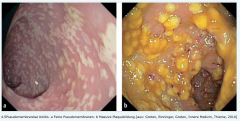
- Antibiotikatherapie (am häufigsten: Clindamycin, Lincosamin, Ureidopenicilline, Tetrazykline, Aminoglykoside, Cephalosporine). → Unterdrückung der normalen Darmflora → ↑Wachstum antibiotikaresistenter Keime → Überwucherung der Darmschleimhaut mit Clostridium difficile → Toxin vermittelte Entzündungsreaktion → Exsudation von Fibrin → Fibrinauflagerungen auf der Darmschleimhaut (endoskopisch als abstreifbare Pseudomembranen) → ↑Perforationsgefahr bei Koloskopie |
|
|
Pseudomembranöse Kolitis ・Klinik (1) |
- von wässrigen, selbstlimitierenden Diarrhö bis zu profusen, schleimig-blutigen Durchfällen mit hohem Fieber und Abdominalkoliken. |
|
|
Pseudomembranöse Kolitis ・Diagnsotik (1) |
- Toxinnachweis in der Stuhlkultur |
|
|
Pseudomembranöse Kolitis ・Therapie (2) |
- Absetzen des auslösenden Antibiotikums - Metronidazol oder Vancomycin |
|
|
Ischämische Kolitis ・Definition (2) |
- Lumeneinengung (Atherosklerose) der Mesenterialgefäße - Häufig ist die linke Kolonflexur betroffen (Grenzgebiet zwischen Versorgungsgebiet der Aa. mesentericae superior und inferior. Kollateralversorgung durch Riolan-Anastomose welche besonders anfällig für atherosklerotische Veränderungen ist) |
|
|
Ischämische Kolitis ・Klinik (2) |
- chronischer Verlauf → Im Vordergrund stehen Abdominalschmerzen und eine blutige Diarrhö
→ Typisch sind akut auftretende, kolikartige Schmerzen, Übelkeit, Erbrechen, blutige Diarrhö und Fieber |
|
|
Ischämische Kolitis ・Diagnostik (3) |
- Koloskopie - Kolonkontrasteinlauf - Angiografie |
|
|
Ischämische Kolitis ・Koloskopie (2) |
- Frühstadium: ödematös verdickte Schleimhaut mit Einblutungen, - im Verlauf: dunkel verfärbte Mukosaabschnitte, Ulzerationen und Stenosierungen |
|
|
Ischämische Kolitis ・Kolonkontrasteinlauf (1) (Bild) |
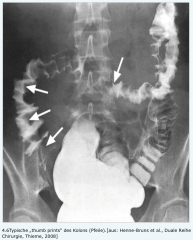
- submuköse Ödeme als polypöse Kontrastmittelaussparungen, die wie Fingerabdrücke („thumb prints“) wirken ab dem 3. Tag |
|
|
Ischämische Kolitis ・Angiografie (1) |
- Da bei der ischämischen Kolitis i.d.R. kleinere Gefäßabschnitte betroffen sind, ist der angiografische Befund meist unauffällig. |
|
|
Ischämische Kolitis ・Therapie (2) |
- i.d.R Ausheilung unter konservativer Therapie im Verlauf einiger Wochen - Im akuten Stadium → parenterale Ernährung → evtl. ASS oder anderen Antikoagulanzien → Chirurgische Resezion bei persistierender Blutung oder ischämischer Darmgangrän |
|
|
Mikroskopische Kolitis ・Definition (3) |
- seltene ätiologisch unklare Erkrankung, die v.a. Frauen im mittleren Alter betrifft - mikroskopische Veränderungen bei makroskopisch unauffälliger Darmschleimhaut - Histologische Einteilung in kollagene und lymphozytäre Kolitis |
|
|
Mikroskopische Kolitis ・Histologie der kollagenen Kolitis (2) (Bild) |
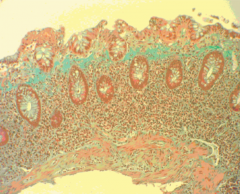
- segmentale Verdickung des subepithelialen Kollagenbandes (verminderter Kollagenabbau) - lymphoplasmazelluläre Infiltration der Lamina propria (Bild) |
|
|
Mikroskopische Kolitis ・Histologie der lymphozytären Kolitis (2) (Bild) |
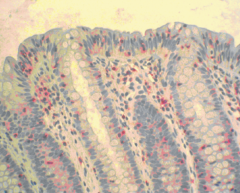
- intraepitheliale Lymphozytose in der Dickdarmschleimhaut - Abgeflachtes Epithel (Bild) |
|
|
Mikroskopische Kolitis ・Klinik (2) |
- breiige und wässrige Durchfälle, i.d.R. ohne Blutbeimischung - Gewichtsverlust, Abdominalschmerzen, nächtliche Diarrhö, Übelkeit und Meteorismus |
|
|
Mikroskopische Kolitis ・Therapie (3) |
- Aminosalizylaten und Budesonid - Loperamid - NSARs absetzen (begünstigen Entstehung und Absetten kann zu Remission führen) |
|
|
Strahlenenterokolitis ・Definition (2) |
- Darmepithel ist aufgrund seiner hohen Zellteilungsrate sehr strahlenempfindlich - Nach Bestrahlung des Abdominal- und Beckenbereichskommt es in → 50–75 % zu einer akuten Enterokolitis → 5–20 % zu einer chronischen Enterokolitis. |
|
|
akute Strahlenenterokolitis ・Definition (2) |
- Übelkeit, Erbrechen, Diarrhö (auch blutig) und Bauchschmerzen innerhalb der ersten Wochen nach Bestrahlung - spontanes Sistieren innerhalb von Monaten. |
|
|
chronische Strahlenenterokolitis ・Definition (3) |
- wässrige und/oder blutige Diarrhö, Bauchschmerzen und ein Malabsorptionssyndrom Wochen bis Jahre nach der Bestrahlung - In frühen Stadien ist die Schleimhaut ödematös und kann Erosionen und Ulzerationen zeigen. - Im weiteren Verlauf entwickelt sich eine Schleimhautatrophie mit Fibrosierung, Stenosierung und Fistelbildung. |
|
|
Strahlenenterokolitis ・Therapie (4) |
- 5-Aminosalicylsäure - Glukokortikosteroide - Loperamid - Operative Resezion von stenosierten Darmabschnitte und Fisteln |
|
|
Divertikulose und Divertikulitis ・Definition (2) |
- Divertikulose → Auftreten multipler Darmwandausstülpungen (Divertikel).
- Divertikulitis → Entzündung im Bereich dieser Divertikel |
|
|
Divertikulose und Divertikulitis ・Epidemiologie (2) |
- 60 % über 70-Jährigen haben Divertikulose. - 20 % asymptomatischer Divertikulose entwickeln eine symptomatische Divertikulitis. |
|
|
Divertikulose und Divertikulitis ・Pathogenese (5) |
- intraluminale Druckerhöhung (chronische Obstipation durch falsche (faserarme) Ernährung) oder altersbedingte Abnahme der Darmwandelastizität → Pseudodivertikel und Echte Divertikel (Divertikulose) → Stuhlaufstau im Bereich des Divertikelhalses → Bakterien ablagerung und Vermehrung → Entzündung des Divertikels (Divertikulitis) |
|
|
Divertikulose und Divertikulitis ・Pseudodivertikel (3) ・Echte Divertikel (3) |
・Pseudodivertikel - Prolaps von Mukosa und Submukosa durch Lücken in der Tunica muscularis (Gefäßdurchtritte) - Häufiger - Lokalisation: Sigma (80–90 %)
・Echte Divertikel - Ausstülpung aller Wandschichten - Seltener - Lokalisation: Zäkum und Colon ascendens. |
|
|
Divertikulose ・Klinik (2) |
- i.d.R. asymptomatisch (Zufallsbefund der Koloskopie) - Gelegentlich leiden die Patienten unter unspezifischen Symptomen, die denen eines Reizdarmsyndroms ähneln. |
|
|
Divertikulitis ・Klinik (4) |
- Sigmadivertikulitis: appendizitisähnliche Symptome mit Schmerzen, Tenesmen und umschriebenem Peritonismus im linken Unterbauch („Linksappendizitis“) - Zäkumdivertikulitis: appendizitisähnlichen Schmerzen im rechten Unter- und Mittelbauch („Appendizitis trotz Appendektomie“). - Stuhlunregelmäßigkeiten (Diarrhö, Obstipation) - erhöhte Temperaturen |
|
|
Divertikulitis ・Komplikationen (5) |
- gedeckte Perforation (Bruchstelle von einem benachbarten Organ abgedichtet) - freie Perforation - Divertikelblutungen - Darmstenosierung - Fistelbildung |
|
|
Divertikulitis ・Diagnostik (7) |
- Körperliche Untersuchung - Labor - CT - Sono - Abdomenübersichtsaufnahme - Koloskopie - Kolonkontrasteinlauf |
|
|
Divertikulitis ・Körperliche Untersuchung (3) |
- lokalisierte Abwehrspannung im linken Unterbauch - palpable druckschmerzhafte Walze - szhafte rektale Palpation des Douglas-Raums |
|
|
Divertikulitis ・Labor (1) |
- erhöhte Entzündungsparameter |
|
|
Divertikulitis ・CT (1) |
- sicherer Nachweis entzündlicher Darmwandveränderungen und akuter Komplikationen (Abszessbildungen, Perforation) |
|
|
Divertikulitis ・Sono (3) (Bild) |
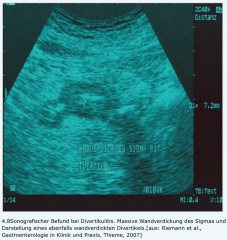
- ödematös verdickte Darmwand (Bild) - schießscheibenähnlicher Querschnitt (Target-Zeichen) - gut zum Nachweis von lokalen Abszessen bei gedeckter Perforation. |
|
|
Divertikulitis ・Abdomenübersichtsaufnahme (2) |
- Perforation (freie Luft) - Ileus (Spiegelbildung) |
|
|
Divertikulitis ・Koloskopie (2) |
- zum Karzinomausschluss, ggf. mit Biopsieentnahme bei suspekten Befunden - Im entzündungsfreien Intervall
|
|
|
Divertikulitis ・Kolonkontrasteinlauf (3) (Bild) |
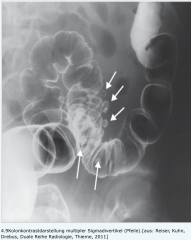
- zum Nachweis von Stenosen und Fisteln - Im entzündungsfreien Intervall - mit wasserlöslichem Kontrastmittel
|
|
|
Divertikulitis ・Stadieneinteilung (nach Hansen und Stock) (7) |
・0 - asymptomatische Divertikulose (am häufigsten)
・I - akute unkomplizierte Divertikulitis
・II - akute komplizierte Divertikulitis - Peridivertikulitis - gedeckte Perforation, parakolischer Abszess, Fistelbildung - freie Perforation
・III - chronisch-rezidivierende Divertikulitis |
|
|
Divertikulitis ・Therapie (4) |
- Änderung der Lebensgewohnheiten - antibiotische Therapie - Interventionelle Therapie - Chirurgische Therapie |
|
|
Divertikulitis ・Änderung der Lebensgewohnheiten (1) |
- Ernährungsumstellung auf faserreiche Kost mit reichlicher Flüssigkeitszufuhr und ausreichende Bewegung. |
|
|
Divertikulitis ・antibiotische Therapie (3) |
- Metronidazol und Fluorchinolonen (Ciprofloxacin, Alt: Cephalosporine der 2. oder 3. Generation (z.B. Cefotiam)) - Akut: Gabe von Breitbandantibiotika (nach Abnahme der Blutkulturen zur Erregerdiagnostik) - Leichte Verläufe: orale Antibiose und Spasmolyse |
|
|
Divertikulitis ・Interventionelle Therapie (1) |
- Abszesse werden durch Sonografie- oder CT-gesteuerte perkutane Abszessdrainage entlastet. |
|
|
Divertikulitis ・Chirurgische Therapieindikation (3) |
- freie Perforation, Ileus, starke, konservativ nicht zu beherrschende Darmblutungen → notfallmäßige OP
- gedeckte Perforation, Fisteln, Stenosen und perkutan nicht zu drainierende Abszesse → dringliche OP
- rezidivierende Divertikulitiden → elektive OP |
|
|
Durchblutungsstörungen des Darms ・Übersicht (3) |
- Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) - Chronische Mesenterialischämie - Mesenterialvenenthrombose |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Definition (1) |
- Akuter Verschluss einer Mesenterialarterie mit Darmischämie und Gangrän des betroffenen Darmsegments (Mesenterialinfarkt) |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Ätiologie (2) |
- akute arterielle Thrombosen (bei vorgeschädigtem Gefäß) (ca. 70 %) - kardiale Embolien (ca. 30 %) - Sehr seltene Ursachen sind Aortenaneurysmen oder -dissektionen oder entzündliche Gefäßveränderungen |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Pathologie (2) (Bild) |
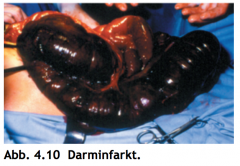
- kollaterale Blutversorgung des Darms → hämorrhagischer Infarkt - Makroskopisch geblähte, dunkelrote und brüchige Darmabschnitte |
|
|
Besonderheiten der A. mesenterica superior (2) |
- Prädilektionsstelle für Embolien und arterielle Thrombosen → spitzer Abhang der A. mesenterica superior aus der Aorta → > 90 % der akute Mesenterialinfarkte
- funktionelle Endarterie (i.G.z. Truncus coeliacus, A. mesenterica inferior) → Keine Kompensation, praktisch immer Darminfarkt |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Klinik (3) |
- Einteilung in 3 Stadien → Initialstadium (0-6 Std.) → Spätstadium (>12 Std.)
|
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Initialstadium (0-6 Std.) (4) |
- Stärkster, diffuser, krampfartiger Abdominalschmerz |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Latenzstadium (6-12 Std.) (3) |
- Nachlassen der Schmerzen und Abnahme der Peristaltik |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Spätstadium (>12 Std.) (5) |
- Unerträgliche Schmerzen |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Diagnostik (5) |
- Körperliche Untersuchung - Labor - CT-Angiografie - Sonografie - Röntgen-Abdomenübersicht |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Körperliche Untersuchung (4) |
- Vorhorflimmern in Vorgeschichte - Blut am Fingerling - pulssynchrones Strömungsgeräusch im Oberbauch - unregelmäßiger Puls (Vorhoflimmern) |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Labor (5) |
- erhöhter Serumlaktatwert(> 4 mmol/l) - LDH-Anstieg - metabolische Azidose - Leukozytose - ↑Hämatokrit (→ Flüssigkeitssequestration bei paralytischem Ileus) |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・CT-Angiografie (2) |
- Sofortige OP bei Verdachtbestätigung (Ischämie Toleranz von 6h) - Alternative:Angiografie (Zöliakografie) → Verschluss in > 90 % der Fälle nachgewiesen → Möglichkeit einer interventionellen Therapie. |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Sonografie (1) |
- im Spätstadium stehende, verdickte Darmschlingen und freie Flüssigkeit |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Röntgen-Abdomenübersicht (1) |
- im Spätstadium Luftspiegel und erweiterte Dünndarmschlingen als Hinweis auf einen Ileus |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Therapie (3) |
- Sofortmassnahmen - Operative Therapie - postoperative Therapie |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Sofortmassnahmen (5) |
- Antikoagulation mit Heparin - ZVK - Volumen (Schockprhophylaxe) - intravenöse Antibiose (gramnegative und -positive Keime (z.B. Piperacillin und Tazobactam)) - suffizienze Analgesie |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Operative Therapie (3) |
- sofortige operative Embolektomie oder Thrombektomie zur Wiederherstellung der viszeralen Durchblutung (innerhalb der ersten 6 h). - Die Rekonstruktion nach Thrombektomie erfolgt mit einer Patch-Plastik oder einem intestinalen Bypass. - Bereits infarzierte Darmsegmente müssen reseziert werden. |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Postoperative Therapie (2) |
- Vollheparinisierung - bei Einsatz von Kunststoffprothesen und weiter bestehender Emboliequelle Umstellung auf orale Antikoagulation(Vitamin-K-Antagonisten). |
|
|
Akuter Mesenterialarterienverschluss (akuter Mesenterialinfarkt) ・Prognose (1) |
- 80 % Letalität |
|
|
Chronische Mesenterialischämie ・Definition (1) |
- Chronische Verschlusskrankheit der Mesenterialgefäße mit ischämischer Schädigung des Darms |
|
|
Chronische Mesenterialischämie ・Pathphysiologie (3) |
- viele physiologische Anastomosen zwischen den 3 großen Darmarterien (Truncus coeliacus, A. mesenterica superior, A. mesenterica inferior) → chronische Verschlüsse bleiben asymptomatisch → Symptome erst, wenn 2 der 3 Mesenterialgefäße hochgradig stenosiert sind |
|
|
Chronische Mesenterialischämie ・Klinik (4) |
・ Stadium I - Asymptomatisch
・ Stadium II (chronisch-kompensierte Ischämie) - Angina abdominalis (postprandiale Bauchschmerzen)
・ Stadium III (chronisch-kritische Ischämie) - Malabsorptionssyndrom - ischämische Kolitis (blutiger Diarrhö, Übelkeit, Fieber)
・ Stadium IV - Mesenterialinfarkt |
|
|
Ortner-Trias ・ Definition (3) |
- postprandiale Schmerzen - Malabsorption - abdominelles Gefäßgeräusch |
|
|
Chronische Mesenterialischämie ・Diagnostik (3) |
- Duplexsonografie - CT- oder MRT-Angiografie - Angiografie |
|
|
Chronische Mesenterialischämie ・Duplexsonografie (2) |
- poststenostische Zunahme der Flussgeschwindigkeit - > 200 cm/s sind pathognomonisch für eine relevante Stenose |
|
|
Chronische Mesenterialischämie ・CT- oder MRT-Angiografie (1) |
- Alternative zur Sono bei adipösen und nicht nüchternen Patienten |
|
|
Chronische Mesenterialischämie ・Angiografie (3) |
- Methode der Wahl - Genaue Erfassung des Ausmaßes der Stenosierung - Planung der korrekten Therapie |
|
|
Chronische Mesenterialischämie ・Therapie (2) |
- Interventionell → va Kurzstreckige Stenosen → perkutanen transluminalen Angioplastie (PTA) und evtl. Stent-Implantation
- Operativ → Thrombendarteriektomie (TEA) oder aortoarterieller Bypasses → Resezion Ischämischer Darmabschnitte |
|
|
Mesenterialvenenthrombose ・Definition (2) |
- Venöse Thrombose in den Mesenterialvenen - machen ca. 15 % der abdominellen Gefäßverschlüsse aus. |
|
|
Mesenterialvenenthrombose ・Klinik (4) |
- langsam einsetzende abdominelle Schmerzen - Übelkeit und Erbrechen - Hämatemesis und blutige Diarrhö oder Teerstuhl. - hämorrhagischer Aszites |
|
|
Mesenterialvenenthrombose ・Diagnostik (2) |
- Sonographie (Aszites) - (CT-)Angiografie (fehlende Darstellung des venösen Systems) |
|
|
Mesenterialvenenthrombose ・Therapie (2) |
- fibrinolytische Therapie - operativer Thrombektomie mit Resektion infarzierter Darmabschnitte und begleitender Antikoagulation |

