![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
97 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
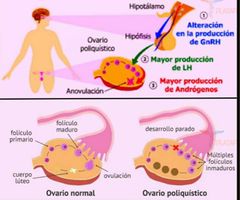
Sx de Ovarios Poliquisticos o Sx de Stein Levanthan |
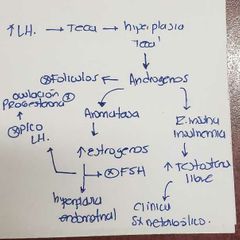
⬆️ Andrógenos Ovaricos |
|
|
|
Clínica y Dx del SOP |
Hirsutismo + Irregularidad menstrual + Infertilidad 1. Hiperandrogenismo 2. Oligoovulación o Anovulación 3. > 12 Foliculos o Vol. Ovarico > 10 cc |
Hiperandrogenismo: Hirsutismo, Acne o alopecia. Testosterona total > 80 // Androsteridona > 3.5 Alteraciones del ciclo: > 38 Días/ < 24 días/ < 9 menstruaciones al año o Progesterona < 4 |
|
|
TX del SOP |
1. Dieta, ejercicio + CEV (⬇️ Kg, ⬇️ Hiperandrogenismo e hiperinsulinsmo) 2. Metformina. Mejora sensibilidad y ⬇️ LH.
3. Depende del deseo de embarazo. Paridad Sarisfecha: ACO ⬇️ esteroides suprarrenales, ⬇️ hirsutismo // Bloq. Androgénicos. Flutamida, Espironolactona, Finasteride, Ciproterona (hirsutismo) // Progestagenos Para hemorragia por deprivación. 4. Clomifeno: Esterilidad Anovulatoria |
Paridad deseosa: 1. Clomifeno // 2. Gonadotropinas exógenas |
|
|
Complicaciones a corto y largo plazo del SOP |
Corto: Alt. Menstrual, hirsutismo, infertilidad, depresión, ansiedad. Largo: DM2, Sx. Meta, FR. Cardiovascular, hiperplasia endometrio |
|
|
|
Alteraciones de la menstruación |
Eumenorrea: Ciclos 24 a 38 // 3 a 8 días // 5 a 80 mL Hipermenorrea: > 8 días o > 80 mL Hipomenorrea: < 3 días o < 5 mL Opsomenorrea u Oligo: > 38 días Proiomenorrea o Poli: < 24 días |
|
|
|
Otras alteraciones menstruales |
Amenorrea primaria: Puberta sin menarca Amenorrea secundaria: Cese de la menstruación > 3 ciclos o 90 días. Amenorrea fisiológica: Premanaquia, embarazo, lactancia o post menopausia Metrorragia: Periodos irregulares de SU Hemorragia intermenstrual: Entre ciclos Menopausia precoz: < 40 años Menopausia tardia: > 55 años |
|
|
|
Sangrado uterino anormal, definición y etioligias |
Presencia de hemorragia > duración y cantidad PALM COEIN |
|
|
|
Etiologia PALM, hemorragia de origen anatómico |
Anomalias estructurales identificables por imagen o Bx P ólipo // A denomiosis // L eiomioma // M maligno |
|
|
|
Etiologia COEIN, hemorragia de origen no anatómico |
Trastornos no identificados por imagen o Bx, dependiendo de laboratorios, pruebas endocrinas. C oagulopatía Disfunción O varica Disfunción E ndometrial I atrogénica N o clasificable |
Siempre se debe de descartar embarazo! Realizar examen pelvico completo para determinar el origen |
|
|
Laboratorios para SUA e imagen |
Laboratorios BH, TP, TTP, PIE, Pruebas función tiroidea, Perfil androgénico, (FSH, LH, Prolactina por anovulación crónica) Imagen USG pelvico + Bx endometrial. Para determinar alt. Anatómicas, si son negativos es por COEIN |
USG: Idx por incapacidad de palpar lo por abdomen o identificar tumor incierto Histeroscopia: USG no concluyente |
|
|
TX del SUA |
AINE: No requieren ACO, sin inicio VSA, Dismenorrea, 🚫 ACO Acido Tranexánico: Mujeres que no requieren anticonceptivos y los ACO están 🚫 ACO: Px en edad reproductiva. 🚫 Fumadora o RCV alto. Progestagenos: Anovulacion crónica Goserelina: Fracaso a TX farmacológico y Px tratadas con ablacion endometrial LUI: SUA severo que no jala al Tx médico. Primera elección. Histerectomía: Falla TX médico y Ablación endometrial que no desea hijos. Última elección |
|
|
|
Envio a 2do nivel por SUA |
1. SUH que no jala TX médico con TX ACO sin respuesta en 3 ciclos. 2. SUH no anatómico persistente 3. Sospecha de Ts. Androgénico o tiroideo 4. Sospecha coagulopatía 5. SUA no anatómico desde la Menarca |
|
|
|
Definición, epidemiología y Etiologia de los Polipos Uterinos |
Tumores benignos que protuyen al endometrio sesil, pediculadas o digitiforme. >F Multigestas 30 a 60 años
Etiologia: Inflamación crónica (infección), estimulo hormonal (ACO, Embarazo, THR) |
|
|
|
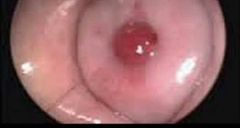
Clínica de los Polipos uterinos |
Asintomaticos >F SUH: Metrorragias, postmenopausia, post coital. |
|
|
|
Dx y TX de los Polipos uterinos |
Dx Inicial: USG Histeroscopia (observa polipos) Bx endometrial: Si sospecha o descarte de malignidad
TX pólipo asintomático o pequeño: Obervar TX pólipo sintomático: Excision Qx por Histeroscopia |
|
|
|
Penetración del Tejido endometrial al miometrio |
Adenomiosis Etiologia: Trauma que rompe barrera Miometrio - Endo FR: Cesarea, OTB, Abortos, Embarazo múltiple, curetaje |
Tejido endometrial penetra miometrio > Sangra y Edematiza > Acumulo de sangre en Miometrio > Sintomas y Puede producir Adenomiomas |
|
|
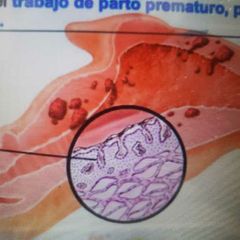
Clínica de la Adenomiosis |
Menorragia + Dismenorrea + Dispareunia Otros: SUA, Dolor, infertilidad. |
|
|
|
Dx de la Adenomiosis |
1. Clinico + EF (Crecimiento uterino y palpación de adenomiomas) 2. Inicial: USG Complementos: RM (cuando USG es dudoso) GOLD: Bx + Histologia (glándulas y estroma >2.5 mm de basal) |
USG: Miometrio heterogéneo, quistes hipoecoicos miometriales, proyección que invade miometrio |
|
|
TX de la Adenomiosis |
Deseos Paridad AINE, ACO combinados (⬇️ sangrado y dolor), Progestagenos VO (amenorrea y Dolor), Mirena (amenorrea y dolor)
Paridad satisfecha Inicial: Mirena Definitivo: Histerectomia |
Complicaciones: En la gestación > Trabajo de parto pre termino, PBN, Ruptura p. Membranas. |
|
|
TUMOR pelvico más común en la mujer, originado de Musculo Liso |
Leiomioma / Miomas FR: 35 a 45 años, Morenos, Menarca temprana, nuliparidad, Familiar 1er G. Condiciones ⬆️ Exposición estrogénica: Menarca temprana, Menopausia tardía, tumor ovárico, dosis ⬆️ ACO. Obesidad, SOP. |
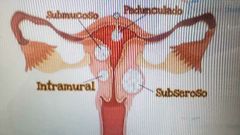
Tipos histológicos 1. Intramural (55%) Dentro del miometrio 2. Subserosos (40%) Hacia cara externa de útero, fuera del miometrio 3. Submucosos (5%) Dentro de Cavidad endometrial |
|
|
Fisiopatología de los miomas |

|
Son Duros, de tamaño variable, redondos y blanquecinos (colageno) |
|
|
Histologia de los Miomas |
Degeneración: Hialina (70%): Tejido muscular por Hialino Quística (5%): Poca irrigación genera quiste Calcificación (10%): Después de menopausia Roja: Infarto muscular, en embarazo, produce dolor e irritación peritoneal Maligna o Sacomatosa. |
|
|
|
Clínica de los Miomas |
Dolor pelvico Perdida gestacional recurrente: En Miomas Submucosos, se cura con Excisión histeroscopica Infertilidad: Alteración de la estructura del endometrio, cavidad anormal, agrandada o distorsionada, con sangrados o coágulos se impide la implantación. |
Tamaños Pequeños elementos: < 2 cm Medianos elementos: 2 a 6 cm Grandes elementos: 6 a 20 cm Gigantes: > 20 cm |
|
|
Dx de los Miomas |
Inicial: Clínica + EF abdominal (masa palpable que desplaza al mover el cervix) Estudio inicial y elección : 1.USG transvaginal // 2. USG abdominal Complementario: Histeroscopia + Bx y Pb TX Otro: RM en caso de dudas |
|
|
|
TX Expectante y Médico de los Miomas |
TX expectante: Pequeño o Asintomático
TX medico. 1. Medroxiprogesterona: Posmenopausia + Sangrado 2. Goserelina: Px programadas a Miomectomia (⬇️ tamaño 50%) 3. AINE: Sintomas 4. Mirena: Px con riesgo Qx o Perimenopausia que desea conservar su útero |
Paciente asintomática Útero < 14 cm: Vigilancia cada 6 a 12 meses Útero > 14 cm: Envio a 2do nivel |
|
|
Cuando operan los Miomas? |
1. Miomectomia: Desea conservar útero o quiere hijos 2. Miomectomia abdominal: > 5cm 3. Histeroscopia: Si es Submucoso 4. Laparoscopia: Multiples miomas de todo tipo Definitivo: Histerectomia (Px sintomática + Paridad satisfecha) Embolización: Art. Uterinas o del mioma. |
|
|
|
Definición, epidemiología, factores de riesgo y protectores de la Hiperplasia Endometrial |
Crecimiento excesivo del Endometrio >F Extremos de la edad reproductiva (ovulación infrecuente) Protectores: ACO > 1 año o MIRENA Factor de riesgo: Exposición prolongada a Estrogenos (TRH), Tamoxifeno, Obesidad (Aromatasa), SOP, menarca temprana o Meno tardia, nuliparidad, DM. |
Causa #1 de Sangrado Posmenopausia > Atrofia Vaginal o Endometrial Clinica: Hemorragia intermenstrual |
|
|
Histoligia de la Hiperplasia endometrial |
Simple y compleja Con o Sin Atipia La exposición a Estrogenos es común y cuando tienen Atipia se considera Premaligna. |
|
|
|
Dx se la hiperplasia Endometrial |
Inicial: Clínica (descartar Ca Endometrial a todo sangrado Posmenopausia) + FR Estudio inicial: USG Transvaginal (>10 mm) GOLD: Bx endometrial por curetaje o aspiración. Si se dificulta se Idx Legrado o Histeroscopia |
|
|
|
TX de la hiperplasia endometrial |
Sin Atipia Progestina: Medroxiprogesterona 10 días cada mes x 3 meses + Bx después de cada ciclo menstrual Posmenopausia: ACO Combinados o Mirena Con Atipia Histerectomia. Mujeres que no desean ese TX se una la Medroxi a dosis altas y Bx cada 3 meses |
Progestina: Levonorgestrel, Noretisterona, Ciproterona, Megestrol, Dienogest, Noretindrona, Desogestrel |
|
|
Vaginosis bacteriana, Causa #1 secreción vaginal |
Gardnerella Vaginalis (50%) FR: Compañero nuevo, DIU, ducha vaginal. Clinica: Asintomaticas Flujo: Blanco Grisáceo con Olor a Pescado sin prurito, la vagina suele tener secreción 🤮 Prueba KOH Positiva Dx: Frotis (células clave, Gardnerella) + pH > 4.5 GOLD: Cultivo |
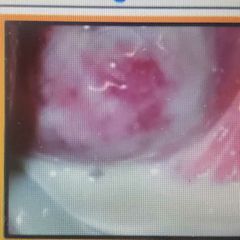
Tx 1ra linea: Metronidazol Tx 2da línea: Clindamicina, tinidazol |
|
|
Tricomoniasis, ETS no viral #1 mujeres |
Thrichomona vaginalis (20%) FR: Múltiples parejas Clinica: Prurito vulvar Flujo: Fetido, verde amarillento. Con Disuria y Cervix en 🍓 (colpitis) Prueba KOH +/- Dx: Frotis (leucos + Protozoo movil) + pH > 4.5 GOLD: Cultivo |

Tx 1ra linea: Metronidazol Tx 2da línea: Tinidazol, secnidazol |
|
|
Candidiasis, Vaginitis sintomática #1 |
Candidatos Albicans (15%) FR: ACO, DM, embarazo, Inmunodeprimido, Antibióticos. Clinica: Asintomáticos/ Sintomáticos con prurito vulvar Flujo: Blanco grumos sin olor, con Escoriacion vulvar, disuria o Dispareunia Prueba KOH - Dx: Frotis (levaduras y pseudomiselios) + pH < 4.5 GOLd: Cultivo |
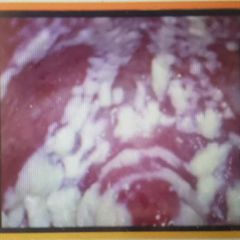
Tx 1era Linea: Fluconazol VO o Vaginal Embarazo: Nistatina Tx 2da línea: Itra, keto o miconazol. |
|
|
Anticonceptivos Naturales |
Hay que planear... 🙃 Moco cervical, Temperatura Basal, Ritmo, Lactancia - Amenorrea. 70 a 80% Eficaz 🚫 Mujeres irregulares o riesgo reproductivo elevado |
Los de barrera impiden el paso del esperma al Ovulo Condón masculino y femenino, diafragma, Espermicida 75 a 90% eficaz 🚫 Alergias a látex |
|
|
DIUs Dispositivo T en Cavidad uterina |
Cobre: Generan inflamación e Iones que matan esperma Levonorgestrel. Eficaz 98 a 99% Idx: Puerperio inmediato, mujer lactando, cualquier momento del ciclo, puerperio postaborto. Efecto adverso: Hipermenorrea 3 a 6 m. Datos de alarma: EPI, dolor, anormalidad menstrual, retraso. 🚫: Embarazo sospechado, sepsis pos parto o aborto, cervicitis purulenta, Ca endometrial, anti coagulantes. |
Efecto adverso Mirena: Cefalea, náusea, edema, quistes. 🚫 Mirena: Ca Mama activo, FR cardiovascular, migraña con aura, SUA, Ca mama remitido 5 años, DM. |
|
|
Anticonceptivos orales. |
Inhiben la ovulación y engrosamiento endometrial 1. Orales: ES + Progestina // Progestina 2. Parenterales: Progestinas o Combinados 3. Subdermica: Etonogestrel 4. Parche: Etinilestradiol + Norelgestromina (glúteo, deltoides, muslo) 5. Anillo vaginal: ES + Progestina |
|
|
|
Anticonceptivos Combinados |
Atrofia endometrial, espesa el moco cervical, poca motilidad tubárica // ES estabiliza el endometrio ⬇️ Sangrado. Idx: Mujer edad fértil IVSA, nuligesta, nulíparas, multigestas, Incluye Adolescentes. 🚫: 6 meses Posparto con lactancia, sospecha de embarazo, antecedentes de Trombosis, Ca mama, CaCU |
⬇️ Riesgo de Ca endometrio y Ovárico |
|
|
Fisiología del uso de Progestinas |
1. Inhiben 🚫 FSH y LH mitad ciclo 2. ⬆️ Densidad de moco cervical // 🚫 Receptores PG 3. Endometrio desfavorable 4. ⬇️ Motilidad Tubárica |
|
|
|
Anticoncepción de emergencia |
Idx: Falla del condón o ruptura, olvido de toma ACO, encuentro sexual no consensuado 😔 🚫 Pico LH = 🚫 Ovulación Esquema Yuzpe: Ya no se usa. Etinilestradiol + Levonorgestrel cada 12 h 2 dosis Levonorgestrel 1500 mcg DU primeros 5 dias posteriores al acto. Levonorgestrel 0.75 mg DU antes de 72 horas DIU Cobre: 5 días posteriores a relaciones |
|
|
|
Cervicitis... Definición, etiología y FR |
Inflamación del cervix + secreción purulenta o mucopurulenta del canal endocervical
1. Gonococo 2. Chlamidya thracomatis 3. VHS 2 FR: Relaciones edad temprana, conductas de riesgo, múltiples parejas, ITS previa, ACO, bajo $, abuso. |
|
|
|
Clasificación de la cervicitis |
Infecciosa 1. Gonococo y Chlamidya >F. 2. VHS 2 y VPH pueden causar cervicitis con PAP + 3. Actinomyces israelli > DIU NO Infecciosa: Neoplasias, autoinmunes, trauma, exposición. |
Clínica Gral: Asintomáticos, secreción mucopurulenta, sangrado, Dispareunia, disuria, frecuencia urinaria, sangrado Posmenopausia o poscoital. Complicaciones: EPI, pronóstico obstétrico malo. |
|
|
Cervicitis por Chlamidya |
Clínica: Leucorrea, disuria, sangrado postcoital Lesion: ENDOCERVIX Dx: Pb > Cultico Diamond // GOLD: Serologia TX 1era linea: Azitromicina 1g DU TX 2da Línea: Doxiciclina, eritro, Levo TX Embarazo: Azitromicina 1g DU, amoxicilina, eritro. |
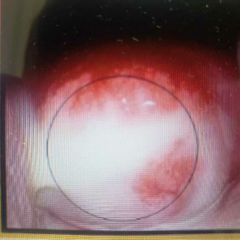
1. TX a parejas sexuales últimos 2 meses 2. Abstinencia 7 días |
|
|
Cervicitis por Gonococo |
Clinica: Leucorrea, disuria, sangrado postcoital Lesion: ENDOCERVIX DX: Pb Cultivo Thayer Martin // GOLD: Serologia L1L2L3 TX 1era Linea: Ceftriaxona 500mg + Azitromicina 1g DU TX embarazo: Igual a 1era línea TX 2da linea: Cambia la Ceftriaxona por Cefixima, Espectomicina, Cefotaxima |
Se cubre para Chlamidya también!!! |
|
|
Cervicitis por Sifilis |
Clinica: Chancro duro y Lindadenopatia generalizada Lesion: ECTOCERVIX Dx: Pb VDRL // Confirma: FTA ABS / MHA TP TX 1era línea: Penicilina G benzatínica TX embarazo: Penicilina G Benzatínica o Cristalina o si es alérgica desensibilización TX 2da linea: P. G procainica, Doxi, Eritro, Azitro |
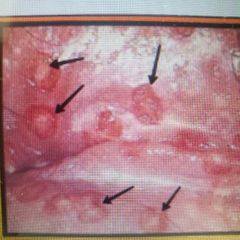
Neurosifilis: Penicilina G Ben + Probenecid Sifilis congénita: Penicilina G Ben |
|
|
Cervicitis por VHS tipo 2 |
Clinica: Vesiculas y ulceras dolorosas, lindadenopatia regional Lesion: ECTOCERVIX Dx: Pb Lesion + Tinción Tzank // Confirma: Cultivo o PCR TX. 1era linea: Aciclovir Embarazo: Aciclovir TX 2da linea: Famciclovir y Valganciclovir |
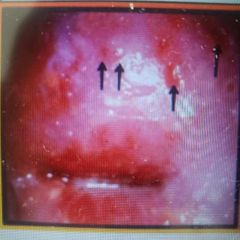
Aguas! Si hay lesiones y hay parto, puedes hacer retraso mental o muerte del producto |
|
|
Infeccion grave de órganos reproductivos femeninos. |
EPI FR: Mujeres jóvenes y VSA, múltiples parejas, DIU, instrumentación uterina Organos Afectados: Utero, Tubas, Peritoneo pelvico, Ovarios. Aguas! Para que se haga Dx debe haber al menos 1 FR y clínica. Sino sólo es una Infección del tracto genital superior. |
|
|
|
Patogenia de la EPI |
Factor de riesgo + Endometritis o Salpingitis = EPI 1. Inicia Endocervix y asciende 2. Endometritis 3. Salpingitis 4. Ooforitis 5. Pelviperitonitis, abscesos, periesplenitis, perihepatitis. |
|
|
|
Etiologia de la EPI |
Gonococo 2. Chlamidya thrachomatis |
|
|
|
Dx de EPI |
Clinico: Dolor Hipogastrico (90%), Descarga vaginal purulenta (70%), alt. Menstrual, dolor a la mov. Cervical Laboratorios: Leucocitosis >10 mil + bandas + PMN, VSG y PCR ⬆️, Examen de secreción Diplococos Gram -, Dx bacteriológico para Gonococo, Masa pelvica USG. Confirmatorio: Bx con evidencia de afección endometrio, cervix o tuba, USG transvaginal (descarta absceso), Laparoscopia. |
|
|
|
EPI GRADO 1 LEVE |
No complicada SIN 1. Masa anexial 2. Abdomen agudo 3. Irritación peritoneal |
Tratamiento (cubre Gonococo y Clamidia) Ambulatorio es VO: Ofloxacino o Levo + Metronidazol o Clindamicina 14 días. Hospitalizacion es IV: Ceftriaxona DU u otra Cefalosporina + Metronidazol o Doxiciclina 14 días |
|
|
EPI GRADO 2 O MODERADA |
Complicada CON: Masa anexial o Absceso tubo ovárico Con/Sin: Irritación peritoneal |
|
|
|
EPI GRADO 3 SEVERA |
Diseminada CON 1. Diseminación extrapelvica 2. Absceso tubo ovárico roto 3. Pelviperitonitis + SRIS |
Tratamiento (Hospitalario) Mod a Severo IV 1. Cefotetan o Cefoxitina + Doxiciclina 2. Ofloxacino o Levo + Metronidazol 3. Ampicilina/Sulbactam + Doxiciclina |
|
|
Criterios de ingreso hospitalario en EPI |
1. Dx incierto, emergencia quirúrgica 2. Apendicitis 3. Embarazo ectópico o Absceso pelvico 4. Baja respuesta a antibióticos Qx: Respuesta mala a Antibióticos o Absceso tuboOvarico |
Complicaciones: Peritonitis, Ileo adinamico, Embarazo ectópico, Sx Fitz Hugh Curtis |
|
|
Cuando sospechamos de Absceso tubo ovárico? |
EPI + MASA ANEXIAL + FIEBRE PERSISTENTE A PESAR DE TX |
|
|
|
Definicion, Localización, Epidemiología y FR de Endometriosis |
Tejido ectópico endometrial
Localización: OVARIOS, ligamento ancho, Uterosacros Sitios extrapelvicos: Vejiga, Recto Sigmoides, intestino
>F 20 a 40 años. FR: Dismenorrea, alt. Menstrual, menarca temprana, AHF. |
|
|
|
Etiologia de la endometriosis |
Diseminación retrógrada (Sampson) Menstruación > Tejido retrógrado a Tubas uterinas > Implantación y crecimiento del mismo |
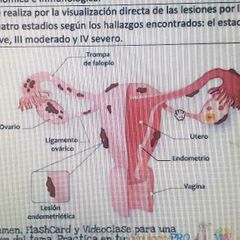
Clasificación por Laparoscopia detecta lesiones Estadio I: Minimo Estadio II: Leve Estadio III: Moderado Estadio IV: Severo |
|
|
Clínica de la endometriosis |
Infertilidad: El proceso inflamatorio interviene en la ovulación y el daño a órganos provoca también esto Dolor pelvico crónico: 1 a 2 días antes de menstruar y cede cuando termina. (Tejido libera PGD y citocinas) Dismenorrea 1 a 2 días previo a menstruación y es muy intenso
Otros: Dispareunia y masa anexial fija |
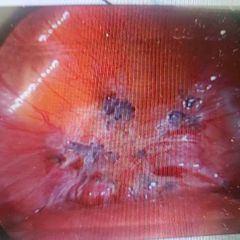
Dx inicial: Clínica + EF (masa anexial pide Ca 125) Estudio inicial: 1. USG pelvico 2. USG transvaginal (confirma los hallazgos del pelvico)
GOLD: Laparoscopia o LAPE con Bx e histología (quistes de chocolate) |
|
|
TX de la endometriosis |
El Dx es difícil a menos que se haga Laparoscopia o LAPE. 1. AINEs, ACO a dosis ⬇️ o Medroxiprogesterona 2. Medroxiprogesterona dosis ⬆️, danazol o goserelina Quirúrgico Definitivo no preserva fertilidad: Histerectomia total abdominal + Salpingooferectomia bilateral o destrucción de implantes o adhesiones Preserva la fertilidad: Laparoscopia o LAPE con eliminación de implantes por electrofulguración, Excisión > 4cm Adherencias: Adherenciolisis + Analogos GnRH 3 m Endometriosis intestinal: 1. Colonoscopia para corroborar 2. Resección entero - entero anastomosis |
|
|
|
VPH... |
Transmisión: Sexual FR: IVSA corta edad, # parejas, no circuncidados, no usar condón Tipos: 6 y 11 (Verrugas, benignos) 16 y 18 (malignos) Clinica: verrugas Vulgares 🥦 Palmoplantar: Niños Ano genital: Adultos ITS Condiloma acuminado |
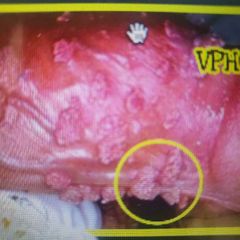
Dx inicial: Clínica 🥦 Tamiz: PAP (citología cervical) Confirmatorio: Colposcopia, penoscopia, Bx o PCR |
|
|
TX de VPH Verrugas externas |
1. Podofilina 0.5% 2. Podofilotoxina 0.5% 3. Crioterapia 4. Ácido tricloroacético |
|
|
|
TX VPH lesiones cervicales |
Pre menopausia + Colposcopia satisfactoria Conservador: CrioQx, ElectroQx, Laser. Premenopausia + Colposcopia insatisfactoria Conización o Histectormia extrafacial (Histectormia conservado el cervix) Embarazo + Infeccion o displasia cervical TX después del puerperio |
Prevención 5 Grado primaria u 11 años Tetra valente (Gardasil) 6,11,16,18 Bivalente (Cevarix) 16 y 18 2 dosis la segundo a los 6 meses |
|
|
Neoplasia intraepitelial cervical. |
No es Ca. Pero puede progresar a Cancer. FR: Adolescencia IVSA, 60% Pb si tienen múltiples parejas. 25 a 35 años. Coito con microlaceraciones Afecta la Union Escamocolumnar del Cervix. EPITELIO DE TRANSICIÓN. (Aquí inicia la lesión precancerosa) |
Etiologia: VPH |
|
|
Clínica de la lesión intraepitelial Cervical |
Asintomáticas: Casi siempre se detectan cuando tiene sintomas cervicovaginitis. |
|
|
|
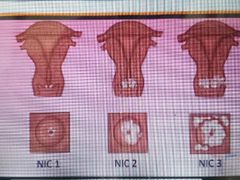
Dx de la Neoplasia Intraepitelial Cervical |
Inicial y Tamizaje: Papanicolau (cervico vaginal) Se hace 3 años después de la primera relación sexual o hasta los 21 años. 1. Se hacen anual hasta 3 negativas y después cada 2 a 3 años. Complementarios: Colposcopia GOLD: Bx (colposcopia con Bx y análisis histológico) |
|
|
|
Clasificación NIC, Richart y Bethesta |
NIC = RICHART = BETHESTA NIC I = Afección ⅓ Inferior cervix = LI Bajo grado
NIC II = Afección ⅔ Inf. Cervix = LI Alto grado
NIC III = Afección ³/³ Infe cervix = LI Alto grado |
LI: Lesión intraepitelial |
|
|
TX segun NIC I |
Expectante Si hay Lesion es Quirúrgico |
|
|
|
TX según NIC II y NIC III |
Si hay zona de transformación 1. Excisión con Asa larga 2. CrioQx 3. Laser con CO² Sin zona de transformación Conización Embarazo Expectante Enfermedad uterina o anexial agregada Histerectomia |
|
|
|
Pronostico segun el NIC |
I: 60% hay regresión sin TX. 1% progresa a Ca invasor II: 40% hay regresión. 2% Progresa a Ca invasor III: 32% hay regresión. 12% progresa a Ca invasor |
La vacunación se pone a niñas 5to primaria u 11 años. 1 dosis inicial // 2da dosis 1 a 2 meses // 3era dosis 6 meses 🚫 <9 años y embarazo |
|
|
2da causa de muerte por Ca en mujeres Mx |
CaCu Etiologia: VPH el factor de riesgo #1 Edad media de aparición 47 años |
|
|
|
Histología del CaCu |
1. Epidermoide 70% (escamoso) 2. Adenocarcinoma |
Serotipos de VPH: 16 y 18 |
|
|
Clínica del CaCu |
Asintomáticas 😔 (>F) Etapa temprana: Sangrado post menstrual leve Etapa tardía: SUA, Leucorrea fétida (agua de carne), dolor pelvico, disuria y ⬇️ Peso |
Diseminación Directa: Estroma cervical, cuerpo uterino, parámetrios Linfática: Ganglios pelvicos y aorticos Hematógena: Higado y Hueso |
|
|
METS del CACU |
1.Ganglios Paraorticos 2. Pulmon 3. Hueso 4. Peritoneo 5. Ganglios supraclaviculares |
|
|
|
Dx de CaCu |
Inicial y Tamizaje: Papanicolau = NIC Complementario: Colposcopia GOLD: Bx y análisis histológico Estratificación: TAC abdomen y pelvis |
Auxiliar en enfermedad irresecable: RM y TAC |
|
|
Estadios de la FIGO para CaCu |
I. Ca. Confinado al Cervix (Ia1 al Ib2) II. Ca. Invasor sin llegar al ⅓ inferior del la vagina. III. Ca. Invasor extendido ⅓ inferior de la vagina o que provoca hidronefrosis o disfunción renal (IIIa y IIIb = QTx) IV: Ca. Invasor más allá de la pelvis o involucra mucosa rectal o vesical. |
|
|
|
TX inicial del estadio Ia1 a Ib1. |
Inicial: Resección, por Histerectomía extrafascial o si se quiere embarazar, Conización o Traquelectomia Conización: Margen > 3mm, profundidad > 10 mm, ausencia invasión linfovadcular, colposcopia 👌🏻 Si no son candidatas a Qx: RxTx o Braquiterapia |
Estadio I: Supervivencia 5 años 80 a 90% |
|
|
TX estadio Ib2 a IVa |
Inicial: Qtx + RxTx (cisplatino y RxTx externa)
Si hay alto índice de recurrencia se da Braquiterapia |
Supervivencia Estadio II: 5 Años 45 a 60% |
|
|
TX estadio IVb |
Enfermedad incurable TX Paliativo 😔😭 Prolongar la supervivencia, mejorar la calidad de vida Cisplatino + Fluorouracilo y prevenir obstrucción de la vía urinaria. |
Supervivencia 5 años 10 a 20% QTx ideal: Cisplatino |
|
|
TX en embarazo |
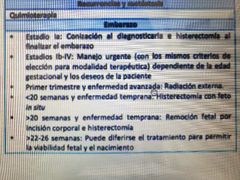
|
|
|
|
Pacientes en quienes solicitar Citologias frecuentes |
1. Mujeres VIH + (cada 6 m) 2. Inmunodeprimida o Ts. Renal 3. Exposicion Dietiletilbestrol 4. Mujeres previamente TX NIC 1,2,3 o CaCu (Tamiz Anual) |
|
|
|
Vigilancia de mujeres con CaCu |
Clínica + EF + PAP + Colposcopia Años 1 a 3: Cada 3 a 6 meses Años 4 a 5: Cada 6 a 12 meses |
|
|
|
Cuando debe comenzar la exploración de Mama? |
1. 19 años 2. Día 5 y 7 del ciclo menstrual 3. Portadores de BRCA 1 y 2 a los 18 años |
|
|
|
Mastitis... |
Inflacion del tejido mamario Etiologia: Staph. Epidermitis y Streptococcus Clinica: Dolor + Linfangitis + Fiebre
Tx: Antibióticos + Drenar leche + Ibuprofeno o Paracetamol
Complicaciones: Absceso (Drenaje) Dx diferencial: Ca. Inflamatorio (no hay fiebre) |
TX antibióticos. No puérperas: Cipro, clinda, AmoxiClav, Cefalexina, Metronidazol Puérperas: AmoxiClav, Ampi, Cefalexina, Dicloxa, Eritro o TMP |
|
|
Mastalgia |
Dolor mamario sin patología de mama subyacente Ciclico: En cada menstruación y se quita al terminar No cíclico: Dolor constante e intermitente NO asociado al ciclo menstrual.
TX 1era línea: Linaza 25g en dieta TX 2da línea: AINE tópico (Pirox/Diclofenaco) o AINE vo Nimesulida TX 3era línea: Tamoxifeno o Danazol |
|
|
|
Patologías benignas de mama No proliferativa. |
Quistes simples, cambios papilares apocrinos, calcificaciones epiteliales, hiperplasia leve, Fibroadenoma |
|
|
|
Quistes simples de mama |
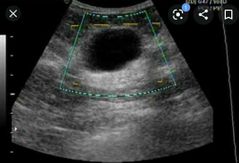
Redondos u Ovalados con liquido interior Derivan de unidad Ductolobular Son masas indoloras que pueden causar mastalgia Edad 35 a 50 años Dx: USG Nodulos Anecoicos, bien definido y regular |
Cambios papilares: Proliferación de epitelio con citoplasma eosinofilo Calcificaciones epiteliales: Calcificaciones benignas Hiperplasia leve: ⬆️ Número de células epiteliales del un ducto. |
|
|
Fibroadenoma de mamá (15 a 35 años) |
Tumor benigno más común 20% Bilateral Contiene tejido glandular con predominio Fibroso Son numerosos, ovoides, movil, o multilobulado Origen desconocido.
Estrogenodependientes: ⬆️ Tamaño en embarazo, menopausia o TRH |
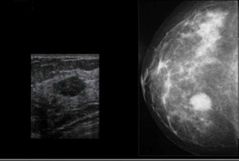
|
|
|
Tipos de Fibroadenoma |
Gigante: 10 cm, Dx Dif. Tumor Phyloides (maligno) Juvenil: Jóvenes 10 a 18 años, indoloros, únicos, crecen rápido Complejo: Cambios proliferativos > Riesgo de Ca. |
|
|
|
Dx y TX del Fibroadenoma |
Dx inicial: Clinico Confirmatorio: USG Nódulo sólido, regular, delimitado, hipoecoico. Mastografia: Palomitas de Maiz 🍿
TX eleccion: Expectante TX Qx: > 2 cm, crecimiento rápido, px preocupada, dolor o > 35 años. |
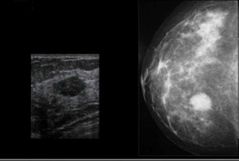
|
|
|
Lesion proliferativa sin Atipia, Hiperplasia Ductal usual |
Encontrado incidentalmente en Bx o Mastografia Crecimiento excesivo de células que revisten ductos TX Expectante!!! |
|
|
|
Lesion proliferativa sin Atipia, Papiloma intraductal |
Crecimiento exofitico de los conductos galactoforos 1. Solitaria: > F debajo de los conductos de la areola 2. Multiple: Varios conductos, Unidad Lobulillar terminal. 3. Juvenil: 20 años edad, Multiquistica y en racimos 🍇
Clinica: Telorragia/ Mastalgia Dx sospechoso: Clínica + Mastografia + Citoligia de telorragia (microcalcificaciones, nódulo o dilatación ductal)
Confirmación y TX: Bx excisional de lesión |
|
|
|
Adenositis esclerosante, LPsinA |
Lobulo mamario con aumento fibroso Asintomático, Dx Mastografia, TX expectante |
|
|
|
Cicatriz radial, LPsinA |
Lesiones esclerosantes complejas Edad > 50 años Son similares a carcinoma de mama en Mastografia y BX. (Masa espiculada) Premaligna
Clinica: Asintomáticos, en Mastografia y Bx TX Qx: Bx Excisional |
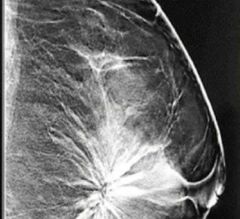
|
|
|
Lesiones proliferativa CON Atipia |
Hiperplasia ductal atípica: Proliferación epitelial excesiva dem ducto, Riesgo de cáncer X2
Hiperplasia lobulillar atípica: Proliferación lobulillar excesiva, riesgo Ca x4
Son dx patológicos en Bx // Riesgo ⬆️ Ca // Pueden ser bilaterales. Pueden usar Tamoxifeno o Raloxifeno o Inh. Aromatasa |
|
|
|
Mastopatia fibroquistica... |
Patología benigna de mama > F!!!!! Alteración del estroma y Parénquima mamario. Tumores y quistes palpables (MÚLTIPLES)
⬆️ Sensibilidad a ES > Dilatacion Acinar lobular > Engrosan ductos hasta ocluir secreciones. Embarazo y lactancia dan Reposo 😁
CLÍNICA: Matodinia uni o Bilateral (ciclica), nodulos a la palpación, telorrea ocasional e irregularidad.
Dx sospechoso: Clinixa + Mastografia o USG con quistes anecoicos |
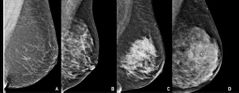
Dx confirma: PAAF del quiste TX no médico: Tranquiliza, informa que es Benigno TX Medico: Linaza, AINE, Vitamina E, Progesterona tópica, Bromocriptina, Tamoxifeno. |
|
|
. |
. |
. |
|
|
Torsion anexial |
Accidente vascular (proceso isquemico) del pedículo Epidemio: 20 a 39 años Fisiopatologia: Anexos rotan sobre ligamento ancho // 80% se asocian a Neoplasias ováricas unilaterales Dx: Clínica (Trauma o ejercicio intenso previo) Imagen inicial: USG TV Dx confirma / Definitivo: LAPE o Laparoscopia TX Paridad insatisfecha: Destorsion + Ooforopexia Rotura, Hemorragia, Necrosis: Ooforectomia |
|
|
|
Sindrome antifosfolipidos + Embarazo |
Infertilidad + TVP o episodios de TVP + Abortos Dx: Anticuerpos anticoagulante lúpico y Anticardiolipinas TX embarazo: ASA + Esteroides (Prednisona) |
|

