![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
219 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
Zeitfenster für Wundnaht |
6-8h => danach KEIN primärer Wundverschluss mehr wegen hohem Infektionsrisiko |
|
|
|
Häufige Erreger in Bisswunden |
- Streptokokken - Staphylokokken - Pasteurella multocida, - Capnocytophaga canimorsus - Hämophilus influenzae - Anaerobier |
|
|
|
Grade des Dekubitus |
Grad 1 = Persistierende Rötung bei intakter Haut Grad 2 = Oberflächlicher Hautdefekt (Epidermis und ggf. Dermis defekt) Grad 3= Verlust aller Hautschichten und Defekt der Subkutis, ggf. bis auf die darunterliegende Faszie reichend
Grad 4 = Verlust aller Hautschichten mit ausgedehnter Gewebsnekrose oder Schädigung von Muskulatur, Knochen etc. |
|
|
|
Definition Spalthaut (Tiefe des Transplantats) |
Epidermis und oberer Anteil (1/4-3/4) der Dermis (unter Belassen derHautanhangsgebilde) |
|
|
|
Ausdehnungsfaktor mash-Craft |
3-6 fache der Entnahmefläche |
|
|
|
Hintergrund umgangssprachlicher Blutvergiftung (mit rotem Strich) |
Lymphangiitis |
|
|
|
Definition Karbungel |
Konfluierende Furunkel → Mehrere Zentimeter messende Infektion ggf. mit Abszedierung und Hautnekrose |
|
|
|
Definition Furunkel |
Moderate Ausbreitung einer Follikulitis mit Ausbildung eines Abszesses (ca. einige mm groß) |
|
|
|
Exthyma simplex |
Ätiologie: Superinfektion kleiner Verletzungen meist durch β-hämolysierende Streptokokken Klinik: Münzgroßes, scharf begrenztes und oberflächliches Ulkus, das wie ausgestanzt wirkt |
|
|
|
Th Gesichtsfurunkel |
Gefahr Sinusvenen-Thrombose! - Keine Manipulationen - Sprech- und Kauverbot - bis zur spontanen Entleerung hochdosiert Antibiotika (z.B. Flucloxacillin) |
|
|
|
Phlegmone |
Komplizierte eitrige Infektion von Haut und tieferen Schichten bis hin zu Muskulatur chirurgische Versorgung in der Regel notwendig |
|
|
|
Def. V-Phlegmone |
Entzündung Sehnenscheiden Daumen + Kleinfinger |
|
|
|
haupterreger schwerer Weichteilinfektionen |
v.a. Streptokokkus pyogenes (häufiger als S. aureus) |
|
|
|
Erysipel vs. Phlegmone |
Begrenzung: E => schaft P => unscharf Erreger: E=> Streptokokken P = > S. aureus Th: Erysipel => konservativ P => operativ |
|
|
|
Empyem |
Eiteransammlung innerhalb eines schon bestehenden Hohlraums |
|
|
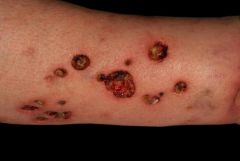
|
Ekthyma simplex Ätiologie: Superinfektion kleiner Verletzungen meist durch β-hämolysierende Streptokokken Klinik: Münzgroßes, scharf begrenztes und oberflächliches Ulkus, das wie ausgestanzt wirkt |
|
|
|
Verbreitung der Erreger beim Erysipel |
über Lymphgefäße |
|
|
|
Labor Erysipel |
deutlich erhöhte Entzündungswerte |
|
|
|
Th Erysipel |
- Antibiose (Penicillin, alternativ: Cephalosporin / Clindamycin) - Thromboseprophylaxe (NMH) - konsequente Ruhigstellung - Kühlen |
|
|
|
Nekrotisierende Fasziitis ("Streptokokkengangrän") |
- Komplikation eines Erysipels - tiefe Entzündung bis in Muskulatur (Nekrose) - Mischinfektion mit A Streptokokken |
|
|
|
Paronychie |
(Nagelfalzentzündung): Entzündung am Nagelwall, evtl. mit eitriger Einschmelzung |
|
|
|
Panatitium |
Lokalisierte, eitrig-einschmelzende Entzündung im Bereich der Finger oder (seltener) Zehen |
|
|
|
Wirkungen Tetanolysin |
- Hemmung Ranshaw Zellen - Hämolyse - kardiotoxisch |
|
|
|
Röntgenzeichen Gasbrand |
Charakteristische Muskelfiederung |
|
|
|
Diagnostik Aktinomykose |
Nachweis von Drusen Finden sich in Eiterflüssigkeit, Biopsie - Mikroskopisch zeigen sich Drusen als Ansammlungen von Aktinomyzeten (Konglomerate),umgeben von zahlreichen Granulozyten -Radiär ragen verzweigte Aktinomyzeten heraus Kultur: Nachweis ist möglich, dauert allerdings mehrere Wochen und ist aufwendig |
|
|
|
Th Aktinomykose |
Aminopenicilline (1. Wahl); alternativ: Tetrazykline oder Cephalosporine Gegebenenfalls operative Herdsanierung |
|
|
|
ASA Klassen |
ASA 1: Gesunder Patient ASA 2: Leichte Allgemeinerkrankung ASA 3: Schwere Allgemeinerkrankung ASA 4: Schwere Allgemeinerkrankung, die eine konstante Bedrohung für das Leben des Patienten darstellt ASA 5: Moribunder Patient, der ohne Operation voraussichtlich nicht überleben wird ASA 6: Hirntoter Patient, Organspender |
|
|
|
Zeitpunkte post OP Infektionen |
Nicht-infektiös Trauma 1.-2. Tag Drug Fever 1.-8. Tag Hämatom 2.-4. Tag Gicht (Kristallarthropathien) 3.-6. Tag Thromboembolie 4.-10. Tag Infektiös Aspirationspneumonie 1.-2. Tag Anastomoseninsuffizienz 3.-10. Tag Diverse Infektionen (Pneumonie, Harnwegsinfekt, katheterassoziierte Infektion, Abszess usw.) 3.-8. Tag Wundinfektion 5.-10. Tag |
|
|
|
Metastasierung papilläres vs. follikuläres Schilddrüsen CA |
Gleiche Silbenzahl: "pa-pil-lär"→"lym-pho-gen" "fol-li-ku-lär"→"hä-ma-to-gen"! |
|
|
|
TMN Klassifikation undifferenziertes und anaplastisches SD-Ca |
Undifferenzierte/anaplastische Karzinome werden unabhängig von der Ausdehnung als T4 (Stadium IV) klassifiziert |
|
|
|
Pentagastrintest bei medullärem SD-Ca |
Erhöht die Aussagekraft von Calcitonin als TU-Marker für das medulläre SD-Ca Pentagastrin stimuliert C-Zellen zur Ausschüttung von Calcitonin. Starker Anstieg des Serumcalcitonins spricht für das Vorliegen eines medullären Schilddrüsenkarzinoms |
|
|
|
SD Hormone bei SD Ca |
meist Euthyreose (TSH, T3 und T4 normal) |
|
|
|
Psammomkörperchen |
Verkalkungsherd mit lamellärer Schichtung
=> malignitätsverdächtig: papilläres SD-Ca, Ovarial-Ca, Meningeom |
|
|
|
Therapie Papilläres Mikrokarzinom (<1 cm, pT1a N0 M0) |
Hemithyreoidektomie KEINE weiteren Maßnahmen (einziges SD Malignom wo so limitierte Behandlung ausreichend ist) |
|
|
|
SD Malignome die auf Radiojod-Th ansprechen |
-papilläres -follikuläres (=> nur die differenzierten CAs nehmen Jod auf) |
|
|
|
5-JÜR von SD-CAs |
papillär: 90% follikulär: 50-70% medullär: 50% anaplastisch: mittleres Überleben nur wenige Monate!! |
|
|
|
Metastasierung follikuläres SD-CA |
hämatogen in Lunge und Knochen |
|
|
|
Restvolumina partielle / subtotale / near total SD Resektion |
partiell: > 4ml subtotal: 2-4ml near-total: < 2ml |
|
|
|
parathyreoprive Tetanie (Def und Th) |
Hypokalzämie bei Hypopara nach SD-OP Th: - Kalzium und VitD Substitution - ggf. Phosphatbindner - ggf. Thiazide gegen Hyperkalziurie |
|
|
|
Resektionsvariante bei SD OP wegen Hyperthyreose |
near-total Resektion (<2ml Restgewebe) |
|
|
|
Traktions- vs. Pulsationsdivertikel d. Ösophagus |
Traktionsdivertikel: - "echtes Divertikel" mit Ausstülpung aller Wandschichten - im mittleren Ösophagusbereich Pulsationsdivertikel: - Ausstülpung v. Mukosa + Submukosa durch muskelschwache Stelle - durch erhöhten luminalen Druck => pressure! - im Bereich des oberen/unteren Sphinkters |
|
|
|
Th Ösophagusdivertikel (Pulsations vs. Traktions) |
Pulsations => Exzision / Myotomie Traktions => idR KEINE Therapie |
|
|
|
Prädilektionsstelle Boerhaave-Syndrom |
> 90 % distalen Drittel des Ösophagus, links dorsolateral |
|
|
|
Mackler-Trias bei Boerhaave-S |
Explosionsartiges Erbrechen Akuter thorakaler Schmerz ("retrosternaler Vernichtungsschmerz") Haut- oder Mediastinalemphysem |
|
|
|
Barium-Brei vs. Gastrographin |
Gastrografin: wasserlöslich (kann auch bei Perforation verwendet werden) Barium-Brei: nicht wasserlöslich => KEINE Verwendung bei Perforationsverdacht |
|
|
|
Verteilung Adeno- vs. Plattenepithel CA im Ösophagus |
60% Adeno 40% Plattenepithel |
|
|
|
Ätiologie Adeno-Ösophagus Ca |
im unteren Drittel aus Barrett-Metaplasie bei Reflux |
|
|
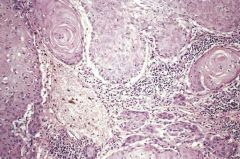
Histo Ösophagus Malignom => Welche Art |
verhornendes Plattenepithel CA
Plattenepithelkarzinom-Nester mit kreisförmiger VerhornungLymphozytäre Infiltrate zwischen den Karzinom-Nestern |
|
|
|
Stadium bis zu dem Ösophagus CA noch kurativ operabel ist |
Stadium IIA (durch neoadjuante Th noch Downstading von IIB und III auf IIA möglich) |
|
|
|
Ausbreitungsverhalten Ösophagus Ca |
- frühe Lymphogene Metastasierung - frühe Infiltration v. Nachbarstrukturen durch fehlende Serosa! |
|
|
|
häufigste Zwerchfellhernie |
axiale Hiatushernie = Gleithernie |
|
|
|
Morgagni-Hernie |
Hernia diaphragmatica sternocostalis/parasternalis rechts! |
|
|
|
Larrey Hernie |
Hernia diaphragmatica sternocostalis/parasternalis LINKS!! Lh: "der linke Larrey" |
|
|
|
Bochdalek-Hernie |
lumbocostal (bds. mögl.) |
|
|
|
Lokalisation traumatische Zwerchfellhernie |
Meistens linksseitig im Centrum tendineum (Locus minoris resistentiae) |
|
|
|
Roemheld-Syndrom |
Kardiale Symptome wie Tachykardie, Extrasystolen, Angina pectoris durch Verdrängung des Mediastinums und des Herzens durch den Magen, vor allem nach Mahlzeiten (kann auch ohne Zwerchfelldefekt nur durch geblähten Magen entstehen!) |
|
|
|
absolute OP Indikationen Zwerchfellhernie |
- Atembeschwerden - Ileus / Inkarzeration / Perforation - paraösophageale Hernie (da sehr hohe Inkarzerationsgefahr!) |
|
|
|
Therapiemöglichkeiten erworbene Hiatushernie |
Meist laparoskopisch: - Fundoplicatio nach Nissen - Hiatoplastik - Fundo- oder Gastropexie |
|
|
|
Prävalenz axiale Hiatushernie bei über 50 Jährigen |
über 50% bei über 50 jährigen |
|
|
|
Symptome Paraösophageale Hernie |
- Aufstoßen - Völlegefühl - epigastrische Schmerzen - später Ulkus mit Blutung
CAVE: idR KEIN Sodbrennen! (da Kardia nicht verlagert und Sphinkterfunktion damit erhalten) |
|
|
|
Leitbefund axiale vs. paraösophageale Hiatushernie |
axial => Reflux paraösophageal => Dysphagie |
|
|
|
Th axiale Hiatushernie |
konservativ: - PPI bei Reflux
operativ bei Versagen der konservativen Th: - Funduplicatio (Fundusmanschette) + Hiatoplastik (Einengung d. Bruchlücke mit Netz / Naht) + ggf Fundo-/Gastropexie (Annähen d. Fundus an Bacuhwand/Bändern) |
|
|
|
Saint-Trias |
kombiniertes Auftreten (30-40%) von Cholelithiasis, Divertikulose und Hiatushernien (zufällig, da alle 3 Erkr. häufig vorkommen) => kein pathophys. Zusammenhang |
|
|
|
Sammelorte für freie intraabdominelle Flüssigkeit |
Koller-Pouch: Recessus splenorenalis Morison-Pouch: Recessus hepatorenalis Douglasraum: Zwischen Rektum und Blase (beim Mann) bzw. Uterus (bei der Frau) |
|
|
|
Milzerhaltende operative Th bei Milzruptur |
Übernähung Infrarot-Koagulation Fibrinklebung Kollagenvlies-Einlage Ummantelung der Milz mit einem resorbierbaren Kunststoffnetz Gefäßligaturen Partielle Milzresektion (induziert bei peripheren Rupturen) |
|
|
|
Morbus Ménétrier |
Riesenfaltengastritis - prädisponiert für Magen-Karzinom |
|
|
|
Def. T1 magenkarzinom |
Auf Mukosa (T1a) und Submukosa (T1b) begrenzt (nicht in Muscularis propria infiltrierend) = Frühkarzinom. Metastasierung möglich! (Da Basalmembran überschritten) |
|
|
|
charakteristisches Spätsymptom d. Magenkarzinoms |
Abneigung gegen Fleisch |
|
|
|
Virchow-Lymphknoten |
links supraklavikulär - geschwollen bei fortgeschrittenem Magen Ca |
|
|
|
Acanthosis nigricans maligna |
v.a. bei Adeno-Ca des Magens |
|
|
|
Abtropfmetastasen Magen Ca |
- Krukenberg Tumor => Ovarien - Douglas Raum |
|
|
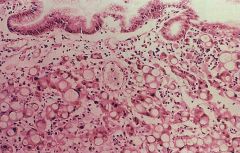
Auffälligkeit und Subtyp des magen Ca |
Adeno-Ca mit Siegelringzellen |
|
|
|
GIST |
Semimaligner Tumor des Gastrointestinaltrakts mesenchymaler Herkunft (Entstehung aus sog. "Cajal-Zellen" der Magen- oder Darmwand) kleine TU < 2cm idR benigne => Beobachtung |
|
|
|
Th Ösophagus CA - alle T ohne Fernmetastasen |
- Gastrektomie (bei diffusem) / Subtotale-Resektion (bei intestinalem Typ) - beide Omenten - Lnn - perigastrisch - an Gefäßen (gastrica sin., hepatica commun., lienalis, Tr. coeliacus) - im Lig. hepatoduodenale
- Raux-Y-Anastomose (Passage-Wiederherstellung) - ab T2/3 => (neo-) adjuvante Chemo
|
|
|
|
Th Magen Ca mit Fernmetastasen |
palliativ => KEINE Magenresektion |
|
|
|
Th Magen Ca in situ |
Tis => Submukosedissektion (endoskopisch) |
|
|
|
Chemo Magen Ca |
- 5-FU - Cisplatin - Trastuzumab bei HER2 pos. |
|
|
|
Post-Gastrektomie-Syndrom |
Maldigestion nach Magenresektion mit funktionellem Ausfall des Duodenums (alle Verfahren außer Billroth I) |
|
|
|
Auftreten Frühdumping |
20min nach nahrungsaufnahme
osmotisches Anziehen von Wasser ins Darmlumen durch unberdaute nahrung im Dünndarm / Vagusreizung => Schock |
|
|
|
Spät-dumping |
1-3h nach Nahrungsaufnahme - durch fehlende Portionierungsfunktion des Pylorus - Aufnahme großer Mengen Glukose: starke Ausschüttung von Insulin => Hypoglykaämie und Katecholaminausschüttung => Schock |
|
|
|
Blind-Loop-Syndrom |
starkes Wachstum von Darmbakterien - Dekonjugation von Gallensäuren - Vit B12-Verbrauch Th. zunächst Antibiose |
|
|
|
Efferent-Loop-Syndrom |
Abknicken oder Anastomosenenge - Völlegefühl / Erbrechen |
|
|
|
Afferent-Loop-Syndrom |
Aufstau von Gallen- und Pankreassaft durch Stenose der Zuführenden Schlinge - galliges Erbrechen, Völlegefühl Th: operativ |
|
|
|
häufigste Lokalisation Karzinoid |
Appendix (50%) |
|
|
|
Kardiale Manifestation eines karzinoids (Hedinger-Syndrom) |
rechtsbetonte Endokardfibrose => Trikuspidalinsuff / Pulmonalstenose
(durch hohe Serotoninwirkung auf Endokard) |
|
|
|
WDHA-Syndrom, Verner-Morrison-Syndrom |
klassische Symptomtrias des VIPoms (WDHA = Water Diarrhoe, Hypokaliemia, Achlorhydrie)
- Wässrige Durchfälle (=> Wirkung ähnlich Choleratoxin) - Hypokaliämie - Achlorhydrie / Hypochlorhydrie im Magen
Th: Octreotid = Somatostatin-Analogon |
|
|
|
Th Karzinoid |
- Resektion (bei >2cm auch mit Lnn.)- Octreotid (Somatostatin-Rez.-Analogon- ggf. radioaktives Somatostatinanalogon |
|
|
|
Antibiose Peritonitis |
Piperacillin + Tazobactam o. Ampicillin + Sulbactam, ggf. Kombi mit Gentamicin Ciprofloxacin + Metronidazol Bei schweren Peritonitiden: Carbapeneme: z.B. Imipenem o. Meropene |
|
|
|
Hauptlokalisation akuter Mesenterialinfarkt |
90 % A. mesenterica superior (seltener Tr. coeliacs) |
|
|
|
Ischämietoleranzzeit des Darms |
6h |
|
|
|
Stadien d. chron. Mesenterialarterienverschlusses |
I => symptomlos II => Angina abdominalis (postprandial) III => Ruheschmerz / ischämische Kolitis IV => akuter Mesenterialinfarkt |
|
|
|
medikamentös induzierte Darmischämie |
Digitalis und Ergotamin (Migräme/ Clusterkopfschmerz) => führen zu Vasospasmen im Splanchnikus-Gebiet |
|
|
|
Häufigkeitsgipfel Appendizitis |
10.-30. LJ (kann jedoch in jedem Alter auftreten) |
|
|
|
Wichtiges DD-Kriterium Appendizitis vs. Gastroenteritis |
Durchfall Gastroenteritis => Duchfall Appendizitis => "Wind- und Stuhlverhalt" |
|
|
|
Ursachen Pseudoappendizitis |
Lymphadenitis mesenterialis durch Infektion mit Yersinia pseudotuberculosis Pseudoappendicitis diabetica Bronchiale Infekte bei Kindern |
|
|
|
Perityphlitischer Abszess |
Abszess in der Umgebung der Appendix als Folge einer gedeckten Perforation |
|
|
|
Letalität perforierte Appendizitis mit Peritonitis |
1 % |
|
|
|
Blumberg zeichen bei Appendizitis |
Kontralateraler Loslassschmerz (im rechten Unterbauch) nach Palpation des linken Unterbauches |
|
|
|
Rovsing Zeichen bei Appendizitis |
Schmerzen bei retrogradem Ausstreichen des Colons |
|
|
|
normaler Appendixdurchmesser |
bis 6mm (ab 8mm sicher pathologisch => Appendizitis) |
|
|
|
Patho bei Appendizitis |
Neutrophilen-Infiltration |
|
|
|
Meckel-Divertikel |
Überrest des embryonalen Ductus omphaloentericus (Dottergang)
1/3 mit ektoper Magenschleimhaut => Teerstuhl bei Entzündung => Symptome wie Appendizitis |
|
|
|
Schnitt bei Appendektomie |
Wechselschnitt |
|
|
|
häufister typ kolorektaler Polypen |
70 % Adenome |
|
|
|
Entartungsrisiko villöses Adenom des Darms |
50 % |
|
|
|
Sessiles serratiertes Adenom |
- ähnliches Aussehen wie hyperplastischer Polyp (sägezahnartiges Epithel) - aber im Gegensatz dazu hohes Entartungsrisiko!! - direkter Übergang in Adeno-Ca mögl. |
|
|
|
Ätiologie Familiäre adenomatöse Polyposis (FAP) |
Mutation in APC-Tumorsuppressorgen
- autosomal dominant vererbt
- Neumutation (in 25%) |
|
|
|
Familiäre adenomatöse Polyposis (FAP) Lebenszeitrisiko CRC |
Lebenszeitrisiko für kolorektales-Ca = 100% |
|
|
|
Th Fam. adenomatöse Polyposis |
Vorsorgeuntersuchungen ab dem 10. Lebensjahr - Rektosigmoidoskopie 1x / Jahr -bei Adenomnachweis: komplette Koloskopie 1x / Jahr - Prophylaktische Proktokolektomie |
|
|
|
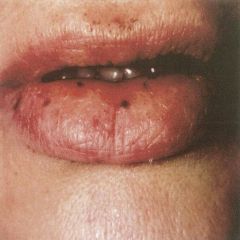
Peutz-Jeghers-Syndrom = Harmatomatöses Polyposis Syndrom |
- < 20 Polypen v.a. im Dünndarm + periorale Hyperpigmentierung (harmatomatöse polyposis)
- Lebenszeitrisiko für CRC = 40%
-Ursache: 50% autosomal-dominant / 50% Spontanmutation
- Erhöhtes Risiko auch für: Ovarial, Mamma- und Pankreaskarzinom |
|
|
|
Familiäre juvenile Polyposis - Lebenszeitrisiko für CRC |
20- 70 % |
|
|
|
Cowden-Syndrom |
-Autosomal-dominant vererbt - Papeln und Hyperkeratosen (Haut / Schleimhäute) -Multiple GI-Polypen und Adenome => ERHÖHTES CRC RISIKO! - Veränderungen im Bereich der Schild- und Brustdrüse |
|
|
|
Methoden zur Polypenentfernung des Darm mit jeweiliger Indikation |
Koloskopische Entfernung: ≤5 mm: Biopsiezange >5 mm: Elektrische Schlinge
Großflächige Adenome (v.a. villöse) => Schlingenabtragung nicht sicher mögl. Transanale endoskopische Mikrochirurgie (TEM) Bei großen Polypen oder Malignitätsverdacht: OP |
|
|
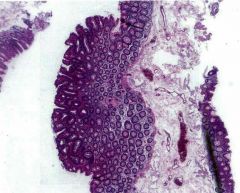
Bild aus Kolon Biopsie / Schlingenabtragung |
Tubuläres Adenom |
|
|
|
Lokalisationsverteilung Kolorektales Ca |
50 % Rektum 30% Sigma 20 % Restliches kolon |
|
|
|
hämatogene Metastasierung CRC nach Lokalisation |
bis zum Mittleren Rektumdrittel => Leber distal ab dem mittleren Rektumdrittel => Lunge
außerdem: Skelett / Gehirn! |
|
|
|
Guajak-Test |
= Haemoccult-Test |
|
|
|
Verfälschungsmöglichkeiten Haemoccult-Test |
Falsch-positiv: - Myoglobin: Verzehr von rohem Fleisch - Hämoglobin aus anderer Lokalisation: Zahnfleisch-, Nasen- oder Hämorrhoiden Falsch-negativ: - Antioxidantien: Bspw. Ascorbinsäure (Vitamin C) |
|
|
|
interventionelle Diagnostik Rektum-CA |
Colo + Zusätzlich starre Rektoskopie (Weil durch flexibles Koloskop keine genaue Angabe zum Abstand zum Schließmuskel mögl ist!) |
|
|
|
Erreger Cholezystitis |
E. coli, Klebsiella, Enterobacter |
|
|
|
häufigsten Gallensteintypen |
- Cholesterinsteine (80%) - Pigmentsteine (10%) => = Bilirubinsteine - Kalziumkarbonalsteine (10%) => bakteriell bedingt |
|
|
|
Charcot Trias II (Cholangitis) |
Rechtsseitiger OberbauchschmerzIkterus(Hohes) Fieber |
|
|
|
häufigste Komplikationen ERCP |
Komlikationsrate insgesamt: diagnostisch: 2% / therapeutisch: 10%
5% Post-ERCP-Pankreatitis 3% Cholangitis (Cholezystitis) 3% Blutung 1% Perforation |
|
|
|
Labor bei Cholangitis |
Entzündungsparameter ↑ Transaminasen ↑ Cholestaseparameter↑ |
|
|
|
Kontraindikationen Laparoskopische Cholezystektomie |
Absolute Kontraindikation: Gallenblasenkarzinom Relative Kontraindikationen: Blutgerinnungsstörung Mirizzi-Syndrom intraperitoneale Verwachsungen nach Voroperationen |
|
|
|
Komplikationen bei chron. Cholezystitis |
- Porzellangallenblase (Fibrose / Verkalkung) - Schrumpfgallenblase (bis nicht mehr anchweisbar) => beide: Erhöhtes Risiko für Gallenblasen-Ca! |
|
|
|
histolog. Typ Gallengangs Ca |
meist Adeno-Ca |
|
|
|
Klatskintumor |
Gallengangs-Ca in der Hepaticusgael = Perihiläres-Ca |
|
|
|
Rolle des AFP bei HCC |
nicht nur Verlaufsparameter sondern beim HCC auch zur Früherkennung!! |
|
|
|
Therapie Pankreaszyste |
Th bei großer oder symptomatischer Zyste - Perkutane Drainage - operative Drainage in Magen, Duodenum oder Jejunum |
|
|
|
Indikation Partielle Duodenopankreatektomie ("Whipple-OP") bei Pankreas Ca |
Infiltration des Bulbos duodeni |
|
|
|
Lebersegmente nach Couinaud |
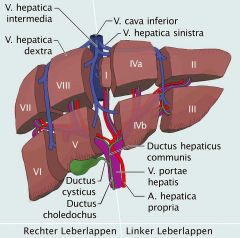
Linker Leberlappen: Segmente I, II, III, IV (Sonderstellung: Segment I = Lobus caudatus, Versorgung aus beiden Leberhälften) Rechter Leberlappen: Segmente V, VI, VII, VIII |
|
|
|
Anal- vs. Rektumprolaps |
Analprolaps: Vorfall der Schleimhaut des Analkanals => radiäre Schleimhautfalten Rektumprolaps: Vorfall aller Wandschichten des Rektums => zirkuläre Schleimhautfalten |
|
|
|
operative Verfahren zur Hämoridektomie |
Submuköse Hämorrhoidektomie: Milligan-Morgan Stapler-Hämorrhoidopexie: Longo Indikation: Grad III / IV |
|
|
|
Zeitfenster Stichinzision perianale Thrombose |
4 Tage |
|
|
|
Ätiologie Analfissur |
Chronischer Spasmus/erhöhter Tonus des M. sphincter ani int. Chronische Obstipation Sexuelle Praktiken M. Crohn Infekte |
|
|
|
Ätiologie Analabszess / -fistel |
90% Abflussbehinderung oder Infektion der Proktodealdrüsen selten: Entzündliche Erkrankung des Kolons |
|
|
|
Th Analfisteln |
Entfernung der entzündeten Proktodealdrüse und Gummizügel-Drainage (offene Wundheilung) Bei subkutanen/submukösen Fisteln: Primärer Wundverschluss + Einlage Gentamicin-Schwamm |
|
|
|
Th Analabszess |
Inzision mit Entdeckelung = Exzision!! (sekundäre Wundheilung) => 4/5 des Sphinkterapparates können gespalten werden, ohne dass es zu einem Verlust der Kontinenz führt (Puborektalschlinge für Kontinenz am wichtigsten) CAVE: Bei M. Crohn KEINE Entdeckelung= Exzision!! |
|
|
|
Ätiologie Anal-Ca |
HPV 16, 18 RF: Rauchen, Immunschwäche |
|
|
|
Th der Wahl bei Analkarzinom vs. Analrand-Ca |
Analkarzinom: Mittel der Wahl: Radiochemotherapie (Operation bei Rezidiv) Analrand-Ca: Hier wird primär operiert wenn mögl. (ggf. (neo-)adjuvante Chemo) |
|
|
|
Analkarzinom (Häufigkeit, Prognose, entartete Zellen) |
seltener Tumor Gute Prognose meist Plattenepithel-Ca |
|
|
|
Spieghel-Hernie |
selten Bauchwandhernie an der Linea semilunaris (lateraler Unterbauch) |
|
|
|
Hernia obturatoria |
Hernie durch For. obturatum - Irritation d. N. obturatorius => Schmerzen/Parästhesien OS-Innenseite - v.a. Frauen jenseits d. 60. LJ |
|
|
|
Formen der Nabelhernie |
angeboren => Persistenz phys. Nabelbruch, hohe Rückbildungsrate (abwarten)
erworben |
|
|
|
Geschlechterverteilung Leistenhernie |
v.a Männer (M:F = 8:1) |
|
|
|
direkte vs. indirekte Leistenhernie |
Ätiologie: direkt => immer erworben indirekt => erworben oder angeboren Bruch: direkt: direkt durch Fascia transversalis indirekt: durch inneren und äußeren Leistenring |
|
|
|
OP Techniken Leistenhernie |
Shouldice => Nahtverfahren (ohne Netz)
Netzeinlage: Lichtenstein (=offen), TAPP, TEP |
|
|
|
OP Zeitpunkt bei Kindern mit Leistenhernie: |
symptomatisch => sofort
asymptomat. Frühgeborene => noch vor der Entlassung nach Hause!
asymptomat Reifgeborene: im 1. Mo nach Diagnosestellung |
|
|
|
Prädisponierte Patientengruppe Schenkelhernie |
- Frauen im fortgeschrittenen Lebensalter - Adipositas (insgesamt seltene Hernie) |
|
|
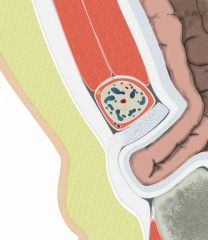
|
Schenkelhernie Bruchpforte in der Lacuna vasorum - Durchtritt unterhalb des Leistenbandes und oberhalb des Schambeinkammes - medial der Femoralgefäße (Ggf. Durchtritt durch den Hiatus saphenus in subkutanes Gewebe des Oberschenkels) |
|
|
|
Prädiliktionsstellen innerer Hernien |
Übergang von Organen zw. intra- und retroperitoneal (wo Lage der Bauchorgane von intra- zu retroperitoneal wechselt, bilden sich Bauchfellduplikaturen und -taschen) |
|
|
|
Diagnosesicherung bei inneren Hernien |
meinst durch Laparoskopie |
|
|
|
Letalität Inkarzerierte innere Hernie |
80% !! |
|
|
|
Capecitabin |
Prodrug von 5-Fu zur oralen Anwendung |
|
|
|
Mehrfach- vs. Trümmerbruch |
Mehrfachfraktur bei 3-6 FragmentenTrümmerfraktur bei > 6 Fragmenten |
|
|
|
Dislocatio ad peripheriam Dislocatio ad axim Dislocatio ad latus Dislocatio ad longitudinem - Cum contractione - Cum distractione |
Dislocatio ad peripheriam = Verdrehung um die LängsachseDislocatio ad axim = AchsabknickungDislocatio ad latus = Seitverschiebung der KnochenfragmenteDislocatio ad longitudinem = Verschiebung in Längsrichtung - Cum contractione = mit Verkürzung - Cum distractione = mit Verlängerung |
|
|
|
Komplexität nach AO- Fraktureinteilung |
A = Einfach B = Keilförmige Fraktur oder partielle Gelenkbeteiligung C = Komplexe Fraktur oder vollständige Gelenkbeteiligung |
|
|
|
Komplettierung bei grünholzfraktur |
Brechen der gesamten Kortikalis bei Grünholzfraktur (=teilweise Einriss der Kortikalis) mit Achsabweichung => danach Frakturversorgung |
|
|
|
Einzige Fehlstellung die sich mit Alter bei Kindern nicht verwächst |
Rotationsfehlstellung |
|
|
|
Zeitpunkt der Nachweisbarkeit von Stressfraktur im Rö |
meist erst nach 6 Wochen nachweisbar (MRT früher) |
|
|
|
Volkmann-Kontraktur |
Beugefehlstellung im Handgelenk mit Klauenhand infolge einer Atrophieder Hand- und Fingerbeugemuskulatur durch zu engen Gips, Gefäß-Nervenläsion im Rahmen derFraktur oder des Repositionsmanövers. |
|
|
|
Desault-Verband |
IndikationSkapulafraktur in der akuten Schmerzphase Läsionen des Schultergelenks oder des Humerus Durchführung: Fixierung der betroffenen Schulter bei am Rumpf anliegendem Arm über elastische Binden, die in Touren um Thorax, Oberarm, Schulter- und Ellenbogengelenk gewickelt werdenPrinzip: Ruhigstellung des Schultergelenks |
|
|
|
Dachziegelverband |
Indikation: Zehenfrakturen |
|
|
|
Indikation Zuggurtungsosteosynthese |
Indikation: Knochenfragmente, die aufgrund des Zuges über Muskelsehnen auseinander gezogen werden (z.B. Patella-Querfraktur, Olekranon-Querfraktur) |
|
|
|
Fixateur intern |
Stabilisierung der Wirbelsäule = Segmentversteifung |
|
|
|
Definition Übungsstabil = Belastungsstabil |
Möglichkeit der aktiven und passiven Bewegung ohne zusätzliche Belastung |
|
|
|
Thromboseprophylaxe Hüftgelenkendoprothetik und hüftgelenknahe Operationen nach Frakturen |
Beginn: perioperativ! Dauer: 28 - 35 Tage post OP |
|
|
|
Thromboseprophylaxe Kniegelenkendoprothetik und kniegelenknahe Operationen nach Frakturen |
Beginn: perioperativ! Dauer: 11 - 14 Tage |
|
|
|
Allg. Dauer der Thromboseprophylaxe bei Fraktur der UE |
bis zur Vollbelastung |
|
|
|
Def. Pseudoarthrose anch Fraktur |
Ausbleiben der Ausheilung einer Fraktur nach Ablauf von 6 Monaten |
|
|
|
Def. Früh- / Spätinfektion nach Osteosynthese |
Frühinfekt ≤3 Monate nach Operation => evtl. intral OP- Komplikation Spätinfekt >3 Monate nach Operation => Besiedelung nach hämatogener Erregerstreuung |
|
|
|
Höchste Sensitivität zur Diagnostik von Prothesenlockerung |
Szinti => Mehranreicherung um Prothese (Teils aber falsch-positive Ergebnisse (v.a. früh nach Implantation)) |
|
|
|
Salter-Osteotomie |
|
|
|
Resektionsarthroplastik |
kranke Gelenk teilweise oder ganz entfernt. Es resultiert eine Schmerzreduktion, aber auch eine Funktionseinschränkung |
|
|
|
Klassifikation Epiphysenfraktur nach Aitken und Salter-harris |
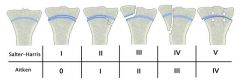
Aitken 0 = Epiphysiolyse ohne Begleitfraktur Aitken I = (Partielle) Epiphysiolyse mit begleitender Aussprengung eines metaphysären Fragments Aitken II = Epiphysenfugenfraktur (partielle Epiphysiolyse mit Begleitfraktur) Aitken III = Fraktur durch Epi- und Metaphyse (mit epi-metaphysärem Fragment) Aitken IV = Axiale Stauchung der Epiphysenfuge → Crush-Verletzung (schlechte Prognose) |
|
|
|
Th. Epiphysenfrakturen nach Aitken Klasse |
Aitken 0 / I => Gips Aitken II / III => Osteosynthese Aitken IV => Gips |
|
|
|
Zeitfenster bis Irreversieble Schäden bei Kompartment |
4 h |
|
|
|
Lokalisation Klavikulafraktur bei direktem vs. indirektem Trauma |
Indirektes Trauma → Fraktur des mittleren Klavikuladrittels, ca. 80% der Fälle Direktes Trauma → Fraktur des lateralen Klavikuladrittels, ca. 15% der Fälle |
|
|
|
Dauer konservative Th Klavikulafraktur |
nur 3-4 Wochen!! |
|
|
|
Konservative Th Klavikulafraktur |
=> undislozierte Frakturen im medialen und mittleren Drittel - Rucksackverband, Gilchrist - ggf. bei lateraler Fraktur Desault (meist operiert) |
|
|
|
positives Klaviertastenphänomen bei ACG Verletzung => Bei welchen Klassen anch Tossy / Rockwood |
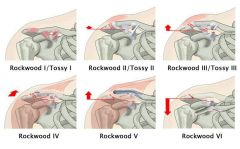
Tossy III = Rockwood III
Rockwood V |
|
|
|
Therapie ACG VErletzung |
Tossy I-III: Desault- bzw. Gilchrist-Verband oder Tapeverband für ca. 1 Woche Tossy III bei Pat <35J / besonderer Belastung und Rockwood IV - VI: OP |
|
|
|
Nervenverletzungen bei Humerusfraktur |
Humeruskopf => N. axillaris Humerusschaft (v.a. mittleres Drittel) => N. radialis |
|
|
|
konservative Th Humerusfraktur |
I: nicht dislozierte subkapitale Humerusfraktur Desault-Verband oder Gilchrist-Verband für ca. 1 Woche mit anschließender RöntgenkontrolleBei fehlenden Dislokationszeichen erfolgt die frühfunktionelle Behandlung in Form von Pendelbewegungen |
|
|
|
Def. Bajonett-Stellung / Fourchette-Stellung bei Colles Fraktur des Radius |
Bajonett-Stellung ← Radiale AbknickungFourchette-Stellung ← Dorsale Abknickung |
|
|
|
Galeazzi-Fraktur |
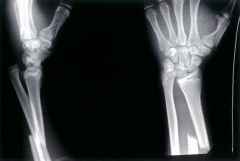
Fraktur d. Radiusschaftes + Luxation der Ulna im dist. Radioulnargelenk + Riss der Membrana interossea |
|
|
|
Böhler Winkel |
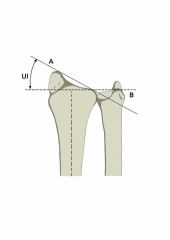
physiologisch 30° |
|
|
|
Monteggia-Fraktur |

= Fraktur der proximalen Ulna mit Radiuskopfluxation |
|
|
|
De-Quervain-Fraktur |
= perilunäre Luxationsfraktur Dorsale Luxation des Handgelenks um das stehen bleibende, unbewegte Os lunatum mit Fraktur des Os scaphoideum |
|
|
|
Symptome De-Quervain Fraktur |
Kein Druckschmerz in der Tabatière Ggf. Parästhesien in der vom N. medianus sensibel innervierten Region |
|
|
|
Osteosynthese Skaphoidfraktur |
Herbert-Schaube I: bei Herbert B (=instabil) oder Herbert A2 und Pat. Wunsch |
|
|
|
Frakturen des Os metacarpale I |
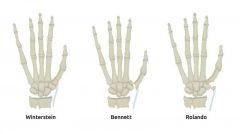
Winterstein-Fraktur = Basisnahe, extraartikuläre Schrägfraktur Bennett-Luxationsfraktur (Bennett-Fraktur)= Basisnahe intraartikuläre Schrägfraktur mit Subluxation im Daumensattelgelenk Rolando-Fraktur = Basisnahe intraartikuläre T- oder Y- Fraktur meist auch mit Dislokation im Daumensattelgelenk |
|
|
|
Häufigste Lokalisation Wirbelkörperfraktur |
Thorakolumbaler Übergang: ca. 45% |
|
|
|
3-Säulen Konzept der WS Frakturen nach Denis |
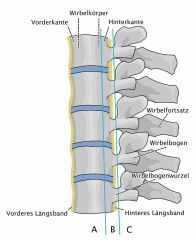
vordere Säure: WK ohne Hinterkante = stabil => konservativ mittlere Säure: WK Hiterkante /Wirbelbogenwurzel = instabil => OP hintere Säure: Rest = instabil =>OP |
|
|
|
Magerl Klassifikation der Wirbelsäulenfrakturen |
Magerl A = Kompressionsfraktur => vordere Säule Magerl B = Flexions-Distraktionsverletzung Magerl C = Rotationsverletzung Magerl A => nur vordere Säule kaputt = stabil Magerl B + C => hintere Säule betroffen => instabil |
|
|
|
Hangman's fracture |
Bilaterale Axisbogenfraktur |
|
|
|
Hinweis Schluckbescherden nach HWS Trauma |
retropharyngeales Hämatom |
|
|
|
Indikation Kyphoplastie bei WK Fraktur |
Stabile Wirbelkörperfraktur mit behandlungsresistenten Schmerzen unter analgetischer Therapie |
|
|
|
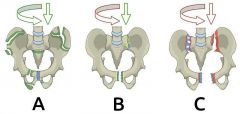
AO- Klassifikation der Beckenfrakturen |
|
|
|
|
Th Beckenringfrakturen |
Typ A => konservativ ( Bettruhe, Frühmobilisierung) Typ B/C => OP |
|
|
|
Subtypen medialer Oberschenkelhalsfraktur |
Adduktionsfrakturen (in 80-90% der Fälle) => instabil Abduktionsfrakturen => idR eingestaucht = stabil |
|
|
|
Pauwels-Kl. der medialen OS-Halsfraktur |
Winkel zwischen Frakturlinie und Horizontalen Pauweils I = < 30° Pauwels II = 30-50° Pauwels III = > 50° Pauwels I => stabil (konservativ) Pauwels II / III => instabil (OP) |
|
|
|
Garden Einteilung der OS-Halsfraktur |
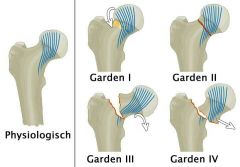
Garden I: Inkomplette, eingestauchte Fraktur mit Valgusstellung, ohne Dislokation Garden II: Vollständige Fraktur ohne Dislokation Garden III: Vollständige Fraktur mit teilweiser Dislokation Garden IV: Vollständige Fraktur mit kompletter Dislokation
|
|
|
|
Symptome ad- vs- abduktionsfraktur OS-Hals |
Adduktionsfrakturen - Fehlstellung in Außenrotation - Beinverkürzung je nach Grad der Dislokation - Schmerz (bei Stauchung) und Bewegungseinschränkung Abduktionsfrakturen - Einstauchung - Geringe klinische Symptomatik, oft keine Beinfehlstellung |
|
|
|
Blutversorgung des Femorkopfes |
- A. ligamenti capitis femoris - Äste der A. profunda femoris - A. circumflexa femoris medialis - A. circumflexa femoris lateralis |
|
|
|
Tinetti Test |
Evaluation des Sturzrisikos: Beurteilt die Mobilität mithilfe eines Gleichgewichts- und Gehtests |
|
|
|
Einteilung der Hüftkopffrakturen |
nach Pipkin
Pipkin I = unterhalb der Fovea capitis
Pipkin II = oberhalb Fovea capitis (in Belastungszone)
Pipkin III = I / II + mediale Schenkelhalsfraktur
Pipkin IV = I / II + Acetabulumfraktur |
|
|
|
Myositis ossificans |
posttraumatische Verhärtung des Muskelgewebes durch die Einlagerung von Kalksalzen (z.B. bei Femurfraktur) |
|
|
|
Besondere Th. Option bei Femurfraktur des Kindes |
Evtl. konservative Therapie mittels Overhead-Extension |
|
|
|
Th. isolierte Fibulafraktur |
funktionelle Behandlung - alleiniges ruhig-halten ohne Gips/Verband - Zinkleimverband (ggf. auch Gips) |
|
|
|
Zeichen für osteochondrake Fraktur des Kniegelenks |
bei Punktion blutiger Erguss mit Fettaugen |
|
|
|
Maisonneuve-Fraktur |
- Hohe/subkapitale Weber-C-Fraktur (bzw. knöcherner Ausriss Lig. collat. fibulare) - Zerreißung der Membrana interossea - Ruptur der Syndesmose - Innenknöchelfraktur oder Riss des Lig. deltoideum |
|
|
|
häufige Begleitverletzung aller Sprunggelenksfraktoren (Weber-Frakturen) |
- Innenknöckelfraktur / Riss d. Lig. deltoideum - Volkmann-Dreieck = Abbruch der hinteren Tibiakante |
|
|
|
Pilon-Tibiale Fraktur |
Fraktur der distalen Tibia-Gelenkfläche - Häufig mit Fibulafrakturen - erheblicher Weichteilschaden - posttraumatische Arthrose ist häufig - Gefahr eines Kompartment |
|
|
|
Trimalleoläre OSG-Fraktur |
Innenknöchel Außenknöchel Abscherfraktur der hinteren Tibia-Kante (Volkmann-Dreieck) |
|
|
|
Sprunggelenkluxationsfraktur |
Bimalleoläre Fraktur mit völliger Instabilität aufgrund der Sprengung der Sprunggelenksgabel |
|
|
|
Verbleib der Stellschraube bei Th der Syndesmosensprengung des OSG |
Entfernung der Stellschraube nach 6 Wo |
|
|
|
Th OSG Frakturen nach Weber |
Weber A und nicht dislozierte Frakturen => konservativ
Weber B und C => OP |
|

