![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
21 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
Osteoartrose: conceitos |
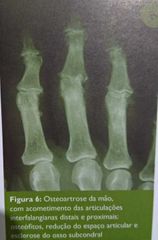
Mais prevalente das reumatopatias Osteoartrose = osteoartrite
Dç degenerativa das articulações sinoviais
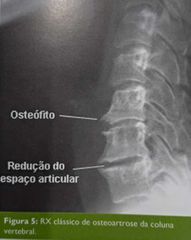
- dor e limitação funcional - na rx, osteófitos, redução do espaço articular e esclerose de osso subcondral (hipotransparência) - elemento-alvo: perda da integridade da cartilagem articular
Fatores de risco: idade > 45a, sexo feminino, HF, obesidade, traumas articulares *prevalência chega a 50% na população idosa Fatores protetores: osteoporose e tabagismo
Patologia: - alterações da cartilagem: perda progressiva dela, com eventual exposição de osso subcondral - alterações do osso subcondral: esclerose óssea, cistos subcondrais, OSTEÓFITOS (característicos). Ocorrem através de ossificação secundária à neoformação cartilaginosa nas margens da articulação acometida. - sinovite: justifica o emprego do termo osteoartrite. Decorrente da liberação de fragmentos ósseos e cartilaginosos. - balanço negativo no metabolismo cartilaginoso (degradação > síntese) |
|
|
|
Osteoartrose: clínica |
- pode haver sinais radiológicos sem sintomas na fase inicial (cartilagem insensível à dor)
- mais acometidas: primeira metatarsofalangeana (hálux valgo), interapofisárias (coluna vertebral), IFD, IFP, joelhos e quadril *poupa metacarpofalangeanas, tornozelo
*coluna vertebral: princ. cervical e lombar. Dor piora com extensão (difere da hérnia de disco, que piora com flexão)
*quadril: pode irradiar, ter sinal de Thomas (deformidade física em flexão do quadril), incapacidade de fazer rotação interna da coxa. Sem deficit neurológico, sem Lasègue.
*joelho: se derrame articular, temos sinal da tecla (patela que afunda). Pode gerar geno varo (arqueado).
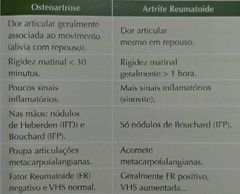
Principal sintoma: dor articular que piora com movimento. Evolui com dor ao repouso e até dor noturna - rigidez matinal, até 30 min (difere das artrites inflamatórias, que têm rigidez > 1h). Rigidez mecânica. - sensação de insegurança, limitação do arco de movimento - crepitações audíveis/palpáveis
- nódulos de Heberden: dorso das IFD. Também na artrite psoriásica. - nódulos de Bouchard: dorso das IFP. Também na artrite reumatoide. *esses nódulos são osteófitos palpáveis. São quase patognomônicos.
Radiologia: osteófitos, menor espaço articular, esclerose do osso subcondral, cistos subcondrais (hipertransparência), colapso do osso subcondral *radiologia e clínica não guardam boa correlação. Pode ser assintomático com imagem exuberante ou o oposto.
Laboratório: FR, FAN, e atividade inflamatória negativas *vale lembrar porém que 20% da população idosa tem FR positivo em títulos baixos. - líquido sinovial: não inflamatório (menos de 2.000 leucócitos/ml, podendo predominar LMN)
*artropatia de Charcot/neuropática: forma severa de OA associada a perda sensorial. Associada ao DM, por ex. |
|
|
|
Osteoartrose: tratamento |
Sintomático:
- não farmacológico: em casos leves a moderados. Redução ponderal, calçados acolchoados, atividades físicas orientadas, fisioterapia, repouso programado, estimulação nervosa elétrica transcutânea
- analgesia: > pode incluir creme de capsaicina > primeira escolha: paracetamol > escalonar: paracetamol > AINE (ibuprofeno, celecoxib) > corticoide intra-articular (dura 4-6sem) *AINE tem contraindicação relativa, pelos efeitos adversos do uso crônico.
- intervenções: > lavagem da articulação com SF. Retira debris por artroscopia > artroplastia total (> 65a). Melhor resultado até hoje. |
|
|
|
Gota: conceitos |
Artropatia por cristais. Urato monossódico.
Níveis fisiológicos de ácido úrico: - homem: 3 a 7 mg/dl - mulher: 2 a 6 mg/dl *solubilidade cai com queda de temperatura, ocorrendo mais em articulações periféricas.
Epidemiologia: - homens, 40-50a *se ocorrer em mulher, tende a ser pós-menopausa. Pois estrogênio é uricosúrico.
Hiperuricemia: - em geral há décadas de hiperuricemia antes que se manifeste.
- excesso de produção e/ou falha na eliminação renal *maioria é deficit na eliminação, 90% *excesso de produção se revela por mais de 800mg de ác úrico na urina em 24h *produzido a partir de purinas (base nitrogenada). Xantina oxidase a converte em ác úrico (que circula como urato). Origem: metabolismo celular e dieta (carne, cerveja, frutos do mar) *causas secundárias: álcool, obesidade, HAS, diuréticos (princ tiazídicos) |
|
|
|
Gota: clínica |
Quatro fases: 1. Hiperuricemia assintomática (ainda não é dç) 2. Artrite gotosa aguda 3. Gota intercrítica 4. Gota tofosa crônica *todas são reversíveis *2, 3 e 4 podem apresentar nefrolitíase
A. Hiperuricemia assintomática: - apenas 5% desses pacientes evoluem para próximas fases - risco aumenta com nível de hiperuricemia e a duração
B. Artrite gotosa aguda: - geralmente abre com monoartrite sem repercussão sistêmica. Dor intensa e súbita. - em crises seguintes, pode ter padrão oligo/poliarticular com febre, por ex. - autolimitada, 3-10d - prefere articulação mais fria e mais distal: #1 grande artelho (podagra); #2 metatarso, #3 tornozelo, #4 calcanhar, #5 joelhos - cristais se formam na articulação - neutrófilos reagem mas morrem "de indigestão". Há processo de inflamação (inclusive com liberação de proteases de neutrófilos) - pode acontecer após variação súbita dos níveis de ác úrico (ingesta de cerveja, etc) ou mesmo com níveis normais (ác úrico cai pós cronicamente alto, levando à dissolução de cristais, que expõem então mais ácido).
C. Período intercrítico: - após primeira crise, remite completamente sem sequelas. Sem tratamento, dura aprox 10 dias. - 93% terá recidivas, que se tornam menos espaçadas e mais graves, podendo haver sequelas residuais, e acometer mais articulações (poliartrite).
D. Gota tofosa crônica: - hiperuricemia não tratada por anos - pode haver formação e depósito de cristais de urato monossódico em tecidos. Local clássico: hélice do pavilhão auricular externo. Tofo: cristais + tec granulomatoso. - quanto mais tofos, mais benignos e menos frequentes são os sintomas articulares.
OBS: nefrolitíase ocorrem em 20% dos pcts (pH < 5,5, eliminação maior que 800mg/dia de ác úrico). Nefropatia gotosa por urato: tofos no parênquima renal. |
|
|
|
Gota: diagnóstico |
- clínica - monoartrite = punção do líquido articular (artrocentese), para fazer ddx com artrite infecciosa. Aqui, tendemos a ter quadro afebril, ao contrário da artrite séptica. Visa a identificar cristais com birrefringência negativa dentro dos neutrófilos (confirma se achar, mas não afasta se não achar). *se não achar birrefringência negativa, pode selar com: clínica compatível, hiperuricemia, e resposta a colchicina. *há leucocitose altíssima, similar a artrite séptica.
- radiologia: erosões em saca-bocado - bordas ósseas proeminentes (sinal de Martel) - preservação do espaço articular e ausência de osteopenia |
|
|
|
Gota: tratamento |
A) crise da artrite gotosa:
- AINE (primeira linha): indometacina, naproxeno é o mais usado - colchicina (segunda linha): reservada para quando AINEs estão contraindicados. Muitos sintomas adversos, princ náuseas e vômitos. Inibe microtúbulos e microfilamentos dos leucócitos.
*corticoides (em exceções, com IR em que ambos acima são CI) ou ACTH (que libera corticoides endógenos)
Não devemos tentar reduzir o ácido úrico aqui, pois pode piorar. Logo, não usamos AAS (faz ác úrico oscilar) ou alopurinol. A não ser que já esteja em uso de alopurinol (claramente devemos manter para oscilar menos...) Decorar isso!
B) profilaxia da crise:
- COLCHICINA 0,5mg 12/12h. Não tem efeito sobre níveis de uricemia. - dieta, perda de peso, etc
- tratar hiperuricemia:
1. Nos primeiros 5-10d, usamos colchicina isolada.
2. Uricosúricos: probenecida/sulfimpirazona. Para pacientes < 60a, com eliminação renal < 600mg/dia sem história de nefropatia ou nefrolitíase. *losartana, anlodipino, fenofibrato, artovastatina: uricosúricos. > lembrando que tiazídico é ruim para gotosos.
3. Alopurinol: reduz síntese. Mais indicado para nefropatas ou com nefrolitíase, com eliminação > 800mg/dia, ou com falha dos uricosúricos. *pode associar ambos
> o próprio tratamento pode induzir crise. Usar colchicina profilática por 6 meses.
C) tratamento da hiperuricemia assintomática: - a princípio, desnecessário - indicações: se uricemia > 10 em mulheres ou 13 em homens. Ou se uricosúria > 1.100 mg/dia (maior risco de nefrolitíase). Ou prevenção da SLT em pacientes em QT. |
|
|
|
Febre reumática: conceitos |
Sequela tardia de infecção de vias aéreas superiores pelo Streptococcus pyogenes (beta-hemolítico do grupo A) - valvopatia reumática crônica: dç CV adquirida mais frequente em adolescentes e adultos jovens - principal causa de óbito por doença cardíaca em menores de 40 anos. - a FR ocorre após a infecção da VIA FARÍNGEA apenas. Epidemiologia: - acompanha a da faringoamigdalite estreptocócica: 5-15 anos - meninas (discretamente) - baixo nível socioeconômico e ambientes conglomerados - história prévia de FR é principal fator de risco - 1/3 dos casos têm história de faringoamigdalite leve ou mesmo sem sintomas (ou seja, ausência dessa história não afasta) |
|
|
|
FR: quadro clínico (I) |
PROTÓTIPO: febre, sintomas constitucionais, poliartrite migratória, com ou sem sopro cardíaco - período de latência: 2-4sem
Acomete tecido conjuntivo. Lesões inflamatórias focais denominadas nódulos de Aschoff são patognomônicas.
1. Artrite: - 60-80% - poliarticular, assimétrica, migratória. Dor exuberante. Grandes articulações periféricas. - em cada articulação: 1-5d. No todo, dura 2-4sem - sem sequelas - tratamento: AAS (resposta dramática) - quanto pior a artrite, mais branda a cardite. Costumam aparecer em momentos diferentes (artrite é mais precoce).
2. Cardite: - 50-60% - piora com recidivas, sequelas cumulativas - dura cerca de 2 meses - pancardite reumática exsudativa. Principalmente endocardite (valvulite) - valvas: #1mitral (quase sempre), #2 aórtica
- lesão aguda: insuficiência, sopro de regurgitação (sistólico) - lesão crônica (recidivas): estenose valvar, sopro de ejeção
Principais sopros: - SOPRO DE INS MITRAL (sopro holossistólico, em ápice, irradia para axila e dorso) - SOPRO DE CAREY COOMBS - SOPRO DE INS AÓRTICA
- cardite subclínica também conta como critério maior (ECO...) - miocardite: maioria assintomática - criança com IC aguda: pensar em FR - pericardite: dor torácica, atrito pericárdico/supra ST disseminado, infra de PR |
|
|
|
FR: quadro clínico (II) |
3. Eritema marginado: - 1% dos pacientes - rash eritematoso maculopapular, com centro claro. Sem prurido ou dor. - caráter migratório - associado à cardite - sem sequelas
4. Nódulos subcutâneos: - 1% dos pacientes - regiões extensoras das articulações - associados à cardite e indicam gravidade - não incomodam - duram até 1 mês
5. Coreia de Sydenham (Dança de São Vito): - 20% dos pacientes - surge 1-6 meses após início de FR. Em geral após regredirem demais sintomas - CAUSA MAIS COMUM DE COREIA EM CRIANÇAS - mais em meninas - autoanticorpos atacam núcleos da base - desaparece com sono e sedação, piora com estresse - labilidade emocional, queda do rendimento escolar - pode ser a única manifestação da doença - autolimitada, dura 3-4 meses. Sem sequelas. |
|
|
|
FR: laboratório |
Reagentes de fase aguda:
A) PCR: primeira a subir e primeira a normalizar (após 2sem)
B) VHS: segunda a subir e se normaliza antes de a doença acabar. Sofre efeito do tratamento.
C) mucoproteínas (princ. alfa-1 glicoptn ácida): normal até 4mg/dl. Últimas a se elevarem (1-2sem) mas só normalizam com fim da inflamação (incluindo cardite). Não sofrem ação do tratamento. Bom para acompanhar. Não é específico, não faz diagnóstico.
Avaliação da infecção estreptocócica: - antiesteptolisina O (ASLO) é o principal (sens 80%) - se quiser aumentar sensibilidade: anti-DNAse B e anti-hialuronidase - ASLO elevada no Brasil se > 333 unidades Todd - se eleva 1 semana após infecção e pode permanecer elevada por 1-6 meses. *ao contrário da GNPE, não cai complemento! |
|
|
|
FR: diagnóstico |

- varia entre países de alto e baixo risco
Decorar fotos acima e na dica. |

|
|
|
FR: tratamento |
A) na FR:
1. Erradicar S. pyogenes: - primeira escolha: penicilina G benzatina DU, IM - não intefere no quadro atual, mas evita transmissão e recidiva - seguir antibioticoprofilaxia secundária de imediato
2. Sintomas: - artrite, febre, e outros: AAS (ou prednisona em adultos se sem resposta ao AAS) - cardite: prednisona - coreia: fenobarbital, haloperidol, ác valproico. Repouso e ambiente calmo podem bastar.
B) profilaxia:
1. Primária: antes da primeira FR. Penicilina G benzatina DU IM até 9d da infecção estreptocócica.
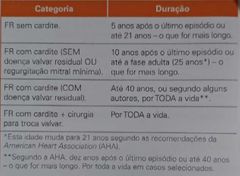
2. Secundária: penicilina G benzatina a cada 21d - ver foto (lembrar que regurgitação mitral mínima não conta). *até 40a apenas se sem contato com crianças. *azitromicia/eritromicina diariamente em alérgicos |
|
|
|
Artrite infecciosa: conceitos |
Invasão direta das articulações pelo agente microbiano (difere das artrites reativas, estéreis)
> Artrite infecciosa bacteriana (séptica): - via hematogênica (principal, capilares articulares sem membrana basal), inoculação direta (trauma, artroscopia/centese), contiguidade (osteomielite, celulite)
- mais em homem *exceção: artrite gonocócica (MULHER!)
- resposta inflamatória por neutrófilos
- fatores de risco: comorbidades articulares (como AR), diabetes, uso de drogas ilícitas, câncer, uso de próteses, imunossupressão, imunodeficiência, > 60a
- joelho é articulação mais acometida, seguido do quadril
- impotência funcional é fortemente sugestiva. Osteomielite, bursites e celulites não afetam arco de movimento.
Etiologia: varia com a faixa etária, mas basicamente é o Staph aureus. Uma exceção são adolescentes e jovens em vida sexual ativa: Neisseria gonorrhoeae |
|
|
|
Artrite infecciosa: classificação (I) |

(A) artrite não gonocócica: - S. aureus - durante bacteremia, principal fator se risco para acometer articulação é lesão articular prévia (AR, osteoartrose) - maioria monoartrite (oligoartrite em AR, LES...)
- líquido sinovial turvo. Celularidade entre 25.000 e 250.000/mm3 (80% neutrófilos) - diagnóstico final é artrocentese
(B) artrite por micobactéria: - tuberculose: monoartrite crônica. Principalmente joelho e quadril. Tratamento: RIPE 6 meses convencional - hanseníase: reativa (maioria) ou infecciosa
(C) artrite por fungos: - esporotricose. Anfotericina B.
(D) artrite por vírus: - rubéola, hep B, HIV. Sintomáticos, autolimitadas |
|
|
|
Artrite infecciosa: classificação (II) |
E) artrite gonocócica: - 20-30a
- duas fases sequenciais:
1. Sd artrite-dermatite (fase poliarticular): pústulas/vesículas indolores com centros necróticos/hemorrágicos em extremidades, e acometimento poliarticular assimétrico periférico *gonococcemia: hemocultura positiva (cultura sinovial é em geral negativa) *não isola gonococo na pele
2. Artrite supurativa (fase monoarticular): hemocultura frequentemente negativa. Cultura sinovial positiva. "Fixa" em uma articulação. - líquido sinovial: 10.000 a 100.000/mm3 leucócitos, maioria neutrófilos
Conduta: - sempre fazemos punção para avaliar o agente. Também iniciamos a ATB empírica até cultura sair. *em geral, basta punção aspirativa para coletar, mas em articulações como quadril, que são de difícil acesso, precisamos de drenagem cirúrgica.
- ATB: 7-10d. Intravenoso. Oral não é bom, e intra-articular pode piorar inflamação. > se aparenta gonococo: ceftriaxona IM. Resposta dramática! > se aparenta S aureus: penicilina cristalina, oxacilina, ceftriaxona > se recém nascido (S aureus e estreptococo e gram negativos entéricos): oxacilina + cefotaxime
- fazemos punção aspirativa em todos os casos diariamente por 7-10d - em infecções em próteses, em geral substituímos a prótese. |
|
|
|
Fibromialgia |
Distúrbio do processamento central de estímulos álgicos.
Queixa de dor musculoesquelética crônica, generalizada. Pode acompanhar fadiga, distúrbio do sono, cefaleia, parestesias, sd cólon irritável, alterações de humor - 90% mulheres - depleção de serotonina e aumento de substância P - muito mais comum no HIV
- não é um diagnóstico de exclusão. Usamos critérios de pontuação. - pode haver diagnóstico sem tender points
Exame físico: - tender points (são 9x2 bilaterais), nódulos musculares - não altera sensibilidade ou força, não há inflamação de tendões ou sinóvias - dor miofascial é ddx. Localizada!! Trigger point. Diagnóstico: - dor musculoesquelética generalizada > 3 meses + 11 ou mais dos tender points dolorosos à digitopressão.
Tratamento: - atividades físicas diárias - moduladores centrais de dor: primeira escolha é amitriptilina; outros (duloxetina, ciclobenzapina, analgésicos simples) |
|
|
|
Extra: Hérnia de disco |
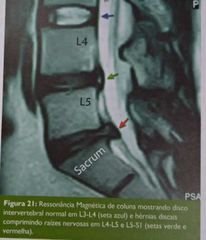
Disco intervertebral: núcleo pulposo circundado por ânulo fibroso.
Patogenia: anéis podem inflamar e até romper, herniando núcleo e comprimindo raízes nervosas.
Mais comuns: entre L4-L5 e L5-S1.
Clínica: - lombociatalgia (lombalgia + dor radicular). Piora com flexão. - sd cauda equina: em quadros graves. Anestesia em sela, retenção urinária com incontinência por transbordamento, incontinência fecal, perda dos reflexos sacrais (bulbocavernoso e esfincteriano anal).
*L1: dor inguinal, reflexos ok. *L2-L4: irradia para anterior da coxa e medial da perna. Acomete reflexo patelar (n. femoral). *L5: nádega, lateral de coxa e perna, dorso do pé, reflexos ok *S1: nádega, face posterior de coxa e perna, planta do pé. Acomete reflexo aquileu (n. tibial).
- sinais: > Lasègue: exacerbação da dor quando flete coxa com joelho estendido entre 10 e 60 graus de elevação. *Lasègue cruzado: mais específico, porém menos sensível. Elevação do lado não acometido gera dor do lado acometido. > manobra de Valsalva: piora dor.
Diagnóstico: - RM: exame mais sensível, o melhor! - eletroneuromiografia: complementa RM, sendo mais específico
Tratamento: - conservador: repouso, analgesia (dipirona, paracetamol... AINEs, corticoides) - infiltração epidural com corticoide, anestésicos e opioides - cirurgia: sd cauda equina (emergencial), refratariedade, fraqueza motora progressiva, distúrbios vesical ou intestinal. *hemilaminectomia parcial. Não é curativo. Apenas maneja. |
|
|
|
Extra: pseudogota/condrocalcinose |

Resposta: A Pirofosfato de cálcio.
Pseudogota: forma aguda Condrocalcinose (depósito de cálcio nos meniscos ou nas cartilagens articulares): forma crônica
Mulheres, > 60a.
Pseudogota: - mais em joelho - artrocentese: fraca birrefringência positiva e formato romboide
Tratamento: - AINE + aspiração articular - colchicina - GC intra-articular |
|
|
|
Extra: inervação do MMSS |
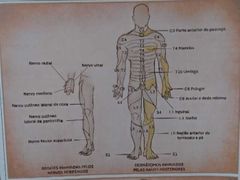
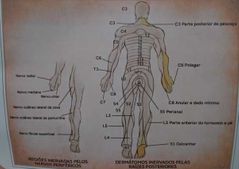
- C4: não eleva ombro. Reflexos preservados. - C5: abdução e elevação do braço. Reflexo bicipital (C5-C6, n. musculocutâneo) - C6: flexão do cotovelo. Dor na face lateral e no polegar. Reflexos bicipital e braquiorradial (C5-C6, n. radial). - C7: compromete aperto de mão e abdução dos dedos. Reflexos preservados. - C8: afeta reflexo tricipital (C6-C8, n. radial) |
|
|
|
Extra: vertigem |
Tripé: labirinto, visão (causa incomum, apenas quando deficit visual mal corrigido), propriocepção (causa rara)
Causas: - central: tronco e cerebelo - periféricas: labirinto. 80%. - fisiológica: grandes alturas ou cinetose (barco, etc...)
Central x periférica: 1. Nistagmo: - periférico: horizontal ou rotatório, inibido pela fixação visual. - central: vertical, não inibido. * teste provocativo: teste de Dix-Hallpike
2. Teste de Romberg: se desequilibrar com olhos fechados, é vestibular ou propriocepção.
3. Marcha com olhos fechados: vestibular se desvia mais de 30 graus da trajetória. Nos quadros centrais, oscila.
4. Sintomas: - periférica: movimento piora, zumbido e hipoacusia. Forte, súbita e limitada. - central: discreta, insidiosa, crônica.
*se pensar em causa central, tumorações, etc, melhor exame é RNM.
Tratamento: - agudo: repouso, antieméticos, depressores vestibulares (anti-histamínicos e BZD), com dimenidrato ou diazepam. Por 1 semana. Evitar cinarizina e flunarizina.
>> VERTIGEM POSICIONAL PAROXÍSTICA BENIGNA: - vestibulopatia periférica - trauma ou infeções. Espontâneo em idosos. Otolitos soltos flutuando na orelha interna. - vertigem que dura segundos por movimentos da cabeça, como levantar da cama ou olhar para cima. - confirma com Dix-Hallpike. - tto: manobra de Epley recoloca otolitos nos utrículos.
>> NEURITE VESTIBULAR: - labirintite - intensa, única, náusea e vômitos - história de infecção das vias aéreas - sintomáticos
>> DOENÇA DE MENIÈRE: - hidropsia e hipertensão de endolinfa - altas cargas salinas - recorrentes e intensos |
|

