![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
274 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
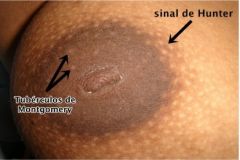
Sinais de presunção que aparecem até 8 semanas. |
Náuseas, polaciuria, atraso menstrual, congestão e mastalgia, tuberculos de Montgome |
|
|
|
Sinais de presunção que aparecem até 20 sem |
Percepção materna dos movimentos fetais. Rede de Halter Sinal de Hunter |
|
|
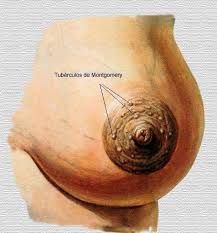
Qual é o sinal. |
Tuberculos de Montgomery. |
|
|
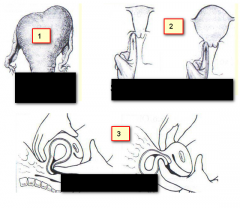
Quais os sinais? quando aparecem? |
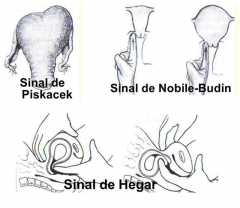
Hegar: 6 sem Os demais após 8 sem. |
|
|
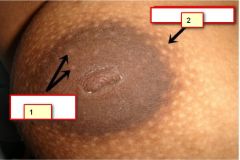
|
|
|
|
|
Quais são os sinais de certeza? Cite 5. |
1. Ausculta de BCF com sonar. 2. Sinal de Puzos 3. Percepção dos movimentos fetais pelo médico. 4. Palpação das partes fetais. 5. Ausculta do BCF com pinard |
|
|

Qual o sinal? quando aparece. |
SInal de Puzos. 14 sem |
|
|
|
Em que momentos é possível ausculta dos BCF. |
Sonar: 10-12 sem. Pinard 20 sem. |
|
|
|
Quando o médico é capaz de perceber os movimentos fetais? |
20 sem |
|
|
|
Estabeleça a idade gestacional a partir do crescimento uterino. |
12 sem: útero na sínfise úbica. 16 sem: entre umbigo e púbis. 20 sem: na cicatriz umbilical. |
|
|
|
Quais parâmetros US são utilizados para determinação da Idade gestacional no primeiro trimestre. |
Até 6 sem: DMSG. Entre 6 a 12 sem: CCN. |
|
|
|
Quais parâmetros US são utilizados para determinação da Idade gestacional no segundo trimestre. |
Até 20 sem: BPD. Acima de 20 sem: BPD, circunferência abdominal e comprimento do fêmur. |
|
|
O que é? quando aparece. |
Saco gestacional. 4 sem. |
|
|
O que é? quando aparece? |
Vesícula vitelínica. Na 5-6ª sem. |
|
|
|
Sobre o BHCG: A) Qual é o tempo de duplicação? B) Pico de produção. |
A) 48-72 horas. B) 10 sem (8-12) |
|
|
|
O estrogênio é produzido a partir da metabolizaçao do ______ |
Sulfato de deidroepiandrosterona ( precursor fetal) |
|
|
|
Cite três funçõs do hormônio lactogênio placentário? |
Lipólise, proteólise e aumento da glicemia ( ação antagonista da insulina). |
|
|
|
Qual o ganho ponderal esperado na gravidez? |
9 a 12 kilos. |
|
|
|
Na gravidez, quais modificações acontecem no(a): A. Eritrócitos. B. Reticulócitos. C. Leucócitos. D.HB E. VG F. |
A. aumento B. Aumento. C. aumento (sem desvio à esquerda). D. Redução (anemia dilucional) E. Aumento F. Redução |
|
|
|
Na gravidez, quais modificações ocorrem na: A. FC e DC. B. RVP C. PAS e PAD D. PVC |
A. Aumento B. Redução. C. Reduzem (PAD reduz mais) - normalizam no 3º trimestre D. aumento |
|
|
|
Na gravidez, o que ocorre com: A. VR B. VC C. VM D. FR |
A. redução (compressão uterina). B. aumento C. aumento D. normal. |
|
|
|
Quais consequências da hiperventilação da gravidez. |
Aumento da PaO2 Redução da PaCo2 Alcalose respiratória com redução de bic. Desvio esquerda da curva da HB Aumento afinidade ao O2 Compensação com aumento BPG |
|
|
|
Quais as consequências do aumento da TFG |
Glicosúria e aminoacidúria. Aumento clearance de creatina. Reduçao Cr, Ur, Au Hipercalciúria. |
|
|
|
Quando coletar swab para gbs |
Na 35 - 37ª sem |
|
|
|
Quando realizar profilaxia para GBS |
Swab positivo FIlho anterior com gbs GBS na urocultura Febre no intraparto Amniorrexe maior de 18 horas. Prematuridade |
|
|
|
Como realizar profilaxia para GBS |
Penicilina cristalina 2,5 milhões 4/4 h até parto Ampicilina 2g IV ataque 1g 4/4 h até parto |
|
|
|
Quais vacinas podem ser realizadas na gravidez. |
Tétano, difteria, HBV, influenza, meningo e raiva |
|
|
|
Quais vacinas não podem ser realizada na gravidez. |
Sarampo, rubeola caxumba,polio, varicela, BCG, MMR, HPV. |
|
|
|
Quais são os teste bioquímicos disponíveis para rastreamento genético |
Teste duplo: PAPP-A e HCG (12-13 sem) Teste triplo: AFP + estriol + hcg testre quadruplo: AFP + estriol + hcg + inibina ( 15-18 sem) |
|
|
|
Quais parametros biofísicos disponíveis para rastreamento genético |
Transluscência nucal (> 2,5 mm ) Ducto venoso Osso nasal Entre 11-13 semans |
|
|
|
Quais exames disponíveis para dx de doenças genéticas na gravidez? Qual pode ser realizado mais precocemente. |
Biopsia de vilo corial (10-13 sem + precoce) Amniocentese (14-16) Cordocentese |
|
|
|
Quais são os tempos na manobra de Leopold |
1º tempo: fundo uterino 2º tempo: dorso fetal. 3º tempo: polo fetal. 4º tempo: penetração na pelve superior. |
|
|
|
Quais valores de referência da glicemia de Jejum. |
< 92 - realizar TOTG na 24-28 sem 92 - 125 -> DMG >126 mg/dl -> DMPE |
|
|
|
Quais valores de referência da TOTG. |
Jejum - > 92 mg/dl 1h: 180 mg/dl 2: 153 mg/dl |
|
|
|
Quando realizar ToTG |
Na 24-27 sem < 92 md/dl na GJ + fator de risco. |
|
|
|
TTO de infecção aguda por toxo na gestação |
Espiromicina 1 g 8/8h VO. No segundo trimeste - Sulfadiazina, pirimetamina e ácido fólico. |
|
|
|
TTO de ITU na gravidez. |
Nitrofurantoína 100 mg 6/6 h por 10 dias. Ampicilina 500 mg 6/6h por 7 a 10 dias. Cefalexina 500 mg 6/6 h por 7-10 dias. Amoxi 500 mg 8/8h por 6-10 dias. Realizar urocultura 1-2 semanas após tto e repetir mensalmente após o parto. |
|
|
|
Quando indicar ATB profilático para ITU. COmo fazer profilaxia. |
> 2 ITU Nitro 50-100 mg Amoxi - 250 - 500 mg Ac. nalidixico - 500 mg |
|
|
|
Como fazer a reposição de ferro na gravidez |
30-60 mg/dia - sendo que 150 mg de sulfato ferroso tem 5 mg de ferro elementar. |
|
|
|
Como fazer a reposição de ácido fólico na gravidez. |
0,4 mg / dia |
|
|
|
Cite medicamentos CI na gravidez. |
Azólicos VO. Antienxaquecosos |
|
|
|
Defina: A. Atitude / postura. B. Situação C. Posição D. Aprensetação E. Variedade de posição |
A. ovoide fetal e as deflexões. B. Longitudinal, transversa, oblíqua C. Dorso à esquerda ou a direita. D.Cefálica, transversa, córmica. E. ocipitopúbica etc |
|
|
|
Estabeleça uma relação entre a atitude, apresentação, a linha de orientação, ponto de referência e a sigla. |
Flexão - occipital - linha sagital - lambida (O) Deflexão 1 - Bregma - sagitometópica (B) Deflex 2 - frontal - metópica - glabela (N) Deflex 3 - Face - facial - mento (M) |
|
|
|
O que é A) Sinclitismo B) assinclitismo |
A) Sutura sagital equidistante do promontório e sínfise púbica. B) Sutura sagital desviada. B1) Posterior: Litzman B2) Anterior: Nagele - QUal parietal ocupa maior parte da pelve |
|
|
|
Quais os 4 tempos do mecanismo do parto. |
1. Insunuação e flexão 2. Descida e rotação interna. 3. Desprendimento e deflexão. 4. Restituição e liberação do ombro. |
|
|
|
Quais são os estreitos da pelve. |
Superior: promontório e superior pube. Médio: promontório e inferior pube. Inferior: coccix e inferior pube. |
|
|
|
Qual a relação entre os estreitos da pelve e o mecanismo do parto. |
ES: insunuação e flexão. EM: descida e rotação interna. EI: Desprendimento e deflexão |
|
|
|
Quais parametros utilizado para dx insinuação; |
4 tempo da manobra de Leopold. TV: Delee = 0 |
|
|
|
Quais as características do período premunitório (30-36ª sem) |
Contrações de Braxton-Hicks. Perda de tampão mucoso Descida do fundo uterino - urgência. Acomodação da apresentação no canal do parto. Amolecimento e esvaecimento do colo. |
|
|
|
Dx de TP |
3 contrações efetivas em 10 min ( > 80uM) Esvaecimento do colo Colo > 3cm |
|
|
|
Quando indicar episio |
Parto operatório ( com forceps) Períneo rígido Macrossomia Variedades occipitoposteriores Apresentação pélvica Sofrimento fetal agudo |
|
|
|
Quais as técnicas existente de episio. Quais musculos cada uma secciona.
|
Médio lateral direita: m bulbocavernoso, m. tranverso super do períneo, puborretal. Mediana: m. bulbocavernoso e pode seccionar o esfincter anal. |
|
|
|
O que são as manobras de Ritgen modificada e Kristeller. |
Ritgen: proteção perineal e desaceleração fetal. Kristeller: "socar a barriga da mãe" |
|
|
|
Quais as duas formas da placenta dequitar? |
Baudeloque-Schultz: inserção placentária no fundo uterino - sangramento após dequitação (75% casos) Baudeloque-Duncan: inserção placentária nas paredes laterais do útero - sangramento antes da dequitação. |
|
|
|
O que é a manobra de Jacob-Dublin? Por que é feita? |
TOrção da placenta após dequitação para retirar os restos das membranas ovulares. |
|
|
|
Quais as 4 fases do período de greenber. |
Miotamponagem, trombotamponagem, indiferença uterina, e contração uterina fixa. |
|
|
|
Quais as distorcias que podemser diagnósticas no partograma. |
Na fase ativa: fase ativa prolongada, parada segundaria da dilatação - problema cervical. No período pélvico: período pélvico prolongado e parada secundária da descida - problema na descida. |
|
|
|
Tratamento de HIV na gestação |
3TC + TDF 1X/DIA RAL 12/12H |
|
|
|
Profilaxia intra-parto em gestante HIV positivo. |
AZT no início do Tp até o clampeamento ( pelo menos 3 hotas antes do parto). |
|
|
|
Tratamento de sifilis na gestação |
Cancro= 2.400.000 UI < 1 ano = 4.800.000 UI Se desconhecido o tempo = 7.200.000 UI |
|
|
|
Quando uma paciente é considerada adequadamente tratada para sifilis? |
Sem interrupção do tratamento. Até 30 dias antes do parto Parceiro tratado corretamente Queda do VDRL Intervalo entre doses > 7 dias. |
|
|
|
Quais as consequências da infecção pelo HBV sobre a decisão da via de parto e sobre a amamentação. |
Não interfere na escolha de via de parto A mãe pode amamentar. |
|
|
|
Quais as consequências da infecção pelo HCV sobre a decisão da via de parto e sobre a amamentação. |
Não interfere na escolha de via de partoA mãe pode amamentar. |
|
|
|
Como tratar VB na gestante |
1º trim: Clindamicina 300 mg Vo 12/12 por dias ou creme. 2-3º tri: metronidazol 250 mg VO 3x dia por 7 dias ou gel 2x dia por 5 dias. |
|
|
|
TTo de candidíase na gestação |
Miconazol creme 2% à noite por 7 dias. Sistemicos são CI. |
|
|
|
TTO de tricomoníase na gestação |
Metronidazol 250 mg Vo 3x/dia por 7 dias. |
|
|
|
TTO de clamídea na gestação |
Azitro 1 g VO DU Amoxi 500 mg Vo 8/8 por 7 dias Retornar em 7 dias |
|
|
|
TTO de gonorreia na gestação |
Ceftriaxona 250 mg IM DU |
|
|
|
TTO herpes na gestação
|
Primoinfecção: Aciclovir 400mg 8/8 por 7-14 dias. Recorrente: aciclovir 400mg 8/8 800mg 2x dia por 5 dias Supressão: 400mg 8/8 h a partir da 36ª semana. |
|
|
|
TTo pielonefrite na gestação |
Ceftriaxona 1 g ev 12/12h Cefotaxima 1 g ev 12/12 h Cefuroxima 750 mg EV 8/8h Gentamicina 160 mg ev DU Alta se melhora clínica, afebril > 48 horas e manutenção Vo por 10-14 dias. |
|
|
|
Como é o esquema da vacina dTp(a) |
Nenhuma dose: 2 dT (intervalo 30 dias) + 1 dTpa 1 dose: 1 dT + 1 dTpa 2 dose: apenas dTpa dTpa: sempre tomar uma dose a cada gravidez na 27-36ª sem e até 20 dias antes da DPP |
|
|
|
Aumento da translucência nucal está associada a |
Aneuploidia e cardiopatia. |
|
|
|
A vacina da raiva pode ser indicada na gestação? como é o esquema vacinal |
Não há contraindicação na gestação e na amamentação.
Tomar no dia 0 e 3. Observar o animal por 10 dias após a infecção. Se ele ficar raivoso, tomar em 0, 3, 7, 10, 14, 28 dias. Não indicar interrupção da gestação. |
|
|
|
Quando indicar indução do parto |
TP prolongado, aborto e amniorrexe prematura. |
|
|
|
Quais as contraindicações de indução do parto |
Cesárea e histerotomia prévia. |
|
|
|
Descreva o uso do misoprostol. |
Via vaginal. 25 a 50, 200 mg A cada 9 horas |
|
|
|
Quais complicações do uso do misoprostol. |
Taquissistolia e hipertonia uterina e SFA. |
|
|
|
Quais drogas podem ser utilizadas para tocólise.
|
Beta-adrenérgicos: salbutamol, terbutalina. Inibidores da prostaglandina: indometacina. Sulfato de magnésio. BCC: nifedipina. Antagonista de ocitocina - atosiban. |
|
|
|
TTO de hipotonia/hipoatividade uterina |
Ocitocina, PG, e descolamento digital da membrana amniótica ou aminiotomia. |
|
|
|
TTO de hipertonia ou hiperatividade uterina |
Parar ocitocina Decubito lateral esquerdo Meperidina Tocolítico. |
|
|
|
Como é feita a classificação das lacerações do canal de parto. |
G1: pele e mucosa G2: pega muscular G3: lesão do esfincter anal G4: atinge mucosa retal. |
|
|
|
3 principais causas de hemorragia no pós parto |
Atonia uterina Laceração do Canal Restos placentário |
|
|
|
Indicações absolutas de cesárea. |
Cicatriz uterina corporal Herpes genital ativo. DCP Situação transversa PP total DPP com feto viavel ou no decorrer do TP Prolapso de cordão e de membro SFA |
|
|
|
Indicações relativas de cesárea |
Gemelaridade CST prévia Macrossomia em gestante diabética Colo desfavorável a indução em paciente com cesárea prévia Pré-eclampsia não controlada Doença hemolítica perinatal |
|
|
|
Quais as vantagens das incisões de pfannestiel e Joel Cohen |
Pfannestiel: mais estética e faz menos herniação. Joel Cohen: menor tempo de cirurgia e menor sangramento. |
|
|
|
Quando é realizada histerotomia segumento-corporal e corpotal? |
RN < 1500 e < 30 sem e abortamentos. |
|
|
|
Fatores de risco para prematuridade |
Prematuridade anterior RPMO Estresse Mioma e mal formaçoes uterinas Anemia Tabagismo Urina (ITU, DST e doença periodontal) Raça Negra Idade Materna ( <18 anos e > 35 anos) Desnutrição Alcoolismo Distensão Uterina (polidramnio e gemelar) hEmorragias (DPP e PP) |
|
|
|
Quais os exames de predição de prematuridade? QUando realizar? qual sua função? |
Fibronectina em fundo de saco e medida cervical (OCE até OCI < 25 mm) Em gestantes com fator de risco Elevador valor preditivo negativo |
|
|
|
Como realizar corticoterapia em RN prematuro |
Indicado na 24-34 semanas Betametasona 12 mg IM 1x/dia ou Dexametasona 6mg IM 2x/dia por dois dias |
|
|
|
Como realizar neuroproteção fetal |
Indicada na 24-34 semana na probablidade de parto iminente, amniorrexe prematura e indicação eletiva de parto prematuro. Sulfato magnésio no máximo 24 horas antes do parto. 4 g em bolus em 2 min e 1 g /d por 24 horas Suspender após o parto |
|
|
|
Conduta de TPP em gestante com IG <34 sem |
Corticoterapia, Tocolise 48 horas, ATB para GBS + Swab e conduta expectante. |
|
|
|
Conduta TPP em gestante com IG > 34 sem |
Não precisa postergar o parto. |
|
|
|
Prevenção de TPP |
Orientar sobre sintomas e TPP Tratar infecções e rastrear infecções Controle do polidramnio Circlagem se incompetência istmo cervical Não precisa indicar repouso domiciliar absoluto, abstinência sexual e tocólise profilática |
|
|
|
Quais tocolíticos utilizar no TPP. |
IG < 32 sem: indometacina IG > 32 e <34: BCC , se não tiver, usa beta adrenérgico. |
|
|
|
Fatores de risco de RPMo |
Iguais aos de prematuridade + Sangramento genital, trauma, gestação multipla, infecções vaginais (VB e gonococo) |
|
|
|
Quais exames podem ser utilizados para dx de RPMO |
Exame especular (padrão ouro) Avaliação do pH com teste de Nitrazina Pesquisa de elementos fetais ( cels orangilófilas) Azul do nilo Teste da cristalização do líquido amniótico Alfafetoproteína Amniocentese US (baixa sensibilidade) |
|
|
|
Conduta em RPMO com infecção |
Interrupção da gestação Parto vaginal ATB IV (ampicilina, penicilina, genta e clinda) |
|
|
|
Conduta em RPMO e < 24 e > 34 semanas sem infecção |
Interrupção da gestação |
|
|
|
Conduta em RPMO entre 24-34 sem de Infeção |
Repouso Curva térmica Hidratação abundante Curva térmica Hemograma 2x por semana, PCR e VHS Avaliar vitalidade fetal ATB: ampilicina, eritromicina/azitromicina e amoxi |
|
|
|
Diagnóstico de corioamnionite |
Febre > 37,8° + Leucocitose Taquicardia fetal ou materna Sensibilidade uterina Líquido amniótico com odor fétido |
|
|
|
TTO de corioamnionite
|
Ampilicina 2 g IV 6/6 h e Gentamicina 5 mg/kg/dia 8/8 h |
|
|
|
DX de fase ativa prolongada e tto |
< 1 cms Iniciar ocitocina |
|
|
|
DX e tto de parada 2ª da dilatação |
2 toques suscetivos, com intervalo de 2 horas Avaliar vitalidade fetal. Se DCP absoluta, CST |
|
|
|
DX de período pélvico prolongado |
Duração > 1 horas em multi e > 2 horas em primigesta. |
|
|
|
DX de parada secundária da descida |
Após dois toques com menos de 1 horas. DCP ou distorcia. |
|
|
|
Qual a ordem de eventos CTG frente a hipóxia fetal |
Perda das acelerações Perda da variabilidade Redução da FCF e DIP 2 Perda Movimentos fetais Perda respiração e tônus |
|
|
|
Quais as 4 formas de se avaliar sofrimento fetal agudo |
Movimentação fetal Microanálise do sangue Ausculta cardíaca Cardiotocografia |
|
|
|
Com qual frequência deve ser avaliado o BCF em um parto de baixo e alto risco? |
Baixo risco: 30/30 min - dilatação ; 15/15 min - expulsivo
Alto risco: 15/15 min - dilatação; 5/5 min - expulsivo |
|
|
|
Quais os três parametros registados pela CTG? |
BCF Contração uterina Movimento fetal |
|
|
|
Quais são os 4 parametros que devem ser observados na CTG? |
Linha de Base Variabilidade Acelerações Desacelerações |
|
|
|
Sobre a CTG, a linha de base deve estar entre os valores: |
110 - 160. |
|
|
|
Sobre a CTG, quais são os 4 padrões de variabilidade do BCF que podem ser observados e como diferencia-los. |
Saltatório: 25 bpm Ondulatório: 10-25 (normal) Comprimido: 5-10 bpm Silencioso: 0-5 bpm |
|
|
|
Como determinar acelerações na CTG |
Aumento de 15 bpm por 15 segundos Reativo se 2x/20 min |
|
|
|
Qual é o primeiro sinal de SFA que se perde na CTG? |
Desaparecimento de acelerações |
|
|
|
Quais são as características da DIP tipo 1 |
Desaceleração precoce ou cefálica Início e fim junto com a contração Acontece pela compressão cefálico Formato em V |
|
|
|
Quais são as características da DIP tipo 2 |
Desaceleração tardia Início durante contração e término após contração Associada a aumento ou diminuição da FCF Formato em U Significa SFA |
|
|
|
Quais são as características da DIP tipo 3 |
Desaceleração variável Sem relação com contrações Compressão funincular/cordão |
|
|
|
Como diferenciar DIP tipo 3 favorável de desfavorável? |
Favorável: aceleração antes ou depois da aceleração; variedade normal. Desfavorável: ausência de aceleração, formato em W, alteração da linha de base, duração e profundidade aumentadas, padrão comprimido ou liso. |
|
|
|
Medidas profiláticas de SFA durante parto. |
Evitar amniotomia rotineira, induções de parto rotineiras, e uso excessivo de ocitocina. |
|
|
|
DIP I ou DIP 3 favorável, conduta |
Não é SFA Assistencia normal ao parto. |
|
|
|
DIP 2 ou DIP 3 desfavorável, conduta. |
Oxigênio, decubito lateral esquerdo, suspender ocitocina, corrigir PA. Parto na via mais rápida |
|
|
|
Padrão sinusoide na CTG é sinonimo de: |
Anemia fetal - DHPN |
|
|
|
Cito 4 indicações de CTG |
Pós-Datismo Sangramento vaginal DHEG DM, LES, nefropatia, Cardiopatia Oligo/polidramnio |
|
|
|
Cite 3 consequências do Sofrimento fetal crônico (SFC) |
CIUR Oligodramnio Centralização |
|
|
|
Defina CIUR |
Peso inferior ao percentil 10 p/IG |
|
|
|
Diagnóstico de CIUR |
FU < percentil 10 ou < 3 cm da medida adequada para IG enre 18-30 sem
US: medida do DBP, CC, e CA (mais sensível) |
|
|
|
Como diferenciar os 3 tipos de CIUR |
Simétrico: totalmente hipodesenvolvido, insulto início gravidez, por aneuploidia, drogas, infecções, faz hiperplasia das células. Assimétrico: Redução do CA e CC e C fêmur normais, ocorre mais tardiamente, por insuficiência placentária, faz hipertrofia das células Mista: um pouco dos dois |
|
|
|
Qual exame mais sensível para detecção de SFC? |
Doppler |
|
|
|
Quais são as 3 artérias avaliadas pelo Doppler no SFC? Qual informação cada uma delas fornece? |
A. Uterina: risco de CIUR e DHEG (incisura bilateral, sistole/diastole > 2,6). A. Umbilical: circulação placentária - R diminui com aumento da IG A. Cerebral Média: circulação fetal - tem Alta R. |
|
|
|
O que é diastole zero e diastole reversa observadas no doppler no SFC |
Diástole zero: aumento da resistência da circulação placentária. Diástole reversa: aumento muito alto da resistência, alto risco de mortalidade fetal |
|
|
|
O que é a relação umbilica-cerebral.COmo interpreta-la |
Resistência A. Umbilical / Resistência na ACM U/F = 1 - sem SFC U/F > 1 - centralização (redução da R na ACM) U/F < 1 - descentralização |
|
|
|
Qual a importância e como é avaliada o Ducto venoso no doppler, no contexto de SFC. |
Reflete a pressão no AD Normal: onda A + Anormal: onda A - (risco iminente de morte fetal) |
|
|
|
O perfil biofísico fetal compreende a avaliação de quais paramêtros. |
ILA Movimentos respiratórios Movimentos fetais Tônus |
|
|
|
Diagnóstico de oligodramnio. |
Au: menor para IG US: ILA normal é entre 80 - 180 - soma menor que 5, maior bolsão menor que 2 cm |
|
|
|
4 causas de oligodramnio |
Insuficiência placentária RPMO Pós-maturidade Mal-formações fetais (renais) |
|
|
|
Diagnóstico de polidramnio |
ILA > 24 cm |
|
|
|
Causas de polidramnio |
Idiopatica DM mal formações fetais ( SNC e TGI) |
|
|
|
Conduta polidramnio |
Acompanhamento com ducto venoso IG < 32 Interromper: IG > 32 sem, diastole reversa, DV alterado |
|
|

Nome Condição para aplicar |
Forcipe de Simpson Qualquer variedade, exceto transversa |
|
|

Nome Condição para aplicar |
Forcipe de Piper Cabeça derradeira |
|
|

Nome Condição para aplicar |
Foricipe de Kielland Variedade transversa, correção de assinclitismo |
|
|
|
Como deve ser a pega do forcipe? |
Biparietomalementoniana |
|
|
|
Condições de praticabildiade do forcipe |
Feto insinuado Feto vivo ou feto Morto recente TIpo pélvico Dilatação total Amniorrexe Diagnóstico da variedade Reto e bexiga vazias Operador habilitado |
|
|
|
Indicações forcípe |
Profilática: pneumopata, cardiopata, neuropata. Alívio: cabeça no assoalho + episio Materna: discinesia, sofrimento materno, risco de CX, cicatriz uterina. Fetal: cabeça derradeira, prematuridade |
|
|
|
Complicações fetais do uso de forcipe |
Cefalo-hematoma Dano cerebral Paralisia braquial, facial, e ou hipoglosso |
|
|
|
Defina Puerpério imediato e tardio |
Imediato: 1 ao 10 dia Tardio: 11 - 45 dia |
|
|
|
Quando ocorre a apojadura? |
No terceiro dia. |
|
|
|
Alterações uterinas e no colo no puerpério |
Regride 1 cm por dia. Torna-se intra-pelvico em 2 semanas Colo: fechado em 1 semana - adquire aspecto em fenda. |
|
|
|
Alterações no lóquios no puerpério. |
Vermelho: até quarto dia Fusca Flava/serosa Esbranquiçado/Alba: acima do 10 dia Correspondem a camada superficial da decídua basal |
|
|
|
Manifestações clínicas do puerpério |
Dor - regride em 1 semana Lóquios Peso: reduz 5-6 uilos, atinge peso anterior em 6 meses. Disturbio humor |
|
|
|
O que é a Blue Syndrome |
Disturbio de humor, benigno e autolimitado, início no 3 dia e términio no 14, pode evoluir para depressão |
|
|
|
Alta hospitalar no puerpério. |
Entre 48-72 horas. COnsulta após 7 dia. Dieta: fácil digestão, diminuir consumo de álcool, evitar álcool e condimentos Ativdade sexual: após 30 dias Exercício físico: após 1 mes Evitar automedicação. |
|
|
|
Quais as 5 síndromes do puerpério patológico |
Hemorragia Infecção Distúrbio coagulação Alteração mamárias DEpressão |
H I D A DE |
|
|
Quadro clínico de mastite |
Dor mamária Endurecimento e vermelhidão Temperatura > 38,8 Flutuação tecido mamário Descarga papilar purulenta |
|
|
|
Conduta mastite puerperal |
Cefalexina Suspender aleitamento se descarga purulenta. |
|
|
|
Diagnóstico de infecção puerperal |
Febre > 48 horas no 2 - 10 dia de Puerperio |
|
|
|
Sobre endometrite: quais FR, etiologia, profilaxia, tto. |
FR: CST, anemia, RPMO Etiologia: polimicrobiana (se > 10 dias, Chlamydea) Profilaxia: ATB, manter BI, reduzir numero toques. TTO: clinda + genta IV , manter afebril até 72 horas. |
|
|
|
Diagnóstico e tto de abscesso puerperal |
Febre apesar do ATB + massa pélvica TTO: drenar + ATB |
|
|
|
Diagnóstico e tto de tromboflebite pélvica séptica |
Febre apesar do ATB + sem massa DX de exclusão TTO hepatina + ATB |
|
|
|
Quais são as 4 principais causa de hemorragia puerperal |
Tônus uterino (atonia = + frequente) Trauma - laceração canal Tecido - restos placentários Trombo - coagulopatia |
4 T's |
|
|
SObre atonia uterina, quais FR, QC, e TTO |
FR: sobredistensão uterina, TP prolongado, TP de evolução rápida, atônia uterina prévia, miomatose. QC: sangramento + útero atônico TTO: massagem, ocitocina IV, misoprostol, sutura B-lynch, ligadura da a. uterina, embolização, histerectomia |
|
|
|
Prevenção de atonia uterina |
10 UI ocitocina após expulsão fetal |
|
|
|
Puerpério imediato + sangramento + útero contraído. Quais DDX |
Laceração de trajeto: hemorragia precoce - revisar canal de parto. Retenção placentária: Útero aumentado - fazer USG - fazer manobra de credé e curagem Coagulopatia: exclusão |
|
|
|
Definição de pré-eclampsia. |
PA >= 140 x 90 ou Proteinuria >= 300 mg/dl ou >= 1+ fita IG >= 20 sem |
|
|
|
Definição de eclampsia. |
Pré-eclampsia + Convulsão |
|
|
|
O que é a síndrome de HELLP |
Forma grave da DHEG caracterizada por Hemolise, elevação das enzimas hepáticas, e plaquetopenia. |
|
|
|
Definição de hipertensão gestacional. |
PA >= 140 x 90 Sem proteinúria |
|
|
|
Sobre a fisiopatologia da pré-eclampsia, Qual a relação entre as ondas de invasão trofoblásticas e pré-eclampsia. |
A primeira e segunda acontecem na 6-12 semana e na 16-22 dem, respectivamente, aumentando o shunt placentário, aumento o fluxo sanguíneo e levando vasodilatação. A ausência da segunda onda leva a um aumento da resistência e redução do fluxo sanguíneo,levando a isquemia placentária e lesão endotelial. |
|
|
|
Qual relação entre lesão endotelial e pré-eclampsia. |
A lesão endotelial leva a um aumento dos radicais livres,redução da PGI e aumento do TXA2, levando a espasmo arteriolar e aumento da agregação placentária. |
|
|
|
Características da lesão renal na pré-eclampsia. |
Chamada de endoteliose capilar glomerular, resultado da vasoconstrição renal, caracterizada por aumento da Cr, oligúria, e proteinúria > 300. |
|
|
|
Características da lesão hepática na pré-eclampsia. |
Resultado de hemorragia e necrose periportal, caracterizada clinicamente aumento da TGO/TGp,dor em QSD e dor epigástrica. |
|
|
|
Repercussões maternas da pré-eclampsia. |
CIVD,IRA, DPP,convulsão, coma, AVEh, rotura hepática, HELLP, descolamento de retina. |
|
|
|
Repercussões fetais da pré-eclampsia. |
RCIU, oligodramnio e óbito. |
|
|
|
Tríade clínica da pré-eclampsia. |
Hipertensão, proteinúria e edema. |
|
|
|
Fatores de risco para pré-eclampsia |
Primiparidade, extremos de idade, negras, troca parceiro, HAS prévia, DM, pré-eclampsia prévia, gemelaridade, LES, SAF, DRC, HxF de pré-eclampsia. |
|
|
|
Definição de pré-eclampsia leve. |
PA entre >= 140 x 90 e < 160 x 110 Sem sinais de gravidade |
|
|
|
Definição de pré-eclampsia grave |
PA >= 160 x 110 Proteinúria >= 2g/24 ou 3 + fita EAP, oligúria, creatinina >= 1.3 mg/dl HELLP Imininência de eclampsia |
|
|
|
Sinais laboratorias de síndrome HELLP |
LDH > 600 Esquizócitos BT >= 1.2 AST >= 70 Plaquetas < 100.000 |
|
|
|
Sinais de iminência de eclampsia. |
Cefaleia, escotomas, hiperreflexia, epigastralgia. |
|
|
|
Quando iniciar tratamento anti-hipertensivo na pré-eclampsia? Qual a meta da PA? |
Se PA >= 160 x 110 Meta: PAS 140-155 e PAD 90-100. |
|
|
|
Quais medicamentos usar na crise hipertensiva da PE? E no tratamento de manutenção? |
Emergência: hidralazina IV, labetalol IV, nifedipina VO. Manutenção: Metildopa, hidralazina, anlodipino VO |
|
|
|
Anti-hipertensivos contra-indicados na gravidez. |
iECA, diuréticos, e propanolol. |
|
|
|
Quando e como prevenir eclampsia. |
PE grave, iminência de eclampsia e eclampsia. Sulfatação. |
|
|
|
Como realizar a sulfatação. |
Prichard: sem bomba infusora - Ataque: 4 g IV + 10 g IM; Manutenção: 5 g IM 4/4 h Luspan: ataque: 4 g IV e manutenção com 1-2 g/h IV |
|
|
|
Sinais clínicos de intoxicação por magnésio. Qual conduta. |
Reflexo patelar ausente FR <= 12 DU<= 25 (não é sinal de intoxicação, ajustar a dose) TTO: suspender MG + gluconato de cálcio. |
|
|
|
Quando interromper a gestação na pré-eclampsia. |
Leve: espectante até o termo. Grave: interromper - < 34 sem: parto (se mãe estiver bem, fazer corticoide).; > 34 sem: sempre parto. HELLP: sempre parto. |
|
|
|
Qual via de parto deve ser realizada na PE. |
Sempre após estabilização clínica. Preferencialmente vaginal. |
|
|
|
Fatores de risco para DMG |
> 25 anos, obesidade, ganho excessivo de peso, HXF de DM, baixa estatura, macrossomia, polidramnio, HAS, morte fetal/neonatal sem causa, antecedentes de DMG, SOP,Hx Mal formação. |
|
|
|
ADA 2012, quais os valores de corte da GJ no DMG.
|
>= 126 -> DM prévio 92-125 -> DMG < 92 -> realizar TOTG 75 g na 24-28 semanas. |
|
|
|
ADA 2012, quais os valores de corte da TOTG 75 g no DMG |
Jejum: >= 126 1 horas: >= 180 2 horas: >= 153 |
|
|
|
Conduta DMG na gestação. |
Atividade física e Dieta Insulina: refratárias e DM prévio Não pode usar anti-diabético |
|
|
|
Paciente com DMG, em uso de insulina apresenta-se com episódio de hipoglicemia no 2-3º trimestre deve levar a suspeita de: |
Suspeitar de insuficiência placentária |
|
|
|
Via de parto no DMG |
Feto bem e mãe bem -> indicação obstétrica Macrossomia e SF -> CST |
|
|
|
Complicações fetais do DMG |
Macrossomia, polidramnio, SF, distorcia de espaduas, e mal-formação. |
|
|
|
Mal formação mais específica do DMG |
Síndrome da regressão caudal. |
|
|
|
Complicações neonatais do DMG |
Hipoglicemia, policettemia, hiperbilirrubinemia, hipocalcemia. |
|
|
|
Quais manobras utilizada para correção da distocia de espaduas. |
Manobra de Mc Roberts Pressão supra-púbica Woods Jacquemier Não fazer Kristeller e tração cervical. |
|
|
|
Classifica a gestação gemelar de acordo com: A) Número de óvulos fertilizados B) número de placentas C) Número de Cavidades. |
A) Monozigótica e dizigótica. B) Monocorionica e dicorionica C) Monoamniótica e diamniótica. |
|
|
|
O que define corionicidade e a amniocidade. |
Dizigótica: dicoriônica e diamniótica. Monozigótica: - até 72 hrs: dicoriônica e diamniótica - 4-8 dias: monocoriônica e dimaniótica. - 8-12 dias: monocoriônica e monoamniótica. - > 12 dias; gemelaridade imperfeita. |
|
|
|
Fatores de risco para gemelaridade |
Técnica de fertilização: MZ e DZ HxF, raça, idade: Dz |
|
|
|
Diagnóstico de gemelaridade. |
Sexos diferentes: dizigótica 2 SG / 2 placentas: dicoriônica Massa placentária única> - monocoriônica - sinal do T - Dicorionica - sinal do lambda |
|
|
|
Complicações da gemelaridade |
Síndrome de transfusão feto-fetal Gêmeos conjugados gêmeos acardicos |
|
|
|
Quando optar por PV na gemelaridade |
F1 e F2 cefalicos F1 cefalico + F2 não cefalico F1 > F2 Feto inviáveis < 24 sem |
|
|
|
Quando optar por CST na gemelaridade |
Monoamniótica F1 não cefálico F1 cefálico, F2 não cef, F1 < F2 Triplo Complicações |
|
|
|
Defina abortamento. |
< 500g < 20-22 semanas |
|
|
|
Quadro clínico ameaça abortamento. Conduta. |
Colo fechado
Clínica discreta US: feto viável AU normal TTO: antiespasmódico, repouso, abstinência. |
|
|
|
Quadro clínico de abortamento completo. Conduta. |
Colo fehcado, regressão de sinais de gravidez, Utero < IG USG: útero vazio. TTO: seguimento ambulatorial |
|
|
|
Quadro clínico de abortamento retido. Conduta. |
Assintomático, colo fechado, útero reduzido. US: sem BCF TTO: esvaziamento |
|
|
|
Quadro clínico de abortamento inevitável. Conduta. |
Colo dilatado, clínica exuberante, útero = IG TTO: esvaziamento |
|
|
|
Quadro clínico de abortamento incompleto. Conduta.
|
Clínica e colo variável. Utero < IG US: com ecos amorfos. TTO: esvaziamento. |
|
|
|
Quadro clínico de abortamento infectado. Conduta |
Odor fétido, febre, dor, pús. TTO: ATB, penicilina cristalina ou gentamicina + clinda + esvaziamento. |
|
|
|
Quais as três formas deesvaziamento uterino por abortamento? Quais as indicações de cada método |
Aspiração manual intra-uterina (AMIU) - primeira opção, <= 12 semanas. Curetagem: dilatação com vela de haegar, > 12 semanas. Misoprostol: expulsão fetal, preparo do colo |
|
|
|
Fatores de risco para incompetência istmo cervical. |
Amputações altas do coo,curetagem uterina prévia, parto anteriores laborioso,exposição intrauterina ao DES, contrações uterinas anomalas. |
|
|
|
Diagnóstico de incompetência istmo cervical fora da gestação.
|
Histerossalpilgografia durante fase lutea (espessura do colo > 8 mm) Histeroscopia Medida da dilatação do colo após passagem de vela de Haegar |
|
|
|
Diagnóstico da incompetência istmo cervical na gestação.
|
USTV: encurtamento e dilatação do colo uterino, herniação do SG através do istmo incompetente. Exame pélvico: dilatação anômala com formação da bolsa das águas - parto iminente. |
|
|
|
Conduta incompetência istmo cervical fora da gravidez. |
Cirurgia de lash - sutura anterior do istmo |
|
|
|
Conduta incompetência istmo cervical durante gestação. |
Circlagem entre 12-16 semanas - Mac Donalds - Sherodkar-Aquino-Saller |
|
|
|
Contraindicação de cerclagem por IIC. |
Dilatação colo > 4 cm Mal-formação fetal incompatível com a vida, infecção cervical purulenta, atividade uterina, membrana protusa, IG < 24 semanas. |
|
|
|
3 causas de abortamento habitual |
Incompetência istmo cervical SAF Insuficiência do corpo lúteo |
|
|
|
4 causas de sangramento na primeira metade.
|
Abortamento Ectópica Doença trofoblástica gesticional Descolamento coriamniótico |
|
|
|
Fatores de risco para prenhez ectópica
|
Endometriose Cirurgias tubárias - aderências Tabagismo Outros: raça negra, DIU, progesterona Prévia tubária Idade / indução / inseminação Chlamydea / gonococo Anomalias tubárias |
|
|
|
O que é reação de Aria-Stella. |
Alteração endometrial da prenhez ectópica, caracterizada por hipertrofia das glândulas endometriais. Não é patognomonico. |
|
|
|
Quadro clínico da prenhez ectópica. |
Subaguda: ampolar, pouco sintomática, abortamento tubário. Istimica: dor aguda e intensa, grito de douglas, choque. Sinal de proust (dor a mobilização do colo e abaulamento do fundo de saco). Cullen Laffen Blumberg Colo fechado, atraso menstrual, sangramento escasso, massa anexial. |
|
|
|
Diagnóstico prenhez ectópica. |
Clínico USG: massa anexial sem SG intrauterino. B-HCG: > 1500 sem SG intrauterino ( negativo não exclui) |
|
|
|
Prenhez ectópica com tuba rota e prole completa ou massa anexial > 5 cm. Qual conduta. |
Salingectomia - instável: laparto - estável: VLP |
|
|
|
Prenhez ectópica com tuba integra e desejo futuro de gravidez. Conduta. |
Salpingostomia por VLP Se prole completa -> salpingectomia. |
|
|
|
Quando indicar tratamento medicamentoso para prenhez ectópica? Como é realizado? |
Massa < 3.5 cm B-HCG < 5.000 IG < 6 sem Ausência de BCF Metotrexato |
|
|
|
Diferencie mola hidatiforme completa de incompleta. |
Completa: não há embrião, cariótipo normal, 46 XX, androgênica, 20 % malignização. Incompleta: tecido fetal triploide, 69 XXY, 5% malignização |
|
|
|
Quais são os 3 tipos de neoplasia trofoblastica gestacional? |
Coriocarcinoma Mola invasora (mais comum) Tumor trofoblástico do sítio placentário |
|
|
|
Quadro clínico de doença trofoblástica gestacional
|
Gestação hipersintomática, hiperemese, hipertensão, hipertireoidismo, hiperestimulação ovarina.
Hemorragia intermitente, escuro, e indolor, AU > IG, cistos luteínicos, DHEG antes da 24 semana, eliminação de vesiculas hidatiformes BHCG: > 200.000 US: tempestade de neve. |
|
|
|
Tratamento de doença trofoblástica gestacional |
Esvaziamento uterino Histerectomia - prole definida, > 40 anos. Não há necessidade de abordagem anexial. |
|
|
|
Seguimento de paciente com doença trofoblástica gestacional. |
BHCG: semanal por 3 semanas, até negativas, e mensal por 6 meses. Usar ACHO DIU é CI |
|
|
|
Quando suspeitar de malignização em seguimento de paciente com doença trofoblástica gestacional. Conduta. |
Plato BHCG por 3 semanas Aumento por 2 semanas BHCG positivo após 6 meses. TTO: fazer QXT |
|
|
|
Gestante Rh negativo com coombs indireto negativo em primeira consulta. Qual conduta.
|
Repetir coombs a cada 4 semanas após a 24ª sem. Se negativo, fazer profilaxia entre 28-34 semanas, e profilaxia pós-parto, se RN com coombs direto negativo. |
|
|
|
Gestante RH negativo com coombs indireto <= 1/8. Conduta. |
Repetir coombs indireto mensal. |
|
|
|
Gestante RH negativo com coombs indireto > 1/8. Conduta. |
Avaliar condição fetal - doppler, amniocentese, cordocentese. |
|
|
|
Quando indicar profilaxia anti-RHD e como realizar. |
Coombs indireto e direto negativo. Hemorragia durante gestação, abortamento, procedimento invansivo, DTG, ectópica. Ig Anti-RHD IM c 300 ug gamaglobulina humana. |
|
|
|
Como avaliar eficácia da profilaxia a DHRN |
Coombs + após Rhogan - deve-se negativar em 3 meses. |
|
|
|
O que deve ser pesquisado no US em um RN filho de mãe rh negativa com coombs >=1/8. |
Placentomegalia, polidramnio, anasarca, ascite, derrame pericárdico ou pleura. Não dispensa métodos invasivos |
|
|
|
Qual a importância do doppler na DHPN. Quando indicar. |
Estima grau de anemia > 20 semanas e Coombs > 1/8 |
|
|
|
Qual a intepretação da curva de Mari
|
Avalia necessidade de transfusão na DHPN Zona A: V max > 0.8 -> transfusão Zona B: V max 0.8 - 0 -> repetir em 5-10 dias. Zona C: V max 0 e -0,5 -> repetir em 5-10 dias. Zona D: V max <= -0,5 -> repetir em 2-3 semanas. |
|
|
|
Como é feito a avaliação da DHPN pela amniocentese. |
Dosagem bilirrubina no amnio. Espectofotometria - gráfico de Lilley ZOna 1- ausência - repetir em 3 sem Zona 2 - média - repetir em1-2 sem Zona 3 - hidropsia - TIU ou parto |
|
|
|
Sobre a cordocentese. A partir de que IG pode ser realizada. Qual complicação mais temida. O que ela avaliar. |
A partir da 18 sem Risco de abortament 1-2% Permite avaliação do fator Rh, HB e Ht e permite transfusão |
|
|
|
Conduta em RN com DHPN com < 34 sem ou anemia grave. |
TIU (cordocentese) - transfusãose HT < 30 HB < 10 e fetos hidrópicos |
|
|
|
Conduta em RN com DHPN com > 34 sem. |
Realizar CST RN -> fototerapia, exossanguíneo reação, se cordão com Hb < 12 e Bt > 4-5. |
|
|
|
4 principais causas de sangramento da segunda metade
|
Placenta prévia Descolamento prematuro da placenta Rotura uterina Vasa Prévia |
|
|
|
Definição de DPP |
Separação da placenta normalmente inserida no segmento corpo uterino em gestação com IG > 20 semanas e antes da expulsão fetal. |
|
|
|
Classificação de DPP |
0 - diagnóstico retrospectivo 1 - assintomática, diagnóstico no exame da placenta. 2 - feto vivo - hipertonia + sofrimento fetal 3 - óbito fetal - 3A - sem coagulopatia 3B - com coagulopatia |
|
|
|
Quadro clínico de DPP |
Sangramento escuro (80%) Hipertonia uterina - útero consistência lenhosa Utero fe Couvelaire Discrasias sanguíneas Sofrimento Fetal Agudo USG: hematoma retroplacentário |
|
|
|
Fatores de risco de DPP |
HAS, trauma, cordão curto, gemelaridade, polidrâmnio, cocaína, tabagismo,alcoolismo, trombofilias, > 35 anos. |
|
|
|
DPP com Feto vivo. Qual conduta. |
Parto mais rápido, se TP expulsivo, parto vaginal, se não expulsivo, CST. Amniotomia Ocitocina Reposição volêmica |
|
|
|
DPP com Feto morto. Qual conduta. |
Parto vaginal - em até 4 horas Se > 4-8 horas, CST |
|
|
|
Definição de PP |
É a implantação de parte da placenta no segmento inferior do útero após a 28ª semana. |
|
|
|
Diferencie os três tipos de PP |
Marginal: tangencia orifício interno Parcial: oclui parcialmente orifício interno Completa: oclui totalmente o orifício interno |
|
|
|
Etiologia da PP |
Má-vascularização: idade avançada, paridade aumentada, hx de abortamento, endrometrite, operações ginecológicas, cesáreas prévias. Placenta grande: gemelaridade, DHPN, tabagismo |
|
|
|
QC PP |
Sangramento: insidioso,vivo, repetitivo. Indolor: não há hipertonia SF: consequente à hemorragia |
|
|
|
Diagnóstico de PP |
Não é clínico (ao contrário do DPP) US: localização inferior da placenta. Toque é contra-indicador |
|
|
|
Conduta PP total |
CST - independente se feto vivo ou morto |
|
|
|
Conduta PP parcial |
CST PV - multipara, sangramento pequeno, parto a termo, ausência de obstrução. |
|
|
|
Conduta de PP marginal |
CST PV: primipara ou multipara, sangramento pequeno, parto próximo do fim, mãe estável. |
|
|
|
Complicações da PP |
Parto prematuro, RPMO, apresentações anomalas, discinesias, SFA, infeccção puerperal, distorcias, atonia uterina e acretismo placentario |
|
|
|
Quais são os três tipos de acretismo placentário. Qual a conduta. |
Acreta - inserção na camada esponjosa -> extração manual ou histeroscospia Increta -> inserção no miometrio Percreta -> inserção na serosa Ambas é histerectomia total abdominal. |
|
|
|
Fatores de risco para rotura uterina |
Cirurgia miometrial: CST, miomectomia, metroplastia, ressecção de corno uterino Trauma uterino: perfuração pós-curetatem, FAB Mal-formações uterinas |
|
|
|
QC rotura uterina |
Sangramento vivo, súbito, vaginal ou urinário Choque Dor - hipertonia - seguidas de parada abrupta da contratilidade e da dor. SFA |
|
|
|
Diferencie os tipos de rotura uterina de acordo com o mecanismo de trauma. |
Incompleta: deiscência de cicatriz Completa: Traumática (uso de ocitocito, acidente automobilistico) ou espontânea |
|
|
|
O que são os sinais de Banld e Frammel |
SInais de iminência de rotura uterina Bandl: distensão do segmento inferior, que forma uma depressão em faixa infraumbilical e confere ao útero aspecto semelhante a uma ampulheta. Frammel: estiramento dos ligamentos redondos, desviando o útero anteriormente. |
|
|
|
O que são os sinais de Clark e Reasens |
Sinais de rotura uterina consumada - interrupção das metrossistoles e SF grave Clark: enfisema subcutâneo Sinalde Reasens: subida da apresentação |
|
|
|
Conduta da rotura uterina. |
Sempre cirúrgico Nulipara -> rafia Multipara -> histerectomia total ou subtotal |
|
|
|
Quadro clínico de rotura de vasa prévia |
Sangramento da segunda metade Sangramento após amniotomia Sem hipertonia Com sofrimento fetal DX pós-parto ou US |
|
|
|
Quadro Clínico de rotura de seio marginal. |
Semelhante a placenta prévia, porém com placenta normo-inserida.
|
|
|
|
O teste duplo, utilizado entre a 11-14 semana, compreende a dosagem do bhcg e papp-a. A partir desse teste, como diferenciar down de Patau/Edwards. |
Down: bhcg elevado. Papp-a baixo. Edwards/patau: bhcg e papp-a altos. |
|
|
|
Estabeleça uma relação entre ganho de peso na gestação e IMC. |
< 18.5: ganho de 12,5 a 18 quilos. 18,5 - 24,9: 11,5 a 16 quilos 25 - 30: 7 a 11,5 > 30: 5 a 9 quilos. |
|
|
|
Manobras que podem ser usadas na correção de distocia de espáduas. |
Manobra de McRoberts Manobra de Zananelli |
|
|
|
Quando interromper a gestação de pacientes com: A) DM1: B) DM2: C) DMG: D) HIV: |
A) DM1: 38 sem B) DM2: 39 sem C) DMG: 40 sem D) HIV: 39 sem |
|

