![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
19 Cards in this Set
- Front
- Back
|
mensurations de l'oesophage et position par rapport aux vertèbres |
- 2.5 cm de large et 20 cm de long - commence à C6 par le muscle cricopharyngien (sphincter supérieur = protège les voies aériennes de régurgitations gastro-oesophagiennes) et termine à T11 |
|
|
Quels sont les deux sphincters de l'oesophage ? |
1. sphincter supérieur = muscle cricopharyngien = protège les voies aériennes des régurgitations gastro-oesophagiennes 2. sphincter inférieur = hiatus diaphragmatique oesophagien (T10) = protège l'oesophage des régurgitations du contenu gastrique |
|
|
Qu'est-ce que le triangle de Killian ? |
zone de faiblesse entre les fibres musculaires obliques du pharynx et les fibres musculaires transversales du sphincter supérieur |
|
|
vascularisation des segments supérieur, moyens et inférieurs de l'oesophage est-ce qu'une pathologie ischémique de l'oesophage est possible ? |
1. segment sup : - artères dérivés des a. thyroïdiennes - veines qui se drainent dans les v. thyroïdiennes 2. segment moy : - artères dérivées des a. bronchiques - veines qui se drainent dans la v. azygos 3. segment inf : - artères dérivées des a. gastriques - veines qui se drainent dans les v. gastriques = circulation portale = lors d'hypertension portale de la cirrhose, dilatations veineuses du bas de l'oesophage = varices oesophagiennes les artères forment un réseau d'irrigation qui met l'oesophage à l'abri des pathologies ischémiques |
|
|
innervation intrinsèque et extrinsèque de l'oesophage |
1. innervation intrinsèque système nerveux entérique : a) plexus sous-muqueux de Meissner (dans la sous muqueuse) = régulation de la sécrétion b) plexus myentérique d'Auerbach (entre les couches musculaires) = contraction musculaire 2. innervation extrinsèque SYM et PSYM |
|
|
6 caractéristiques de la langue |
1. organe avec la plus grande densité de muscles striés squelettiques 2. fibres musculaires orientées dans toutes les directions 3. épithélium légèrement kératinisé 4. papilles permettent de goûter les aliments 5. fibres nerveuses 5. dans les papilles, récepteurs de goût (5 saveurs primaires) |
|
|
2 types de glandes salivaires et composition de la salive |
1. glandes séreuses : eau et protéines 2. glandes muqueuses : lipides salive = fluide aqueux qui contient du mucus, des ions organiques et des enzymes (amylase, lysozyme et enzymes antibactériennes) |
|
|
Type d'épithélium de l'oesophage et raison |
épithélium pavimenteux stratifié car pas de fonction autre que le transport et zone de frottement |
|
|
organisation histologique du tractus digestif |
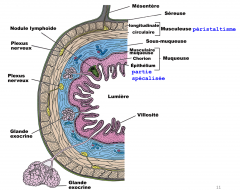
1. épithélium (repose sur membrane basale) 2. chorion - tissu conjonctif - capillaires, nerfs, lymphatiques - cell immunitaires 3. musculaire muqueuse 4. sous-muqueuse - tissu conjonctif lâche - vaisseaux sanguins, glandes 5. couche musculaire circulaire 6. couche musculaire longitudinale 5. séreuse |
|
|
4 caractéristiques de la musculature de l'oesophage |
1. muscles volontaires dans le tier sup 2. muscles circulaires et longitudinaux se contractent en alternance lorsqu'on mange (musculeuse) 3. lorsqu'on ne mange pas, la musculaire muqueuse (entre le chorion et la sous-muqueuse) permet de faire descendre la salive 4. glandes exocrines muqueuses dans la sous-muqueuses permettent protection et lubrification |
|
|
2 formes de lubrification de l'oesophage |
1. glandes sous-muqueuses qui sécrètent mucus et bicarbonate 2. glandes salivaires (parotides, sous-maxillaires et sublinguales) |
|
|
3 nerfs responsables de la déglutition et leurs fonctions |
9e : glossopharyngé 1. nerf surtout sensoriel : gustation tiers post de la langue 2. nerf moteur pour le muscle stylopharyngien 10e : vague 1. nerf sensoriel pour le pharynx, larynx et organes du tube digestif (gustation) 2. nerf moteur pour le voile du palais, le pharynx et la phonation 12e : hypoglosse 1. nerf moteur pour la langue toute atteinte d'un de ces nerfs ou du muscle qu'il innerve = physiologie de la déglutition perturbée = dysphagie haute dite de tranfert |
|
|
étapes de la déglutition |
phase volontaire 1. inspiration préalable 2. bolus poussé par la langue de façon volontaire en suivant le réflexe sensoriel phase pharyngée 1. réflexe assuré par nerfs crâniens 9-10-12 - palais mou ferme le nasopharynx - épiglotte ferme le larynx - cordes vocales se referment 2. relaxation du sphincter oesophagien sup 3. propagation irréversible de l'onde péristaltique 4. relaxation du sphincter oesophagiem inf |
|
|
étapes du péristaltisme |
péristaltisme est involontaire et fait appel au plexus d'Auerbach du SNE 1. bolus alimentaire intraluminal est perçu et active les fibres afférentes sensitives 2. l'information est transmise aux fibres efférentes qui assurent, - via l'ACH et des neurokinines, la contraction des muscles circulaires en amont du bolus - relaxation des muscles circulaires en aval du bolus via peptide vasoactif intestinal (VIP) et NO |
|
|
3 types d'onde de péristaltisme dans l'oesophage |
1. onde primaire - initiée en réponse à la déglutition du bolus alimentaire - migre à 3-4 cm/s et pousse le bolus devant elle - permet de s'alimenter en position couchée (si elle disparait, la gravité devient le seul facteur permettant la descente 2. onde secondaire - n'est pas induite par la déglutition - peut débuter à toute étape de l'oesophage et migrer vers le bas (péristaltisme spontané) - sert habituellement lors d'épisodes de reflux 3. contractions tertiaires - contractions irrégulières, non propulsives et anormales - indépendantes de la déglutition et n'ont pas de fonction motrice - états pathologiques, parfois personnes normales en autant que l'on ne retrouve pas uniquement ces contractions |
|
|
3 caractéristiques du sphincter oesophagien sup |
1. muscle cricopharyngé 2. nerfs crâniens 9-10-12 = coordination 3. hypertension ou absence de relaxation = dysphagie haute de transfert = formation possible d'un diverticule de Zenker = |
|
|
3 caractéristiques du sphincter oesophagien inf |
1. hypotension ou insuffisance du sphincter = reflux gastro-oesophagien = possiblement oesophagite secondaire 2. hypertension ou insuffisance de relaxation = dysphagie basse de transport 3. relaxations transitoires inappropriées (non déclenchées par la déglutition) = éructations + reflux gastro-oesophagien |
|
|
fonction sensitive de l'oesophage |
détecter la présence intraluminale du bolus alimentaire ou du reflux gastrique et induire la contraction péristaltique qui propulsera le contenu vers le bas - en situation normale, peu sensible - en situation anormale, des sensations douloureuses peuvent être perçues (contractions spastiques de forte amplitude ou blocage alimentaire) |
|
|
3 symptômes oesophagiens |
1. pyrosis brûlement 2. odynophagie - douleur à l'ingestion/déglutition - suggère ulcération 3. dysphagie difficulté à avaler, dépend de la texture a) dysphagie haute (de transfert) - associée à toux et pneumonie - déviation épiglotte (9e) ou langue (10e) - investigation : gorgée barytée b) dysphagie basse (de transport) - changement de diète par inconfort (liquide vs. solide) - investigation : gorgée barytée, endoscopie, motilité |

