![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
115 Cards in this Set
- Front
- Back
- 3rd side (hint)
|
Vad karakteriserar insomni? |
Besvär med sömnens kvalitet eller kvantitet orsakat av antingen: - Svårigheter att somna in - Svårigheter att upprätthålla sömn - Besvär med att man vaknar mycket tidigt på morgonen. Även: • Ska orsaka besvär dagtid (trötthet, nedsatt funktionsförmåga e.t.c.) • Besvären ska ha förekommit minst 3 månader. • Insomnisymtomen ska inte bättre förklaras av något läkemedel eller drog eller någon medicinsk eller psykiatrisk sjukdom. |
Enligt DSM V
|
|
|
Bakomliggande orsaker till insomni? |
Alkohol Koffein Nikotin |
|
|
|
Nämn några sömnhygieniska åtgärder! |
• Regelbunden dygnsrytm, håll tiderna! • Undvik sömnstörare: koffein, nikotin och alkohol. • Varva ner innan sänggång. • Regelbunden fysisk aktivitet, dock inte för sent på kvällen. • När man inte kan sova, stig upp och gör något annat! • Tyst, svalt och skön säng! |
|
|
|
När ska man sätta in farmakologisk behandling mot insomni? |
Efter man har testat KBT. |
|
|
|
Vad är viktigt i anamnes rörande en misstänkt sömnstörning? (Differentialdiagnostiskt) |
• typ av sömnstörning (insomningsproblem, avbruten sömn, tidigt morgonuppvaknande eller kombinationer av dessa) • sömnstörningens inverkan på dagfunktion • frekvens • varaktighet • sömnhygieniska förhållanden • Somatiska/psykiska sjukdomar • Alkohol, nikotin, läkemedel och droger |
|
|
|
Vilka tre komponenter består KBT vid insomni av? |
1. edukativ komponent - basal sömnlära, sömnhygien 2. beteendekomponent - stimuluskontroll och sömnrestriktion 3. kognitiv komponent - kognitiv omstrukturering. |
|
|
|
Vad är stimuluskontroll? |
1. Lägg dig för att sova endast när du är sömnig. 2 Använd sängen enbart till sömn. 3. Om du inte har somnat inom cirka 20 minuter, stig upp och gå in i ett annat rum, och gå sedan och lägg dig igen först när du känner dig sömnig. 4 Om du fortfarande inte kan somna, stig upp igen och upprepa detta så ofta det behövs under natten. 5 Stig upp samma tid varje morgon, oavsett hur mycket sömn du fått. 6 Sov inte under dagen. |
|
|
|
Nämn några icke-beroendeframkallande sömnmedel? |
Circadin(melatonin) Mirtazapin Propavan Theralen Atarax/Lergigan (antihistamin) |
|
|
|
För- och nackdelar med antihistaminer (t.ex. Atarax)? |
Antihistaminer saknar beroendeproblematik, men ger mer trötthet dagen efter. Det finns också en viss risk för antikolinerga biverkningar. |
|
|
|
För- och nackdelar med benzodiazepinliknande preparat? |
Liten hangover-effekt och låg grad av biverkningar, men är kraftigt beroendeframkallande. Bra vid akut situationsbetingad insomni. |
|
|
|
Vilka personlighetsstörningar hittar man inom Kluster A? |
Schizoid Paranoid Schizotyp |
Kännetecknas av udda, excentriska drag och kontaktsvårigheter. |
|
|
Vilka personlighetsstörningar hittar man inom Kluster B? |
Antisocial Borderline Histrionisk Narcissistisk |
Kännetecknas av färgstarka, dramatiska och impulsiva drag |
|
|
Vilka personlighetsstörningar hittar man inom Kluster C? |
Ängslig Osjälvständig Tvångsmässig |
Kännetecknas av introverta, ängsliga, depressiva drag |
|
|
Riskfaktorer för personlighetssörning? |
Familjehistoria med PS eller psykisk sjukdom Verbala, fysiska eller psykiska övergrepp Neglect, instabil eller kaotisk familjemiljö Genetisk eller biologisk sårbarhet |
|
|
|
Kan man läkemedelsbehandla personlighetsstörning? |
Nej, generellt sett inte. Man kan läkemedelsbehandla visa symptom, såsom depression och humörsvängningar med SSRI respektive litium. |
|
|
|
Risknivåer för alkohol per vecka? |
Man 14 standardglas per vecka Kvinna 9 standardglas per vecka |
|
|
|
Vilka är de två bästa laboratorieproverna för alkoholmissbruk? |
CDT och B-PEth |
|
|
|
Varför ges Tiamin/Neurobion? |
Minska risken för Wernicke-Korsakoffs. |
|
|
|
Vad ska man tänka på innan Tiamin/neruobioninjektion? |
• Ges alltid innan patienten får något att äta eller dricka Även innan glukosdropp |
|
|
|
Abstinensbehandling och kramprofylax? |
Benzo! Antiepileptika minskar ej risken för kramp om bz redan är insatt. Neuroleptika ökar risken! |
|
|
|
Återfallsbehandling, Akamprosat. Verkningsmekanism? Målgrupp? |
NMDA-antagonist. För den som tänker sig helnykterhet. |
|
|
|
Återfallsbehandling, Naltrexon. Verkningsmekanism? Målgrupp? |
Opioidantagonist. Kontrollerat drickande, ärftlighet. |
|
|
|
Återfallsbehandling, Selincro (Nalmefene). Verkningsmekanism? Målgrupp? |
Opioidantagonist. Kontrollerat drickande. |
|
|
|
Återfallsbehandling, Disulfiram (antabus). Verkningsmekanism? Målgrupp? |
Hämmar nedbrytning av acetaldehyd. Motiverad patient. |
|
|
|
Riskfaktorer för BZD-beroende? |
• Patienter med annat beroende eller missbruk • Patienter med ärftlig belastning för beroende • Patienter med personlighetsstörningar av framförallt emotionellt instabil eller antisocial typ. • Patienter som behandlas för depression eller ångestsyndrom utan adekvat antidepressiv behandling med läkemedel och/eller psykologiska insatser |
|
|
|
Nämn de olika ångestsyndromen! |
Paniksyndrom Agorafobi Generaliserat ångestsyndrom PTSD Paniksyndrom Social fobi Sepcifik fobi Tvångssyndrom |
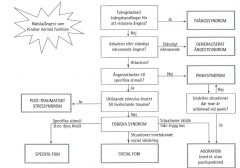
|
|
|
Hur många män respektive kvinnor kommer i livet drabbas av ett ångestsyndrom? |
Var tredje kvinna och var femte man. |
|
|
|
Lämpliga ångestdämpande under insättning av t.ex. SSRI? |
Antihistaminer, benzo, B-block |
|
|
|
Viktigt att göra vid insättning av depressionsbehandling? |
Informera om biverkningar och förväntat förlopp. Ta ställning til anxiolytika och hypnotika. Suicidrisk. Skatta med MADRS för utgångsvärde |
|
|
|
Hur ska man följa upp en patient som satts in på depressionsbehandling med SSRI? |
Initialt telefonkontakt/återbesök efter 1 vecka och återbesök efter 2-3 veckor. Tänk på biverkningar och suicidrisk. Nytt återbesök v. 5-6. Ta ställning till dosökning. Effekt? Om ingen effekt efter 12 veckor, höj till maxdos eller byt till annat SSRI eller SNRI. |
|
|
|
När ska man remittera till specialistpsykiatrin vid depressionsbehandling? |
Om suicidal, psykotisk, funktionsförlust, terapiresistens trots byte-> remiss till specialistpsykiatrin. |
|
|
|
Hur länge ska man behandla med SSRI efter syntomfrihet vid depression? |
Minst 6 månader. |
|
|
|
Övergående biverkningar vid SSRI/SNRI? |
GI-biverkningar, huvudvärk |
|
|
|
Kvarstående biverkningar SSRI/SNRI? |
Svettningar, tremor, sexuella störningar, hyponatremi, miktionsstörning BT-stegring och QT-förlängning enbart för SNRI |
|
|
|
När ska långtidsbehandling vid depression övervägas? |
Sent insjuknande efter 60 år Tidigt insjuknande före 20 år Täta recidiv Snabba insjuknanden Allvarliga episoder |
|
|
|
Utsättningssymtom vid SSRI? |
Yrsel, huvudvärk, krypningar, "elektriska stötar", allmän sjukdomskänsla. Är övergående! |
|
|
|
Symtomkriterier för en depressiv episod? |
En av: Sänkt sinnestämning Minskat intresse och minskad glädje Plus: Irritabilitet Koncentrationssvårigheter Energibrist Värdelöshetskänslor/Skuldkänslor Sömnstörning Förändrat rörelsemönster/mimik Aptitförändring/viktförändring Dödstankar, självmordstankar/planer/försök Minst fem ihållande symtom under minst två veckor varav ett av de översta. |
|
|
|
Vad är skillnaden på en depressiv episod och egentlig depression? |
Depressiv episod kan vara del i andra sjukdomar såsom bipolaritet. En person med egentlig depression ska inte ha haft en tidigare hypoman eller manisk episod. |
|
|
|
Vad är dystymi? |
Nedstämd större delen av antalet dagar under minst två år. Minst två av följande; ändrad aptit sömnstörning energibrist självnedvärdering koncentrationssvårigheter hopplöshetskänslor Under två-årsperioden ej varit besvärsfri längre än två månader. |
|
|
|
Symtomkriterier för en manisk episod? |
• Ihållande, abnormt förhöjd eller irritabel sinnesstämning + minst tre (fyra om irritabelt) av följande: • Förhöjd självkänsla • Minskat sömnbehov • Ökad pratighet • Tankerusning • Lättdistraherad • Ökad målinriktad aktivitet • Att hänge sig åt lustbetonade aktiviteter med sannolikt obehagligakonsekvenser Symtomen skall finnas under en vecka, eller kortare om de är så allvarliga att de föranleder sjukhusvård • Symtomen ger funktionsförlust |
|
|
|
Symtomkriterier för en hypoman episod? |
Samma som vid mani. Störningen är inte så allvarlig att den orsakar påtaglig funktionsnedsättning eller motiverar sjukhusvård. |
|
|
|
Vad är en blandepisod? |
Kriterierna för både manisk episod och egentlig depressionsepisod är uppfyllda, med undantag för varaktigheten. |
|
|
|
Vad är skillnaden mellan bipolärt syndrom typ 1 och 2? |
Typ 1 innefattar maniska episoder, medan typ 2 enbart innefattar hypomani. |
|
|
|
Kriterier för bipolärt syndrom typ 1? |
Minst en manisk episod. Både tidigare hypomana, bland- och depressiva episoder kan ha förekommit, men är inget krav enligt DSM V. Men krav enligt ICD-10. |
|
|
|
Kriterier för bipolärt syndrom typ 2? |
För diagnosen bipolär sjukdom typ II kräver både DSM-5 och ICD-10 att en person drabbats av en hypomani och utöver det en depression. |
En hypomani delar många karakteristika med mani men påverkar inte personens funktionsgrad i samma omfattning och brukar inte leda till sjukhusvård. 5-15 % som drabbas av en hypomani utvecklar senare mani. |
|
|
Hur läkemedelsbehandlar man bipolära syndrom profylaktiskt? |
Litium är förstahandsalternativ. Annars lamotrigin, valproat, olanzapin eller karbamazepin. EJ SSRI!! |
|
|
|
Vad är livstidsrisken att insjukna i schizofreni? |
0,5-1 %. |
|
|
|
Vilka är de positiva symtomen vid schizofreni? |
Hallucinationer Tankestörningar Vanföreställningar |
|
|
|
Vilka är de negativa symtomen vid schizofreni? |
Självförsjunkenhet Känslomässiga störningar |
|
|
|
Vad krävs för diagnosen schizofreni? |
För att diagnosen schizofreni skall kunna sättas måste det finnas både psykotiska symtom med störd verklighetsuppfattning samt en social eller yrkesmässig funktionsförlust. Sjukdomstecken skall vara observerbara under minst 1 månad och funktionsförlusten pågå under minst 6 månader innan diagnosen kan övervägas. |
|
|
|
Hur underhållsbehandlas schizofreni? |
Neuroleptika, atypiska eller typiska. Finns i depotform, tabletter. Skyddar mot återfall i akuta symtom. Men 80 % insjuknar inom 5 år ändå. |
|
|
|
Biverkningar vid antipsykotisk behandling? |
-Extrapyramidala biverkningar (EPS): -Parkinsonism -Akatisi -Dystoni (akut el tardiv) -Dyskinesi Malignt neuroleptikasyndrom Kardiella: QT-förlängning Metabola: viktuppgång, diabetes, prolaktinstegring Antikolinerga (Muntorrhet, förstoppning) |
|
|
|
Vad är akut dystoni? |
En plötsligt uppkommande spänning i ansikte, nacke, ögon eller bål. Den akuta dystonin uppträder vanligtvis inom några dagar efter påbörjad medicinering. |
|
|
|
Hur behandlas akut dystoni? |
Akineton - antikolinergikum |
|
|
|
Hur ser man på läkemedelsbehandling vid akut psykos? |
Det är viktigt både ur diagnostisk och behandlingsmässig synpunkt att vara restriktiv med psykofarmaka under de första en till två veckorna. Ångest och sömnstörningar kan behandlas med benzo. |
|
|
|
Vad ska man tänka på vid akut psykos och psykofarmaka? |
Eftersträva monoterapi. Låga doser initialt. |
|
|
|
Underhållsbehandling efter akut psykos? |
Förhindrar återfall. Lägre doser än akutbehandling. Monoterapi. 3-6 månader efter symtomfrihet hos förstagångsinsjuknade kan man överväga nedtrappning. |
|
|
|
Om en akut psykos är läkemedelsrefraktär, vad kan man testa då? |
ECT (elektrokonvulsiv behandling) |
|
|
|
Nämn några orsaker till akut psykos |
Schizofreni Bipolär sjukdom Substansutlöst psykos Psykos av somatisk sjukdom (organisk psykos) Kortvariga psykoser (Cykloid psykos) |
|
|
|
Nämn några somatiska sjukdomar som kan ge psykos? |
Autoimmuna sjukdomar : SLE, vaskuliter, MS CNS infektioner: Herpes, HIV, borrelia, syfilis Hjärntumör CVL, hjärnskador EP Endokrina/metabola sjukdomar |
|
|
|
Hur räknar man ut man ut BMI? |
Vikt/längden^2 |
|
|
|
Vad är typiskt för Anorexia Nervosa? |
BMI < 17,5 Viktfobi Störd kroppsuppfattning Amenorré |
|
|
|
Vad är typiskt för Bulimia nervosa? |
BMI>17,5, dvs EJ UNDERVIKTIG Regelbundet hetsätande, minst 2ggr/v i 3 mån Kompensatorisk beteende för hetsätning Självkänsla som är överdrivet påverkad av kroppsform och vikt |
|
|
|
Typiska fynd vid somatisk status hos AN-patient? |
• Låg temp, låg puls, lågt blodtryck • Kalla, cyanotiska fingrar, tår • Lanugobehåring • Underhudsfett saknas, muskelatrofi • Hud och hår har dålig kvalitet • Buk diffust öm, intorkad, förstoppad • Ödem |
|
|
|
Typiska fynd vid somatisk status hos BN-patient? |
• Parotissvullnad. • Ärr på knogarna ("Russels tecken") • Tandskador, svalgskador(gäller även esofagusventrikel) |
|
|
|
Behandling av Anorexia nervosa? |
Bryta svälten! Skapa god kontakt och behandlingsmotivation. Initialt 30-40 kval/kg/dag, sedan 40-60. KBT/ITP, familjeterapi. SSRI kan ha plats EFTERÅT för att minska återfallsrisken. Se Hint för allmäna råd. |
Handläggning ätstörningar-allmänna råd • Ät regelbundet (3 måltider + 2 mellanmål) • Ät lagom och allsidigt-tallriksmodellen • Planera ätandet • ”Monitorera”-för matdagbok (följ uppregistreringarna) • Vägning en gång i veckan-ej mer, ej mindre • Om underviktig-bryt överaktiviteten-vila! • Sluta kompensera ätande! • Skydda tänderna • Håll koll på kalium! Salta maten! • Rekommendera självhjälpsböcker • Informera om patientföreningar |
|
|
Riskfaktorer för suicid som EJ kan påverkas? |
Hereditet, genetisk sårbarhet Drag för agression/impulsivitet Demografin (man+ålder under 19 och över 45) Tidigare suicidförsök Trauma i barndomen Svåra somatiska sjukdomar |
|
|
|
Riskfaktorer för suicid som KAN påverkas? |
Psykiatriska sjukdomar(depression, bipolaritet) Somatiska sjukdomar Psykologiska och kognitiva mönster Missbruk Tillgång till letala metoder Uppföljning |
|
|
|
Hur många är de som dör i suicid som lider av någon psykiatrisk sjukdom? |
90 %. |
|
|
|
Skyddande faktorer för suicid? |
Barn hemma ¡ Graviditet ¡ Positiv social stöd ¡ Religiös ¡ Nöjd med livet ¡ Problem lösning- coping färdigheter ¡ Att känna sig ansvarig för familjen |
|
|
|
Indikationer för tvångsvård vid suicidrisk? |
Pat som erkänner suicidavsikt men vägrar inläggning eller hjälp. När pat förnekar suicidtankar men suicidrisken bedöms som hög ändå. |
|
|
|
Hur gör man en suidicriskbedömning? |
Anamnes och uppgifter från anhöriga om: Riskfaktorer Direkta och indirekta varningstecken Skattningskalor som SAD PERSONS, MINI, SUAS, SIS |
|
|
|
Exempel på indirekta tecken på suicid? |
Sälja saker Plötsligt intresse i testamente, livförsäkring Skaffa vapen Spara tabletter Konstiga kommentarer "Jag är trött på allt", "Snart kommer jag inte vara här!" |
|
|
|
Vad måste du alltid fråga om när du gör en suicidriskbedömning? |
¡ Suicidtankar ¡ Suicidplaner (förberedelser) ¡ Tidigare suicidförsök ¡ Hereditet ¡ Suicidanteckning/brev ¡ Psykiatriska sjukdomar¡ debut av suicidtankar/beteende ¡ hopplöshetkänslor ¡ alkohol ¡ vapentillänglighet |
|
|
|
Vilka är de tre grundläggande förutsättningarna för vård enligt LPT? |
1. Patienten lider av en allvarlig psykisk störning 2. Oundgängligt behov av psykiatrisk dygnetruntvård 3. Patienten motsätter sig erbjuden vård/anledning att anta att vården ej kan ges med personens samtycke |
|
|
|
Hur är förfarandet för vård inom LPT? |
1. Leg läkare utfärdar vårdintyg 2. Chefsöverläkare utfärdar intagningsbeslut inom 24 timmar. Om pat inte godtar att stanna på sjukhuset kan tjänstgörande läkare fatta kvarhållningsbeslut innan intagningsbeslutet tagits. |
|
|
|
Vad innebär konvertering från HSL till LPT? |
Om förutsättningarna kring vården av en patient som är frivilligt inlagd för psykiatrisk slutenvård förändras så att de 3 grundläggande kriterierna för tvångsvård är uppfyllda och patienten dessutom befaras kunna skada sig själv eller annan person kan vården konverteras från HSL till LPT. |
|
|
|
Vilka tvångsåtgärder får tas under LPT? |
Behandling (medicinering) Fastspänning (upp till 4 timmar sedan måste IVO underättas) Avsklijning (8 timmar sedan IVO) Kroppsvisitering Begränsa kommunikationsmöjligheter (mobiltelefon osv) Behandling av somatisk sjukdom (livräddande eller om den orsakat psykiatriska störningen) |
|
|
|
När ska förvaltningsrätten pröva LPT? |
Efter 4v. Vid konvertering - 4 dagar. |
|
|
|
Vilka rättigheter har en person som vårdas under LPT? |
• Överklaga • Juridiskt ombud/Offentligt biträde • Stödperson |
|
|
|
Vilka omfattas av LRV? |
Lagen omfattar: - Patienter som efter beslut av domstol ska ges rättspsykiatrisk vård - Personer som är anhållna eller häktade och behöver rättspsykiatrisk vård. - Häktade personer som är intagna på enhet för rättspsykiatrisk undersökning. - Personer som dömts till fängelse och är intagna i eller ska förpassas till kriminalvårdsanstalt och behöver rättspsykiatrisk vård. |
|
|
|
Hur länge får vård enligt LRV pågå? |
4 mån först, sedan ansöka var 6:e månad för förlängning. |
|
|
|
Nämn tio journalrubriker som ska finnas i en komplett psykiatrisk anamnes? |
Kontaktorsak Aktuell sjukdomshistoria Tidigaresjukdomshistoria Utvecklingsanamnes Livshändelser/trauma Hereditet Socialanamnes Sysselsättning Missbruk Beteende (tidigare/aktuellt) Livsstil och vanor Resurser Aktuell behandling Kroppslig sjukdom(tidigare/aktuellt) Överkänslighet |
|
|
|
Nämn en skattningskala för alkoholkonsumption! |
AUDIT |
|
|
|
Nämn en skattningskala för depression! |
MADRS |
|
|
|
Nämn en intervju för en massa psykiatriska sjukdomar! |
MINI |
|
|
|
Nämn en skattningskala för funktion! |
GAF-F |
|
|
|
Nämn sex stycken prover som är förändrade vid alkoholmissbruk! |
Gamma-GT, ASAT, ALAT, MCV, CFT, B-PEth |
|
|
|
Beskriv ett behandlingsschema mot abstinens! |
Sobril 25 mg x 5 |
|
|
|
Nämn fyra läkemedelsgrupper som kan vara aktuella vid långvarig behandling av GAD! |
SSRI, SNRI, MAO-AI, TCA |
|
|
|
Vad är skillnaden på schizofreni och schizofreniformt syndrom? |
Ett schizofreniformt syndrom varar kortare än 6 månader. En patient kan ha flera perioder av sjukdomen utan att få diagnosen schizofreni. |
|
|
|
Vad är schizoaffektivt syndrom? |
För diagnosen schizoaffektivt syndrom krävs att individen under en och samma sjukdomsperiod har vanföreställningar och hallucinationer under minst 2 veckor i frånvaro av framträdande förstämningssymtom. Kommer i skov. |
|
|
|
Vad är LEAD eller "best estimate diagnosis"? |
Anamnes psykiskt status somatiskt status diagnostisk intervju symtomskattningskalor funktionsbedömning ev. information från närstående observationer över tid |
|
|
|
Hur bedömer man svårighetsgraden av en depression? |
Antalet uppfyllda kriterier Själmordstankar/planer Psykotiska symtom Låg funktion MADRS>30/35 |
|
|
|
Hur kartlägger man tidigare förstämningsepisoder? |
MINI eller "life-chart methodology". |
|
|
|
Nämn några psykotiska symtom! |
Hörselhallucinationer Synhallucinationer Tankestörningar Desorganisation Avflackning Intiativlöshet Alogi (minskat tal) De översta är positiva, de undre är negativa. |
|
|
|
Vad är delirium akutum? |
Vid maniska tillstånd finns risk för elektrolytrubbningar, förhöjda transaminaser, CK och kreatinin. |
|
|
|
Bieffekter av litiumbehandling? |
- Nedsättning av den renala koncentrationsförmågan -> polyuri, nykturi och ökad törst. - Finvågig tremor - Kognitiva symtom - Viktuppgång - GI-effekter - Hypotyreos |
|
|
|
Tecken på litiumintoxikation? |
Tecken på begynnande intoxikation är oftast: - slöhet - koncentrationssvårigheter - muskelsvaghet - grov tremor - ostadig gång - otydligt tal - kräkningar - diarré Sedan kramper och medvetslöshet. |
|
|
|
Risksituationer för litiumintoxikation? |
Överdosering Ökat intag Minskat renalt litiumclearance pga: a) Njursjukdom med minskad GFR b) "Risksituationer" med dehydrering och/eller natriumbrist: * somatisk sjukdom med feber, svåra kräkningar ochdiarré * intorkning * kraftig bantning * natriumreducerad kost * behandling med tiazider, icke-steroida anti-inflammatoriskamedelsamt ACE-hämmare med antihypertensiveffekt * medvetslöshet och kirurgi under narkos |
|
|
|
Vilka är de fem axlarna i DSM V? |
Axel I Kliniska störningar (alla mentala störningar utom personlighetsstörningar och utvecklingsstörning) Axel II Personlighetsstörningar och utvecklingsstörning Axel III Somatiska medicinska tillstånd Axel IV Psykosociala problem och miljömässiga problem Axel V Global bedömning av funktionsförmåga |
|
|
|
Vad är skillnaden på missbruk och beroende? |
Tre av nedanstående sex kriterier uppfylls under en tolvmånaders-period; • Personen upplever ett starkt sug eller tvång att ta drogen • Kontrollförlust avseende mängd, varaktighet och tidpunkt. • Abstinensbesvär och återställarbehov • Toleransökning • Ett alltmer drogcentrerat liv där viktiga sociala aktiviteter ges upp, avsevärd tid går åt för att skaffa, inta eller hämta sig från effekten av intagen drog. • Fortsatt användning trots medvetenhet om negativa fysiska och psykiska följder av bruket. För skadligt bruk krävs att; personen fortsätter använda drogen trots negativa fysiska, psykiska eller sociala konsekvenser. |
|
|
|
Vad krävs för diagnos av ADHD? |
Minst sex (fem om <17 år) symtomkriterier per symtomkluster (hyperaktivitet och impulsivitet). Varaktighet Ingen annan psykiatrisk diagnos förklarar funktionsnedsättningen bättre! |
Koncentrationssvårigheter/ouppmärksamhet • a) Ouppmärksam på detaljer/slarvfel • b) Svårt att bibehålla fokus • c) Frånvarande utan källa till distraktion • d) Svårt att följa instruktioner och misslyckas med arbetsuppgifter • e) Organisationssvårigheter inkl tidsplanering • f) Ovillig till uppgifter som kräver mental uthållighet • g) Tappar bort saker • h) Lättdistraherad /ovidkommande tankar • i) Glömsk Överaktivitet/impulsivitet • a) Svårt att vara stilla med händer och fötter eller sitta still på en stol • b) Lämnar sin plats när det förväntas att man skall sitta kvar • c) Springer omkring/känsla av inre rastlöshet • d) Klarar inte att förströ sig lugnt och stilla – ”bullrig” • e) På språng – har ett tempo som andra inte hänger med i • f) Överdrivet pratsam • g) Svarar innan frågeställaren är färdig med frågan • h) Svårt att vänta på sin tur/st i kö • i) Avbryter och inkräktar |
|
|
Vilka tre subtyper av ADHD finns? |
- Huvudsakligen koncentrationssvårigheter - Huvudsakligen hyperaktivitet/impulsivitet - Kombinerad typ |
|
|
|
Nämn en självskattningskala för ADHD! |
ASRS |
|
|
|
Diagnoskriterier för autism? |
A: Brister i social interaktion (socialt samspel, icke-verbalkommunikation, relationer) B: Begränsade, repetetiva beteenden eller intressen(stereotypier, inflexibilitet/ritualer, hyperfokusering i intressen,sensorisk hypo- el hyperreaktivitet) ≥2/4 |
|
|
|
Vad är TICS/Tourettes syndrom? |
Ofrivilliga ljud och rörelser. 60-70% av de med Tourettes har samtidig ADHD. Prevalens: Barn: 5-30/10 000 Vuxna 1-2/10 000 |
|
|
|
Indikation för utredning av ADHD hos vuxna? |
• ”Svår” ADHD • Komplicerad samsjuklighet • Komplicerad somatsk sjukdom • Pgående missbruk • Påverkar föräldraskapet • Kriminalitet |
|
|
|
Biverkningar av centralstimulantia? |
• Ökad pulsfrekvens • Ökat blodtryck • Minskad aptit • Sömnsvårigheter • Muntorrhet • Svettningar |
|
|
|
Vad är Wings triad? |
Wings symtomtriad är ett försök att beskriva vad som är gemensamt för alla personer som har en autismdiagnos, oavsett begåvningsnivå. 1. Frånvaro av eller bristande ömsesidigt socialt samspel, i synnerhet med jämnåriga. 2. Frånvaro av eller bristande utveckling av ömsesidig kommunikation. 3. Nedsatt föreställningsförmåga, vilket innebär begränsningar i beteende, fantasi och intressen. |
|
|
|
Vad är LVM? |
Lag om vård av missbrukare i visa fall. 1. Utsätter sin fysiska och/eller psykiska hälsa för allvarlig fara. (exempelvis inte äter, riskerar att frysa ihjäl) 2. Löper uppenbar risk att förstöra sitt liv. (exempelvis förlorar jobb/utbildning/ boende/familj mm. Läggs större vikt vid gällande yngre.) 3. Kan befaras komma att allvarligt skada sig själv eller andra närstående. |
|
|
|
Vad är BED för slags ätsörning? |
Binge Eating Disorder. Man hetsäter minst en gång i veckan i 3 mån. I DSM-V beskrivs hetsätningsstörning som upprepade fall av hetsätningsbeteende, då man äter: fortare än normalt; trots känsla av att vara obehagligt mätt; trots bristande hunger; eller som innebär skuld och skam och leder till att man äter på egen hand. Andra kriterier är en känsla av att vara äcklad eller nedstämd efter en hetsätningsepisod. |
|
|
|
Nämn ett SSRI som kan ges till en ammande spädbarnsmamma! |
Sertralin! |
|
|
|
6 kriterier för SSRI under graviditet depression |
asd |
|
|
|
Samsjuklighet depression osv |
asd |
|

