![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
61 Cards in this Set
- Front
- Back
|
Signes radiologiques d'une aspiration d'un corps étranger
|
- Rechercher plage d'air trapping en expiration
- Bronchoscopie en urgence |
|
|
Signes radiologiques de mucoviscidose
|
- Hyperinflation
- Bronches à parois épaissies, puis dilatées (bronchectasies) - Foyer pulmonaire - Diminution de la silhouette cardiaque |
|
|
Fréquence de la mucoviscidose
|
1/3200 naissances
|
|
|
Signes radiologiques de bronchiolite
|
- Hyperinflation pulmonaire
- Accentuation de la trame pulmonaire - Foyer pulmonaire possible |
|
|
Conduite à tenir en cas d'épiglottite pour un examen radiologique
|
FAIRE LA RADIO ASSIS ! Sinon risque de suffocation
|
|
|
Attitude radiographique pour amygdalite
|
SI augmentation des tissus mous pré-vertébraux sur Rx de profil -> CT, car risque d'abcès retro-pharyngé
|
|
|
DD masses médiastinales
|
- Médiastin antérieur: les 4 T -> Thymus (hyperplasie, thymome), Teratome, Thyroïde, Tumeur (lymphome, lynphangiome kystique)
- Médiastin moyen: adénopathie, malformation - Médiastin postérieur: neuroblastome, meningocèle, neurofibrome, lymphangiome |
|
|
Atrésie de l'oesophage
- Diagnostic - Malformations associées |
- Poly-hydramnios maternel, sécrétions orales +++, impossibilité d'insérer un cathéter naso-gastrique, étouffement
- Dans > 75% des cas, accompagnée d'une fistule trachéo-oesophagienne. Dans 30% des cas -> VACTERL |
|
|
VACTERL
|
Vertebral defects (hypoplasie, hémivertèbres)
Anal defects (atrésie) Cardiac defects (CIV, CIA, tetralogie de Fallot) Tracheo-Esophageal fistula defects Renal / Kidney defects Limb defects |
|
|
Bandes de Ladd
|
Ladd's bands, sometimes called bands of Ladd is a fibrous stalk of peritoneal tissue that attaches the cecum to the abdominal wall, and creates an obstruction of the duodenum. This condition is found in malrotation of the intestine.
A surgical operation called a "Ladd procedure" is performed to alleviate intestinal malrotation. The procedure involves surgical division of Ladd's bands, widening of the small intestine's mesentery, performing an appendectomy and correctional placement of the cecum and colon. |
|
|
Maladie de Hirschsprung
|
- Arrêt de la migration des cellules ganglionnaires depuis la crête neurale
- Le segment touché est tjs distal et +/- long -> 75% des cas limités au segment recto-sigmoïde, mais tout le côlon et eventuellement même tout le grêle peuvent être atteints. - 3x plus fréquent chez les garçons - TTT: excision du segment aganglionnaire |
|
|
Déshabitation de la fosse iliaque droite
|
Signe d'invagination
|
|
|
Contre-indications du ttt radiologique des invaginations
|
- Perforation
- Choc - Iléus +++ - Absence de vascularisation dans l'invagination (Doppler) - Invagination grêle-grêle (doit être réduite chirurgicalement) |
|
|
Germes les plus fréquents lors d'une infection urinaire
|
1. E. Coli
2. Proteus |
|
|
Examen radiologique de base pour les problèmes rénaux
|
US permet de détecter la plupart des anomalies rénales
|
|
|
Largeur des sutures admises chez le nouveau-né
|
2 à 11mm
|
|
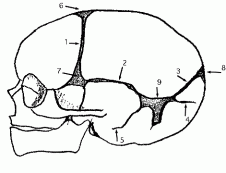
|
1. Suture coronale
2. Sutures temporo-pariétales (= squameuses) 3. Suture lambdoïde 4. Suture mendosale 5. Suture occipito-mastoïdienne 6. Fontanelle antérieure 7. Fontanelles antéro-latérales (ptériques) 8. Fontanelle postérieure 9. Fontanelles postéro-latérales (astériques) |
|
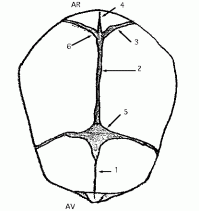
|
1. Suture métopique
2. Suture sagittale 3. Suture lambdoïde 4. Fissure supérieure médiane 5. Fontanelle antérieure 6. Fontanelle postérieure |
|
|
Différentes craniosténoses
|
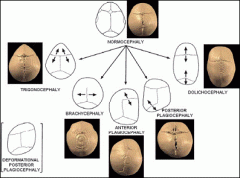
- Dolicocéphalie (sagittale)
- Brachycéphalie (coronales) - Trigonocéphalie (métopique) - Turricéphalie (lambdoïdes) - Plagiocéphalie (coronale unilatérale) |
|
|
Os wormiens
|
Les os wormiens sont de petits os surnuméraires que l'on rencontre accidentellement entre les divers os du crâne
|
|
|
Pathologies de la hanche fréquentes chez
- NN - 3 -> 10 ans - 10 -> 16 ans |
- Luxation congénitale de la hanche/dysplasie acétabulaire
- Legg-Perthes-Calvé (LPC), synovite aiguë transitoire - Epiphysiolyse |
|
|
Maladie de Legg-Perthes-Calvé
- Définition - Clinique - Etiologie - Radiologie - DD |
- Nécrose aseptique de la tête fémorale
- Boiterie, limitation de la mobilité - Primitive ou secondaire (drépanocytose, corticoïdes) - 1. Pas de signe visible; 2. Nécrose et affaissement du noyau d'ossification; 3. Résorption et régénération; 4. Ossification déformée (coxa magna ou plana) Le cartilage n'est pas atteint. - Synovite aigue transitoire (RHUME DE HANCHE) |
|
|
Fractures épiphysaires
- Classification - Pronostic |
- Fractures de Salter-Harris. La classification se fait selon l'atteinte du noyau épiphysaire.
I. Fracture ne touche ni le noyau épiphysaire ni métaphyse -> laisse intacte la zone de prolifération. Excellent pronostic II. Trait de fracture s'étend un peu dans métaphyse. Excellent pronostic III. Trait de fracture passe à travers la zone de prolifération. Pronostic réservé IV. Trait de fracture passe à travers la zone de prolifération et par métaphyse. Pronostic réservé V. Mort des cellules de la zone de prolifération. |
|
|
Fracture en bois vert
|
Rupture corticale partielle (diaphyse)
|
|
|
Fracture en motte de beurre
|
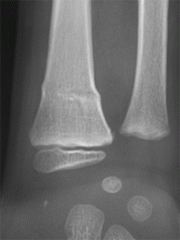
Tassement vertical de la diaphyse, près de la métaphyse. Corticale rompue des deux côtés.
|
|
|
Fractures en cheveux
|
Traits très fins, difficiles à voir. Diaphyse du tibia. Enfants très jeunes.
|
|
|
Ostéomyélite
- Définition - Mode d'infection - Localisation préférentielle - Germes - RX - Formes cliniques |
- Infection de l'os
- Le plus souvent par voie hématogène - Métaphyses - Staphylococcus aureus, Strepto. B, méningocoque - RX, puis scintigraphie, puis IRM + biopsie - Ostéorathrite (NN et nourrisson), ostéomyélite aiguë (fièvre, douleurs, CRP), ostéomyélite subaiguë (du à germe peu virulent ou attenué par AB -> recherche de germe sera svt -), ostéomyélite chronique (d'emblée ou évolution défavorable d'une ostéomyélite aiguë). |
|
|
Bronchite
- Présentation de l'enfant - Cause |
- BEG, pas de tachypnée, pas de désaturation, ronchis
- Infection virale |
|
|
Bronchiolite
- Pic d'incidence - Présentation de l'enfant - Cause - Physiopatho - Dg - Ttt |
- Pic à 4-6 mois de vie
- Rhinite, toux, subfébrile, signes de détresse respiratoire, râles et/ou sibilances, apneé !!! - RSV, parainluenza, adénovirus - Oedème et nécrose des petites bronches - RX: hyperinflation, bombement du poumon entre les espaces intercostaux, aplatissement des coupoles, zones d'atélectasie - O2, aspiration, hydratation, essai de bronchodilatateur (arrêt si pas de réponse -> signe de nécrose des petites bronches !) HOSPITALISATION si <6 semaines |
|
|
Coqueluche
- Présentation de l'enfant - Cause - Dg - Ttt |
- Au départ: rhinite, conjonctivit, toux.
Puis 2-4 semaines de quinte, "chant du coq", apnée. Toux souvent émétisante. - Bordetella pertusis - PCR - Macrolide pdt 10 jours (surtout pour prévenir transmission) |
|
|
Bronchite obstructive
|
Episode de wheezing lors d'une infection virale
Donner bronchodilatateur simple |
|
|
Rhinopharyngite/angine
- Cause - Dg - Ttt |
- Infection des VAS par rhinovirus, adénovirus, influenza, parainfluenza,...
- Frottis si angine, fièvre, et <2 ans - Si test rapide + -> pénicilline 10 jours (évite les complications de rhumatisme articulaire, glomérulonéphrite, abcès périamygdalien) Sinon, fébrifuges (alternance paracétamol et ibuprofène) PAS D'ASPIRINE -> Syndrome de Reye |
|
|
Syndrome de Reye
|
Le syndrome de Reye est une maladie rare et potentiellement mortelle qui entraîne de nombreux effets nocifs à divers organes, en particulier le cerveau et le foie.
La cause du syndrome de Reye est inconnue ; cependant, on a observé un lien entre l'utilisation d'aspirine ou d'autres salicylés chez des enfants et adolescents atteints d'une maladie virale telle la grippe, la varicelle ou le rhume. C'est principalement à cause de ce risque accru de syndrome de Reye que l'usage de l'acide acétylsalicylique (aspirine) est déconseillé en dessous de l'âge de 5 ans. |
|
|
Adénite cervicale aiguë
- Présentation - Cause - Ttt - DD |
- Tuméfaction unique localisée dans une région ganglionnaire, fièvre. POSSIBLE DEVIATION DU VOILE DU PALAIS à cause de la masse.
- Infection ganglionnaire causée par strepto. B, staph. aureus, anaérobe - 1er choix : amoxicilline + acide clavulanique 2e choix : clindamycine - Parotidite, adénopathie persistance (griffes du chat, toxo, lymphome), adénopathie localisée (infection, toxo, cancer, maladie inflammatoire chronique) |
|
|
Sinusite
- Présentation - Causes - Dg - Ttt |
- L'enfant se plaint de céphalées lorsqu'il se penche en avant. Rhinorrhée, toux nocturne, oedème péri-orbitaire, parfois fièvre. RHINORHEE + TOUX PERSISTANTE DEPUIS PLUS DE 10 JOURS SANS AMELIORATION = définition clinique
- S. pneumoniae, H. infulenzae, Strepto. B, Staph. aureus., développement des sinus - Clinique, palpation/percussion, radio des sinus (svt peu utile pour le dg) - AB 14 jours (amoxi, amoxiclav, cephalosporines 2-3 génération), antipyrétiques, rinçages |
|
|
Otite
- Présentation de l'enfant - Cause - Dg - Ttt - Complications |
- <18 mois : irritabilité, pleurs; >18 mois: otalgie, baisse de l'accuité auditive. Etat fébrile dans 50% des cas. Fréquemment associée à une IVRS.
- Virale ou bactérienne (s. pneumoniae, h. influenzae, strepto. b) - Otoscope - > 2 ans -> résolution spontanée dans 80% des cas après drainage de la trompe. Si persistance >48h -> AB 5 jours. < 2ans -> AB 10 jours Si otite bilatérale, perforée, récidivante -> AB 10 jours d'emblée. CHOIX D'AB : 1. Amoxi 2. Amoxiclav, macrolide si allergie péni. - Mastoïdite, méningite |
|
|
Pneumonie
- Présentation - Cause - Dg - Ttt |
- Grand enfant : tachypnée, toux, grognement exp., matité avec hypoventilation ou souffle tubaire
Petit enfant : symptômes moins typiques, peu de toux, douleur abdo (pneumo de la base), auscultation peu fiable ! - Infection bact (début brutal), virale (avec IVRS), mycoplasme (épidémie familiale) - RX (pneumo virale + atypique = petits foyers multiples), FSC, hémoc - 2 mois - 5 ans : céfuroxime ou amoxical. > 5 ans: macrolides |
|
|
Pathogènes les plus fréquents lors de pneumonies
- 2 mois - 5 ans - > 5 ans |
- S. pneumoniae, H. influenzae, Strepto. A, viral
- S. pneumoniae, mycoplasme, Chlamydia pneumoniae, viral |
|
|
Faux-croup
- Présentation - Dg - DD - Ttt |
- Toux aboyante et stridor chez un enfant de 6 MOIS A 3 ANS. Etat subfébrile et BEG, IVRS
- Présentation clinique - Epiglottite - Air humidifié, corticoïdes en aérosol, aérosol d'adrénaline pour les cas les plus sévères |
|
|
Epiglottite
- Présentation - Cause |
- Enfant toxique, hautement fébrile, voix pâteuse, dysphagie, difficulté respiratoire inspiratoire, bave, tête en hyperextension
- Infection invasive par H. influenza B - Ne pas coucher l'enfant ! |
|
|
Conjonctivite
- Présentation - Cause - Ttt |
- Hyperhémie des conjonctives bulbaires et palpébrales
Ecoulement clair ou purulent Oedème palpébral - Infection bactérienne écoulement purulent unilatéral (souvent au début) H. influenzae, S. aureus, Streptocoque B-hémo A conjonctivite purulente + otite moyenne aiguë => penser à H.influenzae et ttt par céfalosporine Infection virale bilatérale écoulement clair fréquemment associé à infection VAS adénovirus, entérovirus adénopathie pré-auriculaire Allergique pas d'écoulement, prurit - Bactérien : nettoyez yeux, décollez croûtes avant ttt, gel/gouttes AB (soframycine, ac. fucithalmique). Nombreuses instillations les premiers jours, traiter 1-2 jours de plus que les symptômes, Viral : néant Allergique : antihistaminique, cromoglycate topique, fréquemment associé à rhinite allergique |
|
|
Méningite - Signes
|
Enfant hautement fébrile, mauvais état général
irritable : pleurs aigus, gémissements ne pouvant être calmés, refus de s’alimenter, somnolence, vomissement, convulsions Chercher des lésions cutanées sur enfant déshabillé : pétéchies, purpura --> méningocoques signes méningés < 1an : fontanelle bombante, hypertendue (en position semi-assise, sans pleurs) hypotonie axiale (head drop: tête tombe en arrière quand on soulève l’enfant par les bras) photophobie, fréquemment pas de raideur de nuque. > 1 an : raideur de nuque: résistance à la flexion de la nuque, l’enfant couché sur le dos manoeuvre d'aide si l'enfant résiste : mettre la tête en hyperextension sur le bord du lit («dans le vide») puis effectuez une flexion de la nuque car la résistance active de l'enfant est alors plus difficile signe de Brudzinsky et Kernig signe du trépied pour s’assoir l'enfant garde le dos droit et prend appui sur les mains en arrière incapable de mettre le menton sur le sternum (utilisez une lampe de poche pour vous aider) |
|
|
Méningite
- Cause - Dg - Evolution - Ttt |
- Bactérie : N. meningitis, S. pneumoniae, H. influenzae b
Virus : entérovirus, oreillons souvent meilleur état général et signes méningés moins marqués mais pas de distinction possible seulement avec la clinique - PL (L3-L4 ou L4-L5), analyse LCR: cellules, protéines, Gram, Ziehl, culture Bactérien => 100-1000 cell/ml, 80% PMN, prot augmenté, glucose diminué. Viral --> 10-500 cell/ml > 50% Lympho, prot variable, gluc n. - ATB ceftriaxone iv Dexaméthasone 2 jours pour prévenir complications (surdité) Rifampicine 2 jours en prophylaxie des contacts étroits (méningocoque uniquement) hémoculture, FSC, CRP, ionogramme, gazométrie, crase |
|
|
Impétigo
- Présentation - Cause - Dg - Evolution - Ttt |
- Bulles souvent sur le visage autour du nez qui évoluent avec des croûtes jaunes "couleur de miel". LESIONS TRES CONTAGIEUSES
- Staphylocoque (si grande bulle à paroi minces) ou Streptocoque béta hémolytique A - Aspect des lésions - Disparition en qq jours - Ttt local avec fucidine, savon désinfectant. Eventuellement AB per os. Hospitalisation si très étendu et atteinte péri-nasale importante |
|
|
Cellulite
- Présentation - Cause - Dg - Ttt - Evolution |
- Erythème, tuméfaction, chaleur cutanée et douleur
soit autour de l'oeil => cellulite péri-orbitaire autre région => chercher la porte d'entrée - Infection sous cutanée par S. aureus, streptocoque béta hémolytique A, haemophilus influenzae type b - Aspect des lésions - cellulite "toute région" => AB i.v.: < 5 ans cefuroxime (couvrir Haemophilus) > 5 ans flucloxacilline si porte d'entrée ad flucloxacilline cellulite péri-orbitaire => AB i.v.: cefuroxime rechercher sinusite ethmoïdale fréquemment associée rechercher atteinte mobilité oculaire ! si oui cellulite orbitaire => cat-scan ! - afébrile et diminution locale des lésions en 2-3 jours, continuer alors TT ATB per os |
|
|
Erythème du périnée
- Présentation - Cause - Dg - Ttt - Evolution |
- Erythème +/- suintant
- Irritation siège sur humidité, urine, selles, parfum et alcool des serviettes. Fréquemment surinfection Candida - Aspect lésions atteinte récente des parties convexes => irritation atteinte fond des plis avec papules en périphérie => probable surinfection candida => chercher alors atteinte oro-pharyngée => muguet buccal. - Laver les fesses du bébé à l'eau et sécher à l'air, soit sécher au foehn Protection par application de pâte au Zinc à chaque change Antifongique: éconazole pâte pour périnée Nystatine per os pour muguet buccal Continuer ttt 1-2 jours après fin des symptômes |
|
|
Gingivostomatite
- Présentation - Cause - Dg - Ttt |
- Ulcération de l'oropharynx (aphtes), état fébrile
- Primo-infection herpétique : fréquemment associée à lésions du bord des lèvres Entérovirus (coxsackie) => ulcération piliers antérieurs du pharynx - Recherche Ag de herpès au besoin - Gel anesthésique contenant de la lidocaine à appliquer avec un coton-tige |
|
|
Malaise du nourrisson
- Présentation - Dg - Prise en charge |
La relation entre le malaise grave du nourrisson et la mort subite du nourrisson n'est pas clairement établie !
- Apnée, changement de couleur (pâleur, cyanose, rougeur), hypotonie, "mouvement de suffocation" - Gazométrie et glycémie dès l'arrivée de l'enfant => importance de l'acidose métabolique (base excess) marque l'importance du malaise et exclure hypoglycémie. - Rechercher causes malaise grave du nourrisson: anamnèse et recherche de pathologie respiratoire, digestive, neurologique ou cardiaque et selon piste ad examens complémentaires Diagnostic fréquent malaise du nourrisson : reflux gastro-oesophagien (pH métrie) infection : respiratoire, apnée (virus respiratoire, RX) neuro : convulsion, lésion focale? (EEG, US cérébral) cardiaque : troubles du rythme (ECG, QT long) - Hospitalisation |
|
|
Céphalées
- DD - Ttt |
1. céphalées primaires
migraine : céphalée récidivante, unilatérale, pulsatile (rare chez l'enfant), avec ou sans aura: phosphène, trouble champ visuel, paresthésie ou faiblesse ou autre symptôme neurologique complètement réversible, débute la crise, en général controlatéral à la douleur photophobie, phonophobie, atteinte de l'état général pendant crise, enfant reste couché dans l'obscurité immobile, soulagement des céphalées par vomissement et fin des céphalées par sommeil A. familiale céphalées de tension : douleur à type de pression, bilatérale, intensité moyenne augmentation à activité, augmentation le soir douleur à palpation musculature péricranienne, nuque non pulsatile, non phonophobie, non photophobie, tous les jours pendant de longues périodes 2. céphalées secondaires oculaire : trouble de la réfraction S articulation temporo-mandibulaire: examiner articulation, malocclusion dentaire sinusite infections virales voies aériennes supérieures problème psychologique: conflit, dépression HTA - Antalgie pour le traitement crise: paracétamol AINS |
|
|
- 1er sourire
- Assis tout seul - Marche à 4 pattes - Marche debout - Course - Latéralisation - Babillage - Premiers mots - Phrases à 2-3 mots - Permanence de l'objet - Continence |
- 1 mois
- 6 mois - 9 mois - 12 - 18 mois - 18 mois - 30 mois - 6 - 10 mois - 12 - 18 mois - 24 mois - 6 - 12 mois - 18 mois |
|
|
Critères énurésie
|
Une incontinence au moins 2x/semaine pendant au
moins 3 mois |
|
|
- Allaitement exclusif
- Lait de nourrisson - Lait de suite - Nourriture solide |
- Jusqu'à 6 mois
- De 1-4 à 6 mois - > 4 mois - < 12 mois - Introduction vers 5-6 mois |
|
|
Cause la plus commune d'obstruction intestinale chez les
enfants après la période néonatale |
Intussusception
|
|
|
Intussusception la plus fréquente
|
Iléo-cæcale
|
|
|
Symptômes de l'intussusception
|
- Début brutal
- Douleurs en coliques. Au début, pas de troubles entre les pics de douleur. - Vomissements précoces/tardifs (biliaires) - Selles gelée de groseille |
|
|
Examens complémentaires intussusception
|
1. US (image en cocarde; 6 couches)
2. Doppler (pour voir si ischémie) 3. Rx endoscopique => image en pince de crabe. Possibilité d'augmenter la pression du liquide de contraste pour défaire l'invagination. |
|
|
Disparition des réflexes archaïques
|
6 mois
|
|
|
Ostéomyélite
- Définition - Signes - Complications - Germes - Dg |
- Infection de l’os le plus souvent par dissémination hématogène au niveau métaphysaire. Il s'agit peu souvent d'une infection suite à un traumatisme.
- Douleur brutale, installation rapide, pas localisée. Fièvre, boîterie, zone chaude et tuméfiée, immobilité du membre. - Si extension vers l’épiphyse, affectation de la ligne épiphysaire avec risque pour la croissance. Possible extension jusqu’à la cavité articulaire => ostéoarthrite. - 90% des cas => S.aureus. Parfois Strepto. B Attention : tjs rechercher d'autres infections (sphère ORL, urinaire, cutanée,...) - Ponction osseuse permet de poser le dg final - |
|
|
Arthrite septique
- Définition - Conséquences - Clinique - Germes - Ttt |
- Infection de la synoviale par voie hématogène le plus souvent. Même principe que pour
l’ostéomyélite. En général, pas de porte d'entrée évidente. Parfois due à une extension d'ostéomyélite. - Epanchement purulent, destruction du cartilage articulaire par les enzymes protéolytiques. Extension de l’inflammation à la ligne épiphysaire => trouble de la croissance. - Douleur localisée (contrairement à ostéomyélite), brutale ou insidieuse. Fièvre élevée mais pas constante. Articulation chaude, rouge. Se genou, signes flot et glaçon +. - S. aureus le plus fréquent. - Culture du liquide synovial, US. - AB 4 semaines, 6-8 semaines si atteinte osseuse. Si mauvais ttt, risque d'évolution vers ostéomyélite chronique. |
|
|
Ostéochodrite
- Définition - Cause - Clinique - Ttt |
Ostéochondrose = perturbations de l’ossification endochondrale avec douleurs + signes radiologique, secondaires à des troubles vasculaires sur l’os en croissance => nécrose ponctuelle + cicatrisation +
lésions microtraumatiques avec troubles trophiques. - Familial, idiopathique - Douleur locale, qui augmente avec la charge ou l’effort. Tuméfaction - Repos, antalgiques, anti-inflammatoires, physio |
|
|
Legg-Perthes-Calve
- = - Os touché - Clinique - Ttt |
- = Ostéochondrite primitive de la hanche de l’enfant
- Touche le noyau de la tête fémorale - Douleur à la hanche, au genou et cuisse lors de la marche. Boiterie de fatigue.Peu d’indices à l’examen clinique, sauf une limitation à la rotation interne et à l’abduction. Pas de signe inflammatoire, les autres art iculations ne sont pas touchées - But : garde la tête ronde, et en face cavité cotyloïde. Traitements conservateurs pour les stades les plus précoces, avec exercices de stretching sur des articulations avec contractures musculaires. Traitement chirurgical à partir du grade III, facteurs de risque (tête déformée ou atteinte totale, >6 ans, obésité) => ostéotomie pelvienne |

