![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
19 Cards in this Set
- Front
- Back
|
Définir le SCA |
3 syndromes: STEMI, NSTEMI, AI Pathophysiologie: diminution apport O2 au myocarde par athérosclérose ou rupture de plaque |
|
|
Pathophysiologie du syndrome X |
douleur angineuse d'allure coronarienne avec changement à l'ECG mais coro blanche |
|
|
Définir le Texidor twinge (syndrome de recapture précordial) |
douleur thoracique pleurétique localisée à l'apex répétée d'une durée de qq secondes à qq minutes en l'absence de pathologie cardiaque + fréquent chez l'ado |
|
|
Avantages tropos vs CK-MB? Situations dans lesquelles les CK-MB sont plus utiles? |
- tropos + sensible, élévation précoce - Sx récidivants dans les semaines suivant un événement coronarien ou une procédure (PCI) pour Dx extension ou ré-infarctus |
|
|
Situations avec ajout de dérivations à l'ECG standard? |
- lead droit dans IM inférieur - lead postérieur si sous-ST V1-V2 |
|
|
4 déterminants de l'apport myocardique en O2 |
1) débit cardiaque 2) Hb 3) oxygénation 4) circulation coronarienne |
|
|
Complication typique associée à chacun des territoires coronariens: - brady ou bloc: - rupture pilier m. papillaire: - rupture paroi IV: - choc cardiogénique: |
- brady ou bloc: inférieur/CD - rupture pilier m. papillaire: postéro-inférieur/CD - rupture paroi IV: IVA - choc cardiogénique: inférieur, coeur droit |
|
|
Délai en STEMI pour: - door to balloon: - door to needle:
Délai en NSTEMI: - door to coro: |
Délai en STEMI pour: - door to balloon: 90 min - door to needle: 30 min
Délai en NSTEMI: - door to coro: 24-48h |
|
|
Nommer 5 traitements du SCA: |
O2 anti-plaquettaires: ASA, Plavix anti-thrombines: héparine, HBPM fibrinolytiques: alteplase, reteplase, tenecteplase inhibiteur glycoprotéines IIb/IIIa: anti-ischémique: nitro, morphine, BB PCI BIA |
|
|
Contre-indications absolues à thrombolyse en STEMI: |
Hémorragie intra-crânienne MAV connue Néo cérébrale AVC ischémique < 3 mois Saignement actif Dissection Ao ou péricardite suspectée |
|
|
Contre-indications relatives à fibrinolyse en STEMI: |
HTA non-contrôlée (>180/110) Hx HTA mal contrôlée chronique AVC ischémique > 3mois ou pathologie IC connue ACO avec INR > 2-3 diathèse hémorragique Trauma récent < 2sem CPR prolongée > 10min Chx majeure < 3sem site ponction artérielle non compressible saignement interne récent < 2-4sem Tx antérieur streptokinase (pas de 2e dose) grossesse ulcère gastrique actif conditions médicales à risque saignement (rétinopathie diabétique, etc) |
|
|
Définir le syndrome de Wellens |
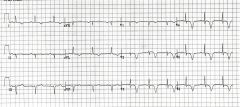
inversion T en V2-V3 parfois biphasique post-DRS atteinte IVA proximale à haut risque de STEMI anomalie de repolarisation, équivalente à AI - type A: biphasique - type B: inversion symétrique profonde T |
|
|
STEMI AVR |
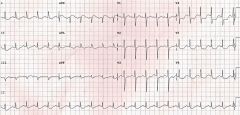
atteinte TC * Widespread horizontal ST depression, most prominent in leads I, II and V4-6* ST elevation in aVR ≥ 1mm * ST elevation in aVR ≥ V1 PCI, pas de thrombolyse Seule indication de transfert malgré door-to-balloon > 90min |
|
|
Contre-indications aux anti-plaquettaires: - Prasugrel (Effient): - Ticagrelor (Brilinta): - Si thrombolyse: |
- Prasugrel (Effient): > 75ans, < 60kg, AVC, suspicion atteinte TC (PAC) - Ticagrelor (Brilinta): brady (CD, inférieur, bloc connu) - Si thrombolyse: aucun anti-plaquettaire autre que Plavix |
|
|
Contre-indications BB: |
instabilité HD, congestion ou diurétiques IV bronchospasme bradycardie symptomatique bloc AV sévère insuffisance vasculaire aiguë ou claudication crescendo/douleur de repos IC classe IV inotrope choc cardiogénique trouble de conduction sévère sans PM |
|
|
Contre-indications IECA: |
angiooedème azotémie progressive (IR) sténose a. rénales bilatérales hypoTA systémique (TAs < 80) hyperK grossesse instabilité HD intolérance avec toux sévère |
|
|
Contre-indications vasodilatateurs: |
États pré-charge dépendants: - sténose Ao - infarctus VD - déplétion volémique - CMP hypertrophique |
|
|
Étiologies hypoTA post-vasodilatateurs: |
vasodilatation excessive CMP hypertrophique déplétion volémique intravasculaire infarctus VD choc cardiogénique, SCA sténose Ao anaphylaxie sepsis non-suspecté |
|
|
3 classes de médicaments à éviter en ins. cardiaque: |
1) BCC 2) AINS 3) anti-arythmiques |

