![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
81 Cards in this Set
- Front
- Back
|
Niereninsuffizienz (NI) ・Einteilung (2) |
- akute Niereninsuffizienz (Akutes Nierenversagen (ANV)) - Chronische Niereninsuffizienz (chronisches Nierenversagen (CNV)) |
|
|
akute Niereninsuffizienz ・Definition (3) |
- Akut einsetzende Abnahme der Nierenfunktion - gekennzeichnet durch eine verminderte glomeruläre Filtrationsrate und den Anstieg der Nierenretentionswerte (Kreatinin, Harnstoff) - hält über mehrere Tage an und kann bei Beseitigung der auslösenden Faktoren reversibel sein. |
|
|
akute Niereninsuffizienz
|

|
|
|
akute Niereninsuffizienz |
- Prärenale NI (60 %) - Intrarenale NI (35 %) - Postrenale NI (5 %)
|
|
|
Prärenale NI ・Definition (3) |
- Funktionsverlusts durch verminderte Nierenperfusion - meist durch Verminderung des effektiven Blutvolumens oder arteriellen Mitteldrucks - Wird die Ursache des prärenalen Nierenversagens nicht rechtzeitig beseitigt, kann es in ein ischämisch bedingtes intrarenales Nierenversagen mit schlechterer Prognose übergehen. |
|
|
Intrarenale NI ・Definition (2) |
- Schädigung der Nierenstruktur (akute tubuläre Nekrose) - ischämisch oder toxisch bedingt |
|
|
Intrarenale NI |
- ischämisch → Schock → Niereninfarkte → länger anhaltendes prärenales Nierenversagen (va bei Beeinträchtigung der protektiven Autoregulation, NSAR)
- toxisch → Medikamente → Röntgenkontrastmittel → Pigmente, die im Rahmen von Hämolysen (Hämoglobin) oder Rhabdomyolysen (Myoglobin) anfallen → akute Glomerulonephritis → interstitielle Nephritis |
|
|
Postrenale NI ・Definition (2) |
- Obstruktion der ableitenden Harnwege (Uretersteine, -tumoren, Prostatahyperplasie, retroperitoneale Fibrose) - Harnrückstau mit konsekutiver Reduktion der glomerulären Filtration |
|
|
akute Niereninsuffizienz |
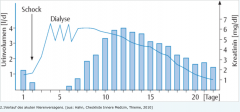
- Oligurie/Anurie (30 % normourisch) - Anstieg des Serumkreatinins um 50 % des Ausgangswertes. - Typischerweise 3-phasiger Verlauf → Initialphase → olig-/anurische Phase → polyurische Phase |
|
|
Definition (je 1) ・Polyurie ・Oligurie ・Anurie ・Pollakisurie ・Dysurie ・Algurie |
・Polyurie - > 2800 ml Harn/d, z.B. bei Diabetes insipidus, Polydipsie
・Oligurie - < 500 ml Harn/d, z.B. bei Exsikkose, akutem/chronischem Nierenversagen, Harnwegsobstruktion
・Anurie - < 100 ml Harn/d, z.B. bei Exsikkose, akutem/chronischem Nierenversagen, Harnwegsobstruktion
- häufiger Harndrang mit Ausscheidung jeweils kleiner Urinmengen ohne Erhöhung der Gesamtharnmenge, z.B. bei Zystitis
- erschwertes/schmerzhaftes Wasserlassen bei Blasenentleerungsstörungen, z.B. bei Prostatahyperplasie, Zystitis
・Algurie - schmerzhaftes Wasserlassen, z.B. bei Zystitis. |
|
|
akute Niereninsuffizienz |
- asymptomatisches Stadium - klinisches Erscheinungsbild geprägt durch die zugrunde liegende Erkrankung (z.B. Sepsis, Trauma). - Nierenfunktion ist noch normal - Dauer: Stunden bis Tage. |
|
|
akute Niereninsuffizienz |
- Abnahme oder Sistieren der Urinausscheidung, - Anstieg der Nierenretentionswerte - Isosthenurie („Harnstarre“) - Elektrolytstörungen (Hyperkaliämie) - periphere Ödeme - arterielle Hypertonie - Lungenüberwässerung („fluid lung“). - Dauer: Tage bis wenige Wochen. |
|
|
Isosthenurie ・Definition (2) |
- annäherndes Gleichbleiben der Harnkonzentration sowohl bei Durst als auch bei vermehrter Flüssigkeitszufuhr - Folge der mangelnden Konzentrations- und Verdünnungsfähigkeit bei Niereninsuffizienz |
|
|
akute Niereninsuffizienz |
- Regeneration der Tubuluszellen - Einstetzen der Diurese - Konzentrierungsfähigkeit der Niere noch reduziert - Polyurie (4–5 l/d) - Dehydratation und Elektrolytverlust |
|
|
akute Niereninsuffizienz |
- Hyperkaliämie - Lungenödem - Urämie - Infektionen (häufig nosokomiale Infektionen) - Azidose, Anämie, Hypertonie. |
|
|
akute Niereninsuffizienz |
- Labor - Radiologie - Nierenbiopsie - Fraktionelle Natriumexkretion
|
|
|
akute Niereninsuffizienz |
- Retentionswerten, Elektrolyten und Blutgasen - Blutkulturen Vd.a. Sepsis) - Messung des spezifischen Uringewichts bzw. der Urinosmolalität (Differenzierung zwischen prä- (konzentrierter Urin) und intrarenalem Nierenversagen) |
|
|
Retentionswerten ・Definition (3) |
- Kreatinin - Harnstoff - Cystatin C: |
|
|
Retentionswerten |
- im Muskel (konstitutionsabhängig) durch Abbau von Kreatinphosphat gebildet - in der gesunden Niere 100% glomerulär filtriert - ↑Serumkreatininwerte deuten auf eine Nierenfunktionsstörung hin - Spähter Marker: übersteigt erst dann die Normgrenze, wenn die glomeruläre Filtration <50 % liegt (darüber: „kreatininblinder Bereich“). |
|
|
|
- Endprodukt des Proteinstoffwechsels - Harnstoff eignet sich i.Allg. schlechter als Kreatinin, um die Nierenfunktion zu bestimmen. Ausnahme: akutes Nierenversagen, hier steigt Harnstoff vor Kreatinin. |
|
|
Retentionswerten |
- wird von kernhaltigen Zellen gebildet - Serumkonzentration korreliert mit der glomerulären Filtrationsrate - Kein Routinetest. |
|
|
akute Niereninsuffizienz |
- Sono → Ausschluss einer postrenalen Ursache und zur Differenzierung zwischen akutem (große Nieren) und chronischem (kleine, echodichte Nieren) Nierenversagen |
|
|
akute Niereninsuffizienz |
- Vd.a. intrarenales ANV |
|
|
Clearance ・Definition (2) (Formel) |
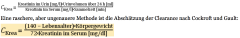
- beschreibt die Menge (ml/min) an Plasmavolumen, das von einem bestimmten Stoff pro Zeiteinheit gereinigt - GFR entspricht der Clearance von Substanzen, die frei glomerulär filtriert werden und tubulär weder rückresorbiert noch sezerniert werden (zb Kreatinin) |
|
|
akute Niereninsuffizienz |
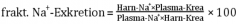
- entspricht der Natrium-Clearance, die ins Verhältnis zur Kreatinin-Clearance gesetzt wird
|
|
|
Fraktionelle Natriumexkretion ・Interpretation (8) (Tabelle) |

- prärenales ANV
→ gestörte Tubulusfunktion → Natriumrückresorption und Harnkonzentrierung gestört |
|
|
akute Niereninsuffizienz |
- Behandlung der zugrunde liegenden Erkrankung (Absetzen nephrotoxischer Medikamente, Verbesserung der Nierendurchblutung, etc) - Diurese - Korrektur der Serumelektrolyte - Nierenersatztherapie
|
|
|
akute Niereninsuffizienz |
- prärenales ANV → ausreichende Hydrierung - intrarenales ANV → Volumensubstitution eingeschränken → evtl. Diuretika (z.B. Furosemid) - Beim oligurischen ANV ist eine Diuresesteigerung (z.B. durch Furosemid) wichtig (Schleifendiuretika wie Furosemid sind die einzigen Diuretika, die auch bei eingeschränkter Nierenfunktion noch wirken) |
|
|
akute Niereninsuffizienz
|
- Hyperkaliämie → Kationenaustauscherharze (Resonium) → oder Insulin + Glukose
- metabolische Azidose → Bikarbonat |
|
|
Chronische Niereninsuffizienz ・Definition (1) |
- Irreversible Verminderung der glomerulären, tubulären und endokrinen Nierenfunktion. |
|
|
Chronische Niereninsuffizienz |
|
|
|
Chronische Niereninsuffizienz |
- progredienten Untergang funktionstüchtiger Nephrone → ↑GFR an den verbliebenen Nierenkörperchen → hämodynamischen Veränderungen (Erhöhung des intraglomerulären Drucks, Hyperperfusion, Hyperfiltration) schädigen das Kapillarendothel → ↑kapilläre Permeabilität (Proteinurie) → Proliferation von Mesangiumzellen und Ausschüttung von Wachstumsfaktoren → Fibrosierung und Funktionsverlust des Glomerulums |
|
|
Chronische Niereninsuffizienz |

- Bei jungen und nierengesunden Patienten beträgt die GFR ca. 100–120 ml/min, mit höherem Lebensalter nimmt sie physiologischerweise ab. |
|
|
Chronische Niereninsuffizienz |
- Poly- und Nykturie - Isosthenurie - Urämie - Hypertonie und Hypervolämie - renale Osteopathie - renale Anämie (↓EPO und Störung der Erythropoese durch Urämietoxine) - Störung des Elektrolythaushalts (Hyperkaliämie, Hyperphosphatämie, Hypokalzämie) - Störung des Säure-Basen-Haushalts (↓renale Ausscheidung von H+-Ionen) - gestörte Gonadenfunktion (Amenorrhö, Infertilität, Impotenz) |
|
|
Chronische Niereninsuffizienz |
- Labor - Urinanalyse - Radiologie |
|
|
Chronische Niereninsuffizienz |
- ↑Retentionswerte - ↓Kreatinin-Clearance - Elektrolytstörungen - metabolische Azidose - normochrome renale Anämie.
|
|
|
Chronische Niereninsuffizienz
|
- Proteinurie, Glukosurie sowie Urinsediment geben Hinweis auf die Ursache der chronischen Niereninsuffizienz. |
|
|
Chronische Niereninsuffizienz |
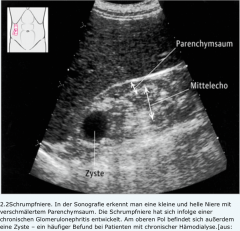
- Sonografie → Schrumpfnieren (morphologisches Endstadium chronischer Nierenerkrankungen) - Echokardiografie → Beurteilung des Perikards zum Ausschluss eines urämisch bedingten Perikardergusses oder einer Perikarditis. - Röntgen (Ausschluss einer renalen Osteopathie) |
|
|
Chronische Niereninsuffizienz |
- Therapie des Grundleidens - Aufhalten der Progredienz - Nierenersatztherapie - Nierentransplantation
|
|
|
Chronische Niereninsuffizienz |
- Vermeidung nephrotoxischer Substanzen - Blutdruckeinstellung - Eiweißrestriktion ((< 1 g/kg KG): Sie soll Hyperfiltration und Proteinurie mindern.) - Flüssigkeitszufuhr (Bei erhaltener Diurese sollte eine Trinkmenge angestrebt werden, die eine Diurese von ca. 2 l zur Folge hat) |
|
|
Chronische Niereninsuffizienz |
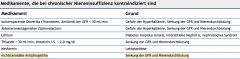
- Dosierung zahlreicher Medikamente muss reduziert werden, da es sonst bei erniedrigter Clearance durch die Niere zur Akkumulation mit erhöhten Nebenwirkungen kommt. |
|
|
Chronische Niereninsuffizienz |
- Zieldrücke → 130/80 mmHg bei NI mit Proteinurie < 1 g/d → 125/75 mmHg bei NI mit Proteinurie > 1 g/d. Für die antihypertensive Therapie werden aufgrund ihrer
- ACE-Hemmer → nephroprotektiven Wirkung) → alternativ Angiotensin-II-Rezeptor-Antagonisten → häufig in Kombination mit Diuretika. |
|
|
Chronische Niereninsuffizienz |
- Urämie - Renale Osteopathie - Renale Anämie |
|
|
Urämie ・Definition (1) |
- klinischer Symptomenkomplex bei Akkumulation von harnpflichtigen Substanzen im Blut |
|
|
Urämietoxine ・Definition (1) |
- Sammelbegriff für harnpflichtige Substanzen, die in erhöhter Konzentration toxisch wirken |
|
|
Urämie |
- In späten Stadien der Niereninsuffizienz werden die terminalen Endstrombahnen in Perikard, Magenschleimhaut und Lunge zur Entgiftung von Urämietoxinen herangezogen → fibrinösen Entzündungsreaktion in den Kapillarendothelien |
|
|
Urämie |
- Gastroenteropathie (Appetitlosigkeit, Übelkeit, Erbrechen, urämischer Fötor und Diarrhö) - periphere Polyneuropathie - Perikarditis/Pleuritis - Enzephalopathie (Konzentrationsstörungen, Kopfschmerzen, Bewusstseinseintrübung bis hin zum urämischen Koma) - Blutungsneigungen (Thrombozytopenie) - Anämie - Myopathie - Pruritus
|
|
|
Renale Osteopathie ・Definition (3) |
- Ossäre Veränderungen, die im Rahmen einer chronischen Niereninsuffizienz auftreten. → Ostitis fibrosa (High-Turnover-Osteopathie) → Osteomalazie und adyname Knochenerkrankung (Low-Turnover-Osteopathie) |
|
|
Renale Osteopathie |
- High-Turnover-Variante → ↑ PTH-Spiegeln und ↑Knochenstoffwechsel - Low-Turnover-Variante → Osteomalazie → adyname Knochenerkrankung |
|
|
High-Turnover-Variante ・Pathophysiologie (4) |
- Stimulation der PTH-Synthese in den Epithelkörperchen durch → ↓1,25-(OH)2-Vitamin-D3-Synthese (↓gastrointestinale Kalzium Aufnahme + ↓suppressive Wirkung auf Epithelkörperchen) → ↓Phosphatausscheidung (eingeschränkte Ausscheidungsfunktion der Niere) → Bildung von Kalziumphosphatkomplexen (↓Kalziumspiegel im Serum)) - Ausserdem ↓renale PTH-Eliminierung |
|
|
Low-Turnover-Variante ・Pathophysiologie (2) |
- Osteomalazie → Mineralisationsstörung des Osteoids - adyname Knochenerkrankung → Geringe Aktivität der Knochenzellen |
|
|
renale Osteopathie ・Pathophysiologie (8) |
- Retention von Phosphat → Bildung von Kalziumphosphatkomplexen → ↓Kalziumspiegel im Serum → ↑PTH → Freisetzung eines Fibroblast Growth Factors 23 (FGF-23) aus den Osteozyten → ↓Kalzitriolsynthese → negative Kalziumbilanz im Knochen - ↓1,25-(OH)2-Vitamin-D3-Synthese in den Nieren |
|
|
renale Osteopathie |
- Beschwerden nur bei 5–10 % der Patienten - schlecht lokalisierbare Knochenschmerzen - Spontanfrakturen (va Rippen-, Wirbelkörper- und Hüftgelenksbereich) - Muskelschwäche |
|
|
renale Osteopathie |
- Labor - Radiologie - Knochenbiopsie |
|
|
renale Osteopathie |
- Serumaluminiumspiegel - Zeichen des sekundären Hyperparathyreoidismus → PTH ↑ → AP ↑ → Phosphat↑ → Kalzium↓ |
|
|
renale Osteopathie |
- radiologische Zeichen einer renalen Osteopathie bei ca. 30 % - Zeichen des Sekundären Hyperparathyreoidismus - Zeichen der Osteomalazie
|
|
|
renale Osteopathie |
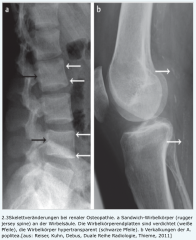
- Verdichtung der Boden- und Deckplatte bei gleichzeitiger zentraler Rarefizierung („rugger jersey spine“) In der Wirbelsäule - subperiostale Knochenresorptionszonen in den Fingerphalangen - extraossäre Verkalkungen (z.B. Media der Arterien, periartikuläres Weichteilgewebe) |
|
|
renale Osteopathie |
- Demineralisation - Looser-Umbauzonen - Spontanfrakturen |
|
|
Looser-Umbauzonen ・Definition (3) |
- Radiologisch sichtbare Aufhellungsstreifen im Röhrenknochen - Zustandekommen durch Auflockerung des kristalloiden Systems (Entmineralisierung) und kompensatorischer Bildung von osteoidem Gewebe - Kann zu Frakturen führen |
|
|
renale Osteopathie
|
- High-Turnover-Osteopathie → schmale, aufgelockerte Kompakta → subperiostale Usuren und Zysten. → Wirbelsäulenveränderungen mit betonten Grund- und Deckplatten (rugger jersey spine).
- Osteomalazie → Osteoidvermehrung mit verminderter Kalzifikation |
|
|
renale Osteopathie |
- Parathyreoidektomie - Pharmakotherapie |
|
|
renale Osteopathie |
- Indiziert bei High-Turnover-Form - cave: zu starke Senkung des PTH-Spiegels (< 150 pg/ml) begünstigt das Auftreten einer adynamen Osteopathie |
|
|
renale Osteopathie |
- Desferoxamin-Therapie - Phosphatbinder - Kalzitriol - Cinacalcet
|
|
|
renale Osteopathie |
- indiziert bei bei eingetretener aluminiuminduzierter Osteopathie |
|
|
renale Osteopathie |
- ↓Serumphosphatspiegel - Keine aluminiumhaltiger Phosphatbinder (Vermeidung der aluminiuminduzierten Osteopathie) |
|
|
renale Osteopathie |
- ↑enterale und renale Kalziumreabsorption (↓PTH-Synthese) - ↑enterale Phosphatreabsorption → ↑Kalziumphosphatprodukt → Mikroverkalkungen insbesondere in den Koronargefäßen → Kalzitriol nur bei zuvor korrigierten und weiterhin engmaschig kontrollierten Kalzium- und Phosphatwerten |
|
|
renale Osteopathie |
-↑Sensitivität des Kalziumsensors der Epithelkörperchen → bessere Hemmung der PTH-Sekretion durch das Serumkalzium - Cave: zu starkes Absenken: adyname Knochenerkrankung |
|
|
renale Anämie ・Definition (1) |
- normochrome, normozytäre, hyporegenerative Anämie, die sich als Folge der chronischen Niereninsuffizienz entwickelt. |
|
|
renale Anämie |
- Knochenmarkfibrose (sekundären HPT und Aluminiumüberladung) |
|
|
renale Anämie |
- klassische Anämie Symptomatik - Café-au-Lait-Farbe der Haut (Ablagerung von Urämietoxinen in der Haut und gleichzeitige anämiebedingte Blässe). |
|
|
renale Anämie |
- Eisenmangelanämie bei dialysepflichtigen Patienten (hypochrom, mikrozytär; Eisen + Ferritin ↓) |
|
|
renale Anämie |
- rekombinantes humanes (rhu) EPO |
|
|
renale Anämie |
- symptomatische renale Anämie bei einem Hämatokrit < 30 %. |
|
|
Nierenersatzverfahren ・Indikation bei akuter Niereninsuffizienz (5) |
- urämische Symptome → Hyperkaliämie (K+ > 6 mmol/l) → metabolische Azidose - therapierefraktäres Lungenödem
|
|
|
Nierenersatzverfahren
|
- urämische Symptome |
|
|
Nierenersatzverfahren |
- Hämodialyse (80%) - Hämofiltration - Peritonealdialyse |
|
|
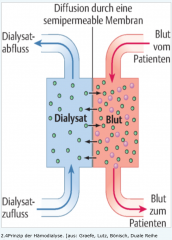
Hämodialyse ・Definition (5) |
- Diffusion gelöster Stoffe über eine semipermeable Membran. - passiver Stoffaustausch entlang eines chemischen Konzentrationsgradienten zwischen 2 Flüssigkeitskompartimenten (Blut ↔ Dialysatflüssigkeit) - Reduktion der Plasmakonzentrationen nierenpflichtiger Stoffe - Anreicherung substitutionspflichtiger Stoffe im Serum (zb Kalzium und Bikarbonat) - Filtration überschüssigen Plasmawassers zusammen mit darin gelöstem Natrium |
|
|
Hämodialyse |
- Anlegen arteriovenöse Fistel (Häufigste Form: Cimino-Brescia-Shunt zwischen A. radialis und V. cephalica) einige Wochen bis Nutzbar (Notfall zentralvenösen Zugang (z.B. Shaldon-Katheter)) - Hämodialyse erfolgt 3-mal/Woche für jeweils 4–8 h |
|
|
Hämofiltration ・Defintion (2) |
- Aufbau eines hydrostatischen Druckgradienten um Plasmawasser aus dem Blut abzupressen - Konzentrationssenkung der ausscheidungspflichtigen Stoffe (Kreatinin, Harnstoff, Elektrolyte etc.) durch Verdünnungseffekt mit isotonischer Elektrolytlösung |
|
|
Peritonealdialyse |
- Peritoneum als semipermeable Membran - kaliumfreie, Elektrolytgehalt des Serums angepasste Glukoselösung, welche über einen Katheter in die Bauchhöhle gegeben wird als Dialysatflüssigkeit - kontinuierlich über den Tag verteilt (CAPD) - maschinell während der Nacht (CCPD) |
|
|
Unterschiede ・Hämodialyse (1) ・Hämofiltration (2) ・Peritonealdialyse (7) |
・Hämodialyse - bei der Entfernung kleinmolekularer Stoffe effektiver
- bei der Entfernung größerer Proteine (bis ca. 35 kDa) effektiver - zur schonenden Therapie einer Überwässerung besser geeignet
・Peritonealdialyse - fehlenden Blutverluste - geringerer Zeitaufwand - größere Mobilität - Möglichkeit einer parallelen Nutzung der verbleibenden Nierenfunktion - erhöhten Peritonitisgefahr - Eiweißverlust über das Dialysat - ineffektive Therapie einer Überwässerung
|

