![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
62 Cards in this Set
- Front
- Back
|
Venöses Gefässystem ・Einteilung (5) (Bild)
|
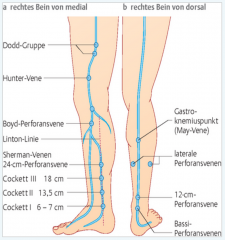
- oberflächliches Venensystem (suprafaszial) - tiefes Venensystem (subfaszial) - transfasziales Venensystem (Vv. perforantes durchbohren Faszia superficialis) → Cockett-Perforansvenen: 5-20cm oberhalb Fusssohle auf Linton-Linie (Maleolus med. – Kniekehelenmitte) → Boyd-Perforansvenen: Handbreite unter Kniekehle (Verbindung V. saphena magna und Vv.tibiales) → Dodd-Perforansvenen: Adduktorenkanal (Verbindung V. saphena magna mit V. femoralis) |
|
|
Venöses Gefässystem ・Blutfluss (3) (Bild) |
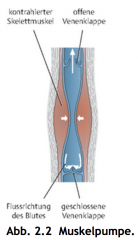
- Blut aus Haut und Subkutis wird in oberflächlichen Venen gesammelt und über Perforansvenen zu den tiefen Venen gebracht - Extremitäten Venen haben halbmondförmige Klappen - Durch Muskelkontraktion (Muskelpumpe) werden die distalen Klappen gschlossen und die proximalen Geöffnet (Bei Entspannung umgekehrt) und das Blut kann zum Herzen hin abtransportiert werden. |
|
|
Venöses Gefässystem ・Erkrankungen des oberflächlichen und transfaszialen Venensystems (2) |
- primäre Varikosis - Thrombophlebitis |
|
|
Venöses Gefässystem ・Erkrankungen des tiefen Venensystems (3) |
- Phlebothrombose (TVT) - postthrombotisches Syndrom (Spätkomplikatino TVT) - chronisch-venöse Insuffizienz |
|
|
Erkrankungen des Venösen Gefässystems ・Ätiopathogenese (Tabelle) |
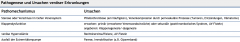
- Gemeinsamkeit: gestörter Rücktransport zum Herzen |
|
|
Strömungsinsuffizienz ・Retrograd (4) ・Anterograd (3) |
- Retrograd → Störung der Venenklappen der tiefen Beinvenen → Eingeschränkte Muskelpumpfunktion → Blutstau in der Periphere (venöses Pooling) → Abfluss über oberflächliches Venensystem
- Anterograd → strukturelle oder funktionelle Abflussstörung → Blut kann nicht ungehindert über tiefe Venen abfliesen → Kompensatorische Kollateralenbildung zu oberflächlichen Venen
|
|
|
Varikosis (Krampfadern) ・Definition (2) |
- Unregelmässige, sackförmige oder zylindrische Erweiterungen der oberflächlichen Venen mit geschlängeltem Verlauf - Am häufigsten an UE |
|
|
Varikosis (Krampfadern) ・Epidemiologie (3) |
- 30% Erwachsener Stammvarikosen - 80% Besenreisser/retikuläre Varizen - ♂1:3♀ |
|
|
Varikosis (Krampfadern) ・Einteilung (2) |
- Primäre Varikosis (90%) → Ursache unbekannt → angeborene oder Erworbene Störung der Klappenfunktion
- Sekundäre Varikosis (10%) → sekundäre Genese → am häufigsten chronische Abflusstörung der tiefen Venen (Phlebothrombose) (Kompensatorische Kollateralenbildung) → seltener Volumenüberlastung (Arteriovenöse Fistel, RechtsHI) |
|
|
Varikosis (Krampfadern) ・Krampfadertypen (5) (Tabelle) |
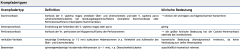
|
|
|
Stammvarikose ・Definition (1) |
- Varikosis der V. saphena magna (medialer Ober- und Unterschenkel) und/oder V. saphena parva (Unterschenkelrückseite) (oberflächliche Venen) |
|
|
Stammvarikose ・Einteilung (2) (Bild) |
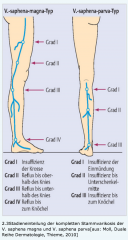
- komplette Stammvarikose → Mündungsklappeninsuffizienz (proximaler Insuffizienz Punkt (Beginn der varikösen Erweiterung) im Bereich der Mündungsklappe → Ausprägung abhängig von distalem Insuffizienz Punkt (Stelle ab der die Klappen wieder normal schliessen)
- inkomplette Stammvarikose → prox. Insuffizienzpunkt distal der Mündungsklappe → Perforansinsuffizenz |
|
|
Stammvarikose ・Pathogenese (7) |
- insuffiziente Mündungsklappe (zwischen tiefen und oberflächlichen Venen) → Blut fliest in Oberflächliche Venen → distaler Insuffizienzpunkt → Perforansäste → tiefe Venen (kompensiert) → Herz → teife Venen (dekompensier,Volumenüberlastet) → venöse Hypertonie → chronisch venöse insuffizienz → Rezirkulationskreislauf
|
|
|
Varikosis (Krampfadern) ・Diagnostik (3) |
- farbcodierte Duplexsonografie (retrograder Blutstrom während Vasalva) - Kompressionssonografie (Venen ohne Thrombus sind komplett Komprimierbar) - Phlebographie (iv Kontrastmittel-Rx bei unklarer Sono) |
|
|
Varikosis (Krampfadern) ・Therapie (2) |
- konservative Therapie - operative Therapie |
|
|
Varikosis (Krampfadern) ・konservative Therapie (3) |
- Kompressionsstrümpfe - Muskelpumpentraining - Skleorsierung aus kosmetischen Gründen (> 50% rezidiv) |
|
|
Varikosis (Krampfadern) ・operative Therapie (2) |
- Entfernen von aller insuffizeineten Venenanteile eines rezirkulationskreislaufes - Schonung suffizienter Anteile für Bypass-OPs |
|
|
Varikosis (Krampfadern) ・operative Therapieindikation (3) |
- hämodynamisch relevante Varizen mit Verbindung zum tiefen Venensystem - Varizenkomplikationen - Durchgängigkeit und Funktionalität des tiefen Venensystems |
|
|
Thrombophlebitis ・Definition (2) |
- akuter thrombotischer Verschluss oberflächlicher Venen mit begleitender Entzündung der Venenwand - 90% als Varikophlebitis in varikös vorgeschädigten Venen |
|
|
Thrombophlebitis ・Sonderformen (2) |
- Thrombophlebitis migrans/saltans → Münzgrosse Rötungen im Verlauf nicht varrikösveränderter Venen die sich kontinuierlich entlang einer Vene ausbreiten (migrans) oder die von einem Abschnitt zum nächsten springen (saltans) → oft zeichen für Thrombangitis obliterans oder paraneoplastisches Leiden (50%)
- Morbus Mondor → strangförmige Thromboplebitis am lateralen Thorax nach Trauma oder Entzündung im Brustraum |
|
|
Thrombophlebitis ・Klinik (2) |
- druckszhafter, verdickter Venenstrang - Keine Beinschwellung da Abfluss über tiefe Venen (in 20% progression zu tiefer Beinvenenthrombose) |
|
|
Thrombophlebitis ・Therapie (5) |
- viel Bewegen - frisch: Stichinzision + Kompressionsverband - alt (>7d): Kompressionsvernband + Mobilisation - prophylaktische Heparinisierung: bei Betlägerigem Pat und Lokalisation an Mündungstellen V. saphena - Therapeutisch Heparinisierung: bei Übergriff auf tiefes Venensystem |
|
|
Phlebothrombose (tiefe Venenthrombose) ・Definition (2) |
- Thrombose im Bereich des tiefen Venensystems - 90% UE |
|
|
Phlebothrombose (tiefe Venenthrombose) ・Pathogenetische Grundlagen (3) (Tabelle) |
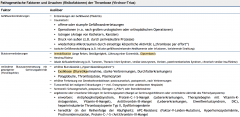
- Virchow-Trias (3 Ursachen für Thrombose) → Endothelschädigung (va arteriell) → ↓Blutströmungsgeschwindigkeit (va venös) → Veränderung der Blutzusammensetzung |
|
|
Phlebothrombose (tiefe Venenthrombose) ・Thrombusformen (4) |
- Abscheidungsthrombus - Gerinnungsthrombus - Gemischter Thrombus - Hyaliner Mikrothrombus |
|
|
Thrombusformen ・Abscheidungsthrombus (6) |
- Bildung über Endothelläsionen - Thrombozytenaggregate (Weisser Plättchenthrombus) - Thrombus wächst weiter aus Fibrinnetz, Leukozyten und Erythrozyten - Stabil, gute Wandhaftung - Typisch im art. System - häufig inkomplette Stenose
|
|
|
Thrombusformen ・Gerinnungsthrombus (roter Thrombus) (5) |
- Bildung durch intravasales Abflusshindernis (Stase) - stehende Blutsäule gerinnt zu einem Homogenen erythrozytenhaltigem rotem Thrombus - Sehr instabil (gefährliche Emboliequelle) - Typisch im ven. System - häufig komplette Stenose
|
|
|
Thrombusformen ・Gemischter Thrombus (3) |
- Kopf aus Abscheidungsthrombus - sekundäre Stase und anlagerung eines Gerinnungsthrombus - Zwiebelschichtartige Schichtung |
|
|
Thrombusformen ・Hyaliner Mikrothrombus (2) |
- zerfallene Thrombozyten und Fibrin bilden hyaline, eosinrote kleine Gerinsel - morphologisches Korrelat einer Verbrauchskoagulopathie
|
|
|
Phlebothrombose (tiefe Venenthrombose) ・Pathophysiologie (5) |
- Distal des Thrombus: Blutrückstau → venöse Hypertonie → Ödeme → Volumenbelastung → Sekundäre Klappeninsuffizinez (sekundäre Varikosis)
|
|
|
Phlebothrombose (tiefe Venenthrombose) ・Komplikationen (2) |
- venöse Thromboembolie - postthrombotisches Syndrom |
|
|
Phlebothrombose (tiefe Venenthrombose) ・Diagnostik (2) |
- Thrombophilliediagnostik - Tumorsuche |
|
|
Phlebothrombose (tiefe Venenthrombose) ・Thrombophilliediagnostik (7) |
- APC-Resistenz - Faktor-V-Leiden - Prothrombin 20210 Leiden - Protein-C und -S Aktivität - AT III - Faktor-VII-Aktivität - Phopholipidantikörper |
|
|
Thrombophilliediagnostik ・Indikation (4) |
- < 50J - Trotz Antikoagulation - ungewöhnliche Lokalisation - Vorraussetzung: 3 Mo nach Thrombose, keine orale Antikonzeptiva |
|
|
Phlebothrombose (tiefe Venenthrombose) ・Prophylaxe (2) |
- Primärprophylaxe - Sekundärprophylaxe (nach stattgefundener Thrombose) |
|
|
Phlebothrombose (tiefe Venenthrombose) ・Primärprophylaxe (5) |
- Frühmobilisierung nach OP - Bewegungsübungen - Kompressionstherapie - Absetzten Thrombosefördernde Medikamente - niedermolekulare Heparine (Thromboxytenaggregationshemmer wie ASS und clopidogrel sind im venösen System unwirksam) |
|
|
Phlebothrombose (tiefe Venenthrombose) ・Sekundärprophylaxe (1) (Tabelle) |
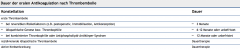
- orale Antikoagulation (Vitamin-K-Antagonisten) |
|
|
Tiefe Beinvenenthrombose (TVT) ・Epidemiologie (2) (Bild) |
- Häufiger von proximal nach distal (Oberschenkel 10%, Poplitea 20&, Unterschenkel 60%) - 2/3 linkes Bein (20% May-Thurner-Syndrom: V. iliaca communis sinistra wird von A. iliaca communis dextra überkreuzt → Einmündung in Hohlvene von Beckensporn gesöumt) |
|
|
Tiefe Beinvenenthrombose (TVT) ・Einteilung (3) |
- Ein-Etagen-Thrombose - Mehr-Etagen-Thrombose - Transfasziale Thrombose: epifaszialer Thrombus bircht ins tiefe Venensystem ein |
|
|
Tiefe Beinvenenthrombose (TVT) ・Klink (8) (Bild) |
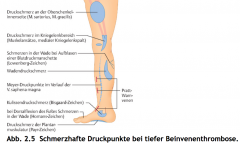
- Ödem - Asymptomatisch – Szhaft (muskelkater) - Szhafte Druckpunkte - zyanotische Verfärbung - Überwärmung - Sz↑ bei Tieflagerung - Pratt-Warnvenen (Kollateralen über Schienbeinkante) - teilw. subfebrile Temp |
|
|
Tiefe Beinvenenthrombose (TVT) ・Diagnostik (4) |
- Wells-Score - Labor - Duplexsonografie - CT-/MR-Phblebografie |
|
|
Tiefe Beinvenenthrombose (TVT) ・Wells-Score (10) |

- Wells-Score entscheidet über weitere Diagnostik - Hohe Wahrscheinlichkeit → Angio-CT → Nachweis/Ausschluss - Niedrige/mittlere Wahrscheinlichkeit → Bestimmung der D-Dimere - Negative D-Dimere → Ausschluss - Positive D-Dimere → Angio-CT → Nachweis/Ausschluss |
|
|
Tiefe Beinvenenthrombose (TVT) ・Labor (3) |
- D-Dimer → nicht spezifisch für Thrombose → Abbauprodukt der Fibrinnetze bei jedem Fibrinolytischem Vorgang → Kein D-Dimer → wahrscheindlich keine Thrombose |
|
|
Tiefe Beinvenenthrombose (TVT) ・Duplexsongraphie (3) (Bild) |
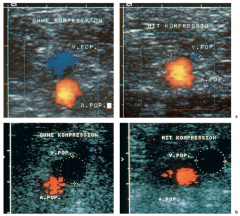
- Kompressionszeichen - Blutfluss (inkl. Vasalva) - Phlebographie (iv Kontrastmittel-Rx bei unklarer Sono) |
|
|
Tiefe Beinvenenthrombose (TVT) ・CT-/MR-Phblebografie (5) |
- erweitertes Lumen - umflossener Füllungsdefekt - keine Kontrastmittelanreicherung (kompletter Verschluss) - postthrombotische Abschnitte Hypodens - Kollateralgefässe |
|
|
Tiefe Beinvenenthrombose (TVT) ・DD (Tabelle) |

|
|
|
Tiefe Beinvenenthrombose (TVT) ・Therapie (3) |
- Akuttherapie - Erhaltungstherapie - Rekanalisationstherapie |
|
|
Tiefe Beinvenenthrombose (TVT) ・Akuttherapie (2) |
- Antikoagulation mit NMH (oder Fondaparinux) (lange halbwertszeit: 1-2xd) - Bei schwerer NI UFH iv |
|
|
Tiefe Beinvenenthrombose (TVT) ・Erhaltungstherapie (4) |
- Vitamin-K-Antagonisten - überlappend mit NMH am 1. oder 2. Behandlungstag beginnen für 3 M - Heparin bis INR 2-3 - Neue Antikoagulazien: Rivaroxaban (Faktor-Xa-Inhibitor) |
|
|
Tiefe Beinvenenthrombose (TVT) ・Rekanalisationstherapie (2) |
- medikamentöse Lysetherapie (Streptokinas, Urokinase, tPA) → < 7-10d alte TVT → höheres Blutungsrisiko als Heparin aber Rekanalistaion - Interventionell-operative Verfahren → invasive Thrombektomie → Indikation: Phlegmasia coerulae dolens, V. cava betroffen, Beckenvenenthrombose (descendierend) + KI Lysetherapie |
|
|
Paget-von-Schroetter-Syndrom ・Definition (2) |
- akute Thrombose der Vena axillaris oder Vena subclavia (2%) - Trias: Schwellung, Sz, Zyanose in Schulter, Ober- und Unterarm |
|
|
Phlegmasia coerulea dolens ・Definition (6) |
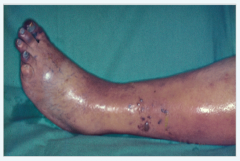
- fulminant verlaufende TVT mit thrombosierung sämtlicher Venen einer Extremität - Rasche Ödembildung - ↓Blutfluss - heftige SZ, Schwellung und zyanotische Färbung - Therapie: sofortige Thrombektomie, Fasziotomie (Druck↓) und Antikoagulation - Hohe Letalität (20-50%) und Amputationsgefahr (10-50%) |
|
|
Organvenenthrombose ・Übersicht (Tabelle) |

|
|
|
Postthrombotisches Syndrom ・Definition (3) |
- Spätkomplikation einer tiefen Becken- oder Beinvenenthrombose - 30% bis 50% bei Mehretagen - Prävalenz kann gesenkt werden beo frühzeitiger und konsequenter Versorgung der Thrombose |
|
|
Postthrombotisches Syndrom ・Pathophysiologie (3) |
- nicht vollständig aufgelöster Thrombus und/oder Venenklappenschädigung → ↑venöse Hypertonie → Sekundäre Varikosis |
|
|
Postthrombotisches Syndrom ・Klinik (5) (Tabelle) |
- Schweregefühl - Krämpfe - SZ - Juckreiz - Parästhesien |
|
|
Chronisch venöse Insuffizienz (CVI) ・Definition (1) |
- Zusammenfassung der klinischen Folgen einer persistierenden venösen Hypertonie |
|
|
Chronisch venöse Insuffizienz (CVI) ・Pathogenese (6) |
- Venöse Hypertonie → Blutstauung in den Kapillaren → perivaskuläres Ödem → Proliferation von BGWzellen → Fibrosierung → ↓Perfusion
|
|
|
Chronisch venöse Insuffizienz (CVI) ・Klinik (2) (Tabelle) |
- Ödemneigung - Hautveränderungen |
|
|
Chronisch venöse Insuffizienz (CVI) ・Hautveränderungen (Bild) |
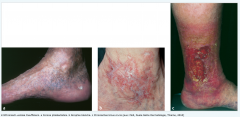
|
|
|
Chronisch venöse Insuffizienz (CVI) ・Komplikationen (2) |
- arthrogenes Satuungssyndrom (Fibrosierung schränkt Beweglichkeit im oberen Sprunggelenk inkl. Muskelpumpe) ein) - chronisches Faszienkompressionssyndrom (narbiger Umbau der Fascia cruris am Unterschenkel arterielle Durchblutungsstörungen mit Nekrosen und zirkulären Ulzerationen) |
|
|
Chronisch venöse Insuffizienz (CVI) ・Therapie (5) |
- keine kausale Therapie - Verhinderung von Komplikationen - Kompressionstherapie - aktivierung Muskelpumpe - Stehen, Liegen und kalt |

