![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
36 Cards in this Set
- Front
- Back
|
HIV-Infektion ・Definition (1) |
- ruft nach einer unterschiedlich langen Latenzphase einen erworbenen Immundefekt hervor, der v.a. auf den sukzessiven Verlust CD4-tragender Helferlymphozyten zurückzuführen ist. |
|
|
AIDS ・Definition (2) |
- stellt das Spätstadium der HIV-Infektion (Kategorie C, CDC) dar und ist insbesondere durch das Auftreten opportunistischer Infektionserkrankungen charakterisiert. - Die Erkrankung ist kausal nicht therapierbar und endet immer letal. |
|
|
HIV-Infektion ・Erreger (4) |
- humanes Immundefizienzvirus (HIV) - Retrovirus aus der Gruppe Lentiviren - 2 unterschiedliche Typen → Typ-I-Infektionen (3 Hauptgruppen: M, N, O) (Häufiger) → Typ II (va Westafrika) - Infiziert sich ein Mensch mit mehreren (Sub-)Typen, ist die Entstehung neuer Rekombinanten, sog. „circulating recombinant forms“ (CRFs), möglich. |
|
|
HIV-Infektion ・Epidemiologie (2) |
- 60 % der Infizierten leben in Afrika - 20 % in Südostasien. |
|
|
HIV-Infektion ・Übertragung (2) |
- Virus ist in allen Körperflüssigkeiten vorhanden (v.a. Blut, Sperma, Vaginalsekret und Muttermilch) - Eine Übertragung über Tröpfcheninfektion, Hautkontakt, normales familiäres Zusammenleben oder Vektoren ist ausgeschlossen. |
|
|
HIV-Infektion ・Pathogenese (10) (Bild) |
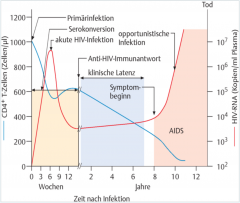
- Viren gelangen über Schleimhautdefekte in den Organismus → HI-Virus kann ausschließlich Zellen mit dem CD4-Oberflächenmolekül infizieren (dendritische Zellen, T-Helferzellen, Makrophagen/Monozyten und Mikroglia) → von Langhans-Zellen aufgenommen → regionäre Lymphknoten → Bindung an CD4-Rezeptor auf T-Lymphozyten → Zerstörung der CD4-positiven T-Helferzellen (zytopathischer Viruseffekt + Immunantwort des infizierten Organismus) → Virus Ausbreitung über die Lymphbahnen in periphere Organe und das ZNS und sukzessive Lyse der T-Helferzellen → Solange das lymphatische Gewebe den ständigen Verlust an T-Lymphozyten ausgleichen kann, bleibt die Infektion subklinisch → T-Zell-Verlust Überschreitet die Kompensationsfähigkeit (Schwellenwert: < 200 Zellen/μl) → opportunistischer Infektionen und Tumoren bemerkbar |
|
|
HIV-Infektion ・Inkubationszeit (2) |
- serologische Definition (Zeitraum zwischen Infektion und dem Auftreten von Antikörpern gegen retrovirale Proteine) → 1–3 Monate
- klinische Definition ( Zeitraum zwischen Infektion und der Manifestation von AIDS) → 4–15 Jahre |
|
|
HIV-Infektion ・CDC-Klassifikation der HIV-Infektion |
- Stadium A (akute HIV-Infektion) - Stadium B (symptomatische HIV-Infektion) - Stadium C (AIDS)
- A1, B1, C1: T-Helferlymphozyten > 500/μl - A2, B2, C2: T-Helferlymphozyten: 200–499/μl - A3, B3, C3: T-Helferlymphozyten < 200/μl |
|
|
CDC-Klassifikation Stadium A ・Symptome |
- akutes retrovirales Syndrom - asymptomatische Latenzphase - persistierende generalisierte Lymphadenopathie (Lymphadenopathie-Syndrom, LAS) |
|
|
akutes retrovirales Syndrom ・Definition (3) |
- Bei 50–90 % - 1–6 Wochen p.i. mononukleoseähnliches Krankheitsbild (Lymphadenopathie, Fieber, Angina, makulopapulösem Exanthem, Glieder- und Muskelschmerzen, Splenomegalie, Leukozytopenie und Diarrhö) - Selbstlimitierender Verlauf innerhalb 5–30 Tagen |
|
|
asymptomatische Latenzphase ・Definition (4) |
- Folgt auf akutes retrovirales Syndrom - Patienten sind klinisch gesund, aber infektiös - Dauer liegt im Mittel bei 10 Jahren - Progressionsrisiko kann mithilfe der Viruslast (= RNA-Kopien/ml Plasma) abgeschätzt werden. |
|
|
persistierende generalisierte Lymphadenopathie ・Definition (4) |
- generalisierte Lymphadenopathie - Beteiligung von ≥ 2 extrainguinalen Lymphknotenstationen - > 3 Monate - keine Allgemeinsymtome |
|
|
CDC-Klassifikation Stadium B ・Symptome (7) |
- febrile Temperatur (> 38,5°C) - ungewollter Gewichtsverlust (5–10 % des Ausgangswerts) - chronische Diarrhö (> 1 Monat) - HIV-assoziierte periphere Neuropathie - idiopathische thrombozytopenische Purpura - opportunistische Infektionen → orale und vulvovaginale Candidiasis (persistierend, rezidivierend, therapieresistent) → Herpes zoster (> 1 Dermatom, Augenbefall, rezidivierend) → Listeriose → bazilläre Angiomatose → multiple Mollusca contagiosa → orale Haarzellleukoplakie - Tuben-/Ovarialabszess, zervikale Dysplasie oder zervikales Carcinoma in situ |
|
|
CDC-Klassifikation Stadium C ・Symptome (4) |
- AIDS-definierende Erkrankungen → Wasting-Syndrom → HIV-assoziierte Enzephalopathie (HIV-Demenz) → opportunistische Infektionen - Malignome |
|
|
AIDS-definierende Erkrankungen ・Wasting-Syndrom (3) |
- ungewollter Gewichtsverlust > 10 % des Ausgangswerts - chronische Diarrhö ohne andere Ursache (> 1 Monat) - Abgeschlagenheit (> 1 Monat) |
|
|
AIDS-definierende Erkrankungen ・HIV-assoziierte Enzephalopathie (2) |
- progrediente ZNS-Entzündung durch Infektion der Mikroglia - subkortikale, langsam fortschreitende Demenz mit kognitiven, motorischen (Gangstörungen), emotionalen und (selten) vegetativen Defiziten (- DD: zerebrale Toxoplasmose, progressive multifokale Leukoenzephalopathie) |
|
|
AIDS-definierende Erkrankungen ・opportunistische Infektionen (14) |
- parasitäre Infektionen → zerebrale Toxoplasmose → chronische Kryptosporidiose (> 1 Monat)
- bakterielle Infektionen → rezidivierende Pneumonien innerhalb 1 Jahres → atypische Mykobakteriose und Tuberkulose → Salmonellensepsis
- virale Infektionen → Zytomegalieinfektion (Retinitis, Pneumonie, Enzephalitis, Kolitis) → Herpes-simplex-Infektionen (chronische Schleimhautulzera, Ösophagitis, Pneumonitis, HSV-Enzephalitis) → progressive multifokale Leukoenzephalopathie (JC-Virus)
- Pilzinfektionen → Pneumozystis-jiroveci-Pneumonie → systemische Candidiasis (Ösophagitis, Pneumonie, Sepsis) → Kryptokokkose (pulmonal und extrapulmonal) → Histoplasmose (extrapulmonal und disseminiert) → chronische Isospora-belli-Infektion (> 1 Monat) → Kokzidioidomykose (extrapulmonal oder disseminiert) |
|
|
CDC-Klassifikation Stadium C ・Malignome (3) |
- Kaposi-Sarkom (hervorgerufen durch HHV8; häufig generalisierter Verlauf (auch pulmonal und gastrointestinal); DD: bazilläre Angiomatose durch Bartonella henselae
- Non-Hodgkin-Lymphome vom B-Zell-Typ → systemische NHL (Burkitt-Lymphom oder immunoblastisches Lymphom; assoziiert mit EBV-Reaktivierung) → Primary-Effusion-Lymphome (Lymphome der Körperhöhlen wie Pleura, Perikard, Peritoneum; assoziiert mit HHV8) → primär zerebrales Lymphom (assoziiert mit EBV-Reaktivierung)
- invasives Zervixkarzinom und Analkarzinom (Assoziation mit onkogenen HPV (HPV16)) |
|
|
HIV-Infektion ・Diagnostik (5) |
- Erregernachweis - Virusquantifizierung - Bestimmung der CD4-T-Helferlymphoyztenanzahl - Genotypische HIV-Resistenzbestimmung - Weitere Serologie |
|
|
HIV-Infektion ・Erregernachweis (2) |
- Indirekter Erregernachweis („HIV-Test“) - Direkter Virusnachweis |
|
|
Indirekter Erregernachweis („HIV-Test“) ・Definition (3) |
- Serologische Suche nach Antikörper - Suchtest - Bestätigungstest |
|
|
Indirekter Erregernachweis („HIV-Test“) ・Suchtest (3) |
- „Antikörper-Screening“ mithilfe eines HIV-ELISAs - Sensitivität: gut jedoch in den ersten 6–12 Wochen falsch negative Ergebnisse durch die diagnostische Lücke möglich (erst nach 12 Wo haben 95% genug AK gebildet) - Spezifität: in seltenen Fällen werden falsch positive Ergebnisse beobachtet → Bestätigungstest |
|
|
Indirekter Erregernachweis („HIV-Test“) ・Bestätigungstest (3) |
- Western-Blot - Nachweis Antikörper gegen verschiedene spezifische Virusproteine (hoch spezifisch) - positives Ergebnis sollte durch eine 2. Probe bestätigt werden (Ausschluss einer Probenverwechslung) |
|
|
Direkter Virusnachweis ・Definition (3) |
- Elektronenmikroskopie, Virusisolation und Nukleinsäurenachweis-Test (NAT) - NAT kann Virusbestandteile mittels PCR bereits 10–15 Tage p.i. nachweisen (sehr teuer → keine Routinediagnostik) - negatives Ergebnis schließt stattgehabte Infektion nicht aus. |
|
|
Virusquantifizierung ・Definition (4) |
- erfolgt u.A. mittels PCR - Angaben in Virusäquivalente/ml Plasma oder RNA-Kopien/ml Plasma - Aussage über die replikative Virusaktivität (Therapie- und Verlaufskontrolle, prognostische Aussage) - Nachweisgrenze: 20–50 Kopien/ml |
|
|
Bestimmung der CD4-T-Helferlymphoyztenanzahl ・Definition (3) |
- erfolgt durchflusszytometrisch - Normwert liegt für Erwachsene zwischen 650 und 1250 Zellen/μl - Auskunft über das Ausmaß der Immunschwäche (Prognosemarker) |
|
|
Genotypische HIV-Resistenzbestimmung ・Definition (1) |
- Durchführung zu Beginn der Therapie oder bei Therapieversagen |
|
|
Weitere Serologie ・Definition (1) |
- Hepatitis-B- und -C-Serologie (da der gleiche Übertragungsweg). |
|
|
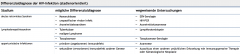
HIV-Infektion ・DD (Tabelle) |
|
|
|
HIV-Infektion ・Therapie indikation (3) |
- Auftreten HIV-assoziierter Erkrankungen (CDC-Stadien B und C) - < 350 CD4-T-Helferzellen/μl Plasma oder - hoher Viruslast mit > 50000 RNA-Kopien/ml Plasma. |
|
|
HIV-Infektion ・Therapie (2) |
- Antiretrovirale Therapie - Chemoprophylaxe zur Verhütung schwerwiegender opportunistischen Infektionen |
|
|
HIV-Infektion ・Antiretrovirale Therapie (6) |
- Highly active antiretroviral Therapy (HAART) - kombinierte Gabe von mindestens 3 Medikamenten mit unterschiedlichem Wirkungsmechanismus - Präferierte Kombination → nukleosidische bzw. nukleotidische Reverse-Transkriptase-Inhibitoren (z.B. Tenofovir/Emtricitabin oder Abacavir/Lamivudin) → 1 nicht nukleosidischer Reverse-Transkriptase-Inhibitor (z.B. Efavirenz oder Nevirapin) → 1 geboosterter Proteaseinhibitor (z.B. Atazanavir, Darunavir, Lopinavir, Fosamprenavir) oder → 1 Integraseinhibitor (z.B. Raltegravir). |
|
|
Häufig verwendete Medikamente in der HIV-Therapie (Tabelle) |

|
|
|
Antiretrovirale Therapie ・Komplikationen (4) |
- metabolische Veränderungen → Lipatrophie (Schwund des Unterhautfettgewebes in Gesicht, Extremitäten und gluteal) → Lipodystrophie (Umverteilung des Fettgewebes mit Anreicherung im Bereich des Abdomens und Nackens → kann zu pathologischer Glukosetoleranz führen) → Diabetes mellitus
- immunrekonstitutionelles inflammatorisches Syndrom → zu Beginn der Therapie kommt es trotz Besserung der Abwehrlage zu einer paradoxen Verschlechterung der Symptomatik durch eine ausgeprägte Entzündungsreaktion |
|
|
HIV-Infektion ・Chemoprophylaxe zur Verhütung schwerwiegender opportunistischen Infektionen (2) |
- Cotrimoxazol (480 mg/d oder 960 mg 3-mal/Woche) bei CD4-Zellzahl < 200/μl → Prophylaxe einer Pneumozystis-jiroveci- bzw. Toxoplasmoseinfektion
- Isoniazid (für 1 Jahr) → Prophylaxe einer Tuberkulose bei positivem Tuberkulinhauttest bzw. bei Interferon-γ-Test oder Tbc-Exposition. |
|
|
HIV-Infektion ・Prophylaxe (2) |
- Nadelstich → Blutung an der Verletzungsstelle fördern → bereits bei geringstem V.a. HIV-Infektion des Indexpatienten mit einer antiretroviralen Postexpositionsprophylaxe beginnen → Wird innerhalb von 2 h nach Nadelstichverletzung mit einer antiretroviralen Therapie begonnen, sinkt das Risiko einer HIV-Infektion um > 80 %.
- vertikalen Transmission → antiretrovirale Therapie der Schwangeren nach der 32. SSW → Tokolyse bei Eintritt der Wehen vor der 34. SSW → Sectio caesarea am wehenfreien Uterus in der 36. SSW → antiretrovirale Therapie des Neugeborenen 6 Wochen pp → Stillverzicht |

