![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
44 Cards in this Set
- Front
- Back
|
Formule oxygénation tissulaire. Déterminants du contenu artériel en O2? |
CaO2 = 0,0031 x PaO2 + 1,38 x Hb x SaO2 Contenu artériel en O2 dépend: 1- PaO2 2- Hb 3- SaO2 |
|
|
Définition hypoxémie. |
PaO2 < 60mm Hg 70-80 hypoxémie discrète 60-70 hypoxémie légère 55-60 hypoxémie modérée < 55 hypoxémie sévère |
|
|
Définir gradient alvéolo-artériel et sa formule. |
efficacité transfert d'O2 des poumons à la circulation
- AA au niveau de la mer: PAO2 = 0,21 x (760 - 47) - PaCO2/0,8 où FiO2 21%, Patm 760mmHg
P (A-a)O2 = 0,21 x (760 - 47) - PaCO2/0,8 - PaO2 P (A-a)O2 = 145 - PaCO2 - PaO2 N < 10mm Hg ou 2,5 + 0,21 x âge (+/- 11) |
|
|
5 mécanismes d'hypoxémie avec exemples. |
1) hypoventilation alvéolaire: PaCO2 élevée, gradient N
2) shunt D - G: gradient élevé, aucun changement avec O2 - atélectasie, consolidation, MAV
3) mismatch VQ: gradient élevé, mieux avec O2 - EP, pneumonie, asthme, MPOC
4) problème diffusion de la membrane alvéolo-capillaire: gradient élevé
5) PiO2 faible: gradient N, Patm dim - altitude, asphyxie non obstructive |
|
|
Schématiser la courbe de dissociation Hb-O2. 4 facteurs physiologiques influençant cette courbe? |
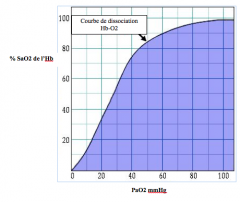
1) pH 2) PCO2 3) Température 4) 2-3DPG
SHIFT DROIT: acidose hypercapnie hyperthermie 2-3DPG augmenté |
|
|
Classer les mécanismes d'hypoxémie selon le gradient A-a est élevé ou N. |
gradient A-a élevé: - mismatch VQ - diffusion alvéolo-capillaire aN - shunt D-G
gradient A-a N: - hypoventilation - PiO2 basse |
|
|
Schématiser le passage du CO2 --> HCO3 dans le sang |
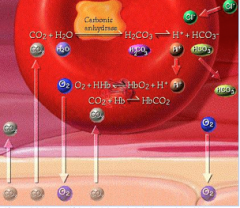
|
|
|
Nommer les déterminants de la PCO2 (2) et définir hypercapnie. |
Déterminants PCO2: - production CO2 (VCO2) - ventilation alvéolaire (VA)
PaCO2 = VCO2 / VA
hypercapnie = PaCO2 > 45 par hypoventilation alvéolaire 3 mécanismes: - FR diminuée - volume courant diminué - espace mort élevé |
|
|
Valeurs de VEMS selon degré de sévérité d'obstruction: - normal - léger - modéré - sévère |
- normal > 80% - léger 50-80% - modéré 25-50% - sévère < 25% |
|
|
Bilans dans hoquet? |
examen du CAE pour recherche CE RXP pour R/O pathologie intra-thoracique (lésion n. vague ou phrénique) |
|
|
Distinguer cyanose centrale vs périphérique. |
Centrale: - muqueuses - oxygénation inadéquate ou anémie
Périphérique: - extrémités - vasoconstriction ou débit sanguin périphérique dim |
|
|
Différencier épanchement pleural exsudatif vs transudatif. exemples |
EXSUDATIF: maladie pleurale (inflammation, pneumonie, néo) avec sécrétions liquide à contenu protéique élevé - ratio protéine pleural/sérique > 0,5 - ratio LDH pleural/sérique > 0,6
TRANSUDATIF: déséquilibre des pressions hydrostatique et oncotique (IC, cirrhose, synd. néphrotique) |
|
|
Tests à demander sur ponction pleurale exsudative. |
Gram et culture décompte cellulaire glucose cytologie pH (< 7,10 empyème) amylase protéines LDH |
|
|
Nommer 3 bactéries causant bronchite. |
Bordetella pertussis Mycoplasma pneumoniae Chlamydophila pneumoniae |
|
|
But des ATB dans bronchite à Bordetella pertussis (coqueluche). |
Prévenir transmission aux contacts Azithromycine 500mg PO jour 1 puis 250mg PO DIE x 4j |
|
|
Critères suggestifs de surinfection pneumonique dans bronchite. (5) |
FC > 100 FR > 24 T > 38 examen pulmonaire anormal Age > 64
si 1 critères: RXP |
|
|
Critères Dx empyème? |
Aspiration matériel purulent à la thoracocentèse + 1: - Gram ou culture + - glucose < 40mg/dL - pH < 7,1 - LDH > 1000 |
|
|
3 stages d'un empyème avec leur particularités thérapeutiques? |
1) exsudatif: drain thoracique + ATB 2) fibrinopurulent: fibrinolyse intrapleurale? 3) organisationnel: thoracoscopie avec décorticage |
|
|
Choix ATB dans empyème? |
Tazo ou Imipenem Couverture SARM PRN avec Vanco |
|
|
DDx lésions cavitaires pulmonaires? |
abcès pulmonaire bulle infectée fistule broncho-pleurale anses intestinales tuberculose aspergillose carcinome bronchogénique lymphome Wegener sarcoïdose |
|
|
Facteurs de mauvais pronostic abcès pulmonaire |
infection aérobique (surtout si immunosupprimé, nosocomial) âge avancé débilité infection extra-pulmonaire immunosuppression néoplasie malnutrition sepsis |
|
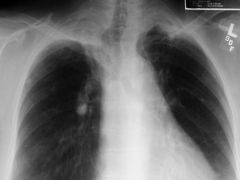
Nommer ce signe et la pathologie associée
|
Complexe Ghon Tuberculose |
|
|
Régions + atteinte par le bacille Mycobacterium tuberculosis? |
aérobe obligatoire: tendance pour régions avec haute concentration O2 et flot sanguin - segments postérieurs et apical lobe supérieur - segment supérieur lobe inférieur - cortex rénal - méninges - épiphyses os longs - vertèbres |
|
|
Effet secondaire majeur de l'INH? |
hépatotoxicité ou hépatite |
|
|
Expliquer la réaction paradoxale ou la maladie de reconstitution immune à l'initiation d'un Tx anti-tuberculeux. |
Détérioration clinique à l'initiation des anti-mycobactérien Tx support, pas de changement thérapie Cortico systémiques? |
|
|
Facteurs prédicteurs d'une Tb multi-résistante? |
ATCD Tb antérieure lésion pulmonaire cavitaire culture expecto + exposition à des régions endémiques |
|
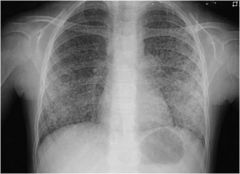
Dx? |
Tuberculose miliaire |
|
|
Signes échographiques d'un pneumothorax? |
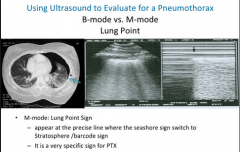
1- absence de lung sliding 2- lung point 3- absence comet-tail verticale N |
|
|
Signe classique d'une pneumonie à strept pneumoniae. |
infiltrat lobaire |
|
|
Germes à considérer pour pneumonie chez ROH chronique. |
Strep pneumoniae (+) Klebsiella pneumoniae Haemophilus |
|
|
Germes de pneumonie avec fréquence plus élevée chez les Db |
S. aureus bactérie gram nég Mucor Mycobacterium tuberculosis |
|
|
Germes à considérer pour pneumonie chez VIH. |
Strep pneumoniae Pseudomonas aeruginosa PCP mycobacterium tuberculosis staph aureus |
|
|
7 DDx étiologies hémoptysies massives? |
bronchiectasie Tb néo pulmonaire abcès pulmonaire fistule trachéobronchioloartérielle angiodysplasie pulmonaire sténose mitrale |
|
|
Quantifier hémoptysies légères, modérées et massives. |
Hémoptysie légère < 20cc/24h Hémoptysie modérée 20-600cc/24h Hémoptysie massive > 600cc/24h
Brisk hemoptysis > 150cc |
|
|
Algorithme prise en charge hémoptysie |
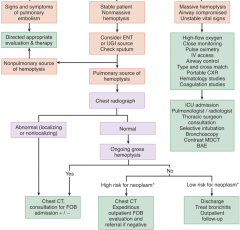
|
|
|
Positionnement avec hémoptysie massive? Désavantage de ce positionnement? |
décubitus latéral du côté du poumon avec hémoptysie peut causer un mismatch ventilation-perfusion + important car le poumon le mieux perfuser (vers le bas) est le moins bien ventiler |
|
|
Complication majeure à craindre post-embolisation par bronchoscopie? |
paraplégie 2 occlusion a. spinale (1,4 à 6,5%) |
|
|
Nommer 8 conditions asthma-mimickers. |
IC congestive obstruction voies aériennes supérieures aspiration CE ou liquide gastrique carcinome bronchogénique obstructif carcinome métastatique sarcoidose dysfonction corde vocale embolie pulmonaire multiple |
|
|
En crise d'asthme, quelle valeur de PCO2 doit nous inquiéter? |
PaCO normale ou > 42mm Hg = signe de sévérité et d'ins. respiratoire hyperventilation = PaCO2 basse dans crise aiguë |
|
|
Début d'action des corticostéroïdes dans l'asthme? |
4-8h post-administration PO et IV Prednisone 40-60mg PO ou SoluMedrol 1mg/kg IV DIE ou BID |
|
|
Complications de la ventilation mécanique chez l'asthmatique? |
pression crête élevée barotrauma instabilité hémodynamique plug muqueux atélectasie surinfection pulmonaire |
|
|
Paramètres ventilation mécanique en crise d'asthme. |
FR diminuée (8-10/min) hypercapnie permissive sédation profonde (curares PRN) kétamine? Tinspi:Texpi 1:3 débit inspiratoire au maximum PEEP minimal Pression plateau visée < 30 |
|
|
Critères d'admission crise d'asthme. |
Sx persistants (dyspnée repos, wheezing) VEMS < 40% prédit |
|
|
Indications ventilation invasives chez MPOC? |
dyspnée sévère avec tirage FR > 35 hypoxémie < 50 ou PaO2/FiO2 < 200 acidose sévère pH < 7,25 + hypercapnie PaCO2>60 arrêt respiratoire somnolence, AEC complications cardiovasculaires échec VNI |

