![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
55 Cards in this Set
- Front
- Back
|
Diabetes mellitus |
Conjunto de doenças metabólicas que se caraterizam por hiperglicémia resultante de alterações na produção ou ação da insulina |
|
|
Tipos de diabetes mellitus |
DM tipo 1 (insulinopenia absoluta) - 5-10% DM tipo 2 (insulinopenia relativa) - 90-95% Outros tipos específicos Diabetes gestacional - 7% das grávidas |
|
|
Diabetes mellitus tipo 1 |
Ocorre destruição das células beta dos ilhéus de Langerhans Existem dois tipos: Autoimune (tipo 1A) - deteta-se na infância/adolescência; Acs anti-ilhéus (ICAS)/insulina (IAAS) - 80 a 95% Idiopática (tipo 2A) - sem autoanticorpos detetáveis |
|
|
Diabetes mellitus tipo 2 |
Risco aumenta com a idade, obesidade e sedentarismo Os níveis de insulina podem estar aumentados, normais ou diminuídos (+ comum) Há resistência à insulina e diminuição da função das células beta 5-20% com autoanticorpos anti-ilhéus detetáveis |
|
|
Outros tipos específicos de DM |
Alterações genéticas nas células beta Alterações genéticas na ação da insulina Doenças do pâncreas exócrino DM induzida por fármacos (ex:corticosteroides) Endocrinopatias Infeções Causas imunes Outras alterações genéticas |
|
|
Causas de morte mais comuns globalmente |
Doença cardíaca isquémica Outro tipo de doença cardíaca Diabetes Neoplasias Doença cardiovascular |
|
|
Alterações nos vasos induzidas pela hiperglicémia crónica |
Macrovasculares (aterosclerose) - doença coronária - AVC - doença vascular periférica Microvasculares (capilares) - nefropatia - retinopatia - neuropatia |
|
|
Complicações macrovasculares da DM |
Principal causa de morte em ambos os tipos de DM, causando mortalidade em todos os grupos etários Diminui a proteção dos estrogénios em mulheres na pré-menopausa São difusas, distais e afetam todos os vasos Aumentam a taxa de re-enfartes e re-oclusões Diminuem a taxa de sobrevivência após angioplastia |
|
|
Complicações microvasculares da DM |
Retinopatia - 5% das causas de cegueira, presente na maioria dos casos após 20 anos de doença Nefropatia - 20 a 50% dos casos totais de hemodiálise Neuropatia - presente em 30 a 50% dos doentes com DM |
|
|
Efeitos normais da insulina |
Glicogénese ↑ Glicogenólise ↓ Glicólise ↑ |
|
|
Efeitos da DM no metabolismo dos lípidos |
Insulina: ↑ Triglicerídeos no tecido adiposo Dislipidémia diabética: - Grande produção de VLDL - HDL ↓ - Lipémia pós-prandial - LDL ↑ |
|
|
Fatores que influenciam a DM tipo 1 |
Fatores genéticos (HLA-DR) Fatores ambientais (ex: vírus) Fatores imunológicos (ex: acs anti-GAD) |
|
|
Alelos associados a DM tipo 1 hereditário |
DR3/4-DQ8 DR4/DR4 A maioria dos indivíduos com estes alelos não desenvolve DM, mas se houver história familiar, o risco aumenta bastante |
|
|
Fatores que influenciam a DM tipo 2 |
Fatores genéticos (familiar com DM2 aumenta o risco de DM2 2,4 vezes) Fatores ambientais (ex: obesidade, sedentarismo) |
|
|
Faz-se pesquisa genética para diagnóstico da DM? |
Habitualmente, os testes genéticos não fazem parte dos procedimentos de diagnóstico |
|
|
Vias de lesão direta na DM |
Via dos poliois AGES (advance glication end-products) Via da PKC Via da hexosamina A expressão destas vias é aumentada pela insulinopenia, que leva à hiperglicémia crónica |
|
|
Células que não se conseguem defender da hiperglicémia crónica |
Células endoteliais da retina Células mesangiais dos glomérulos Células de Schwann dos nervos periféricos Lesões nestas células causam as complicações microvasculares |
|
|
Mecanismo das complicações macrovasculares |
A resistência periférica à insulina leva a uma transferência acelerada de ácidos gordos livres dos adipócitos para as células endoteliais Estas ficam "carregadas" de lípidos e provocam as lesões macro e também microvasculares |
|
|
Diagnóstico de DM até 1975 |
Glicosúria Cetonúria |
|
|
Porque não é a glicosúria uma medida adequada para diagnóstico da DM? |
Pouco correlacionável com a glicémia O limiar de excreção renal é variável (aumentado nos diabéticos, diminuído nas crianças e grávidas) Depende da ingestão de fluidos Resultado negativo não distingue Pouca precisão e sensibilidade (só se manifesta com glicemia > 180 mg/dL) |
|
|
Porque não é a cetonúria uma medida adequada para diagnóstico da DM? |
A concentração de corpos cetónicos na urina tende a ser maior do que no sangue Depende da ingestão de fluidos |
|
|
Que outras utilidades tem a cetonúria? |
Importante na monitorização da DM1 Pode ser útil se doseada em caso de: - infeção aguda - glicémia >300 mg/dL - gravidez - suspeita de cetoacidose |
|
|
Critérios de diagnóstico OMS/ADA de 1997 |
Glicémia aleatória > 200 + sintomas (poliúria, polidipsia, perda de peso) e/ou Glicémia em jejum >126 e/ou PTGO >= 200 (2h) |
|
|
Pré-diabetes/Hiperglicemia intermédia/Alteração à tolerância da glicose em jejum |
Estadio intermédio na progressão para DM Taxa anual de progressão 3-13% Risco aumentado de doença macrovascular (ex: DCV) Glicémia em jejum 100-125 mg/dL ou PTGO (2h) > 140 mg/dL |
|
|
Diferentes alterações na pré-diabetes |
Alteração da tolerância à glicose - resistência à insulina (fígado e músculo) - redução da produção de insulina (fase inicial) Alteração da glicémia em jejum - resistência à insulina (fígado) - redução da produção de insulina (fase inicial ou tardia) |
|
|
Vantagens da hemoglobina glicada (Hb1Ac) em relação à glicemia |
Melhor padronização Melhor índice de exposição à glicemia e de risco de complicações a longo prazo Menor variação biológica intra-individual Menor variação pré-analítica Sem necessidade de colheita em jejum Pouco afetada por alterações agudas nos níveis de glicemia |
|
|
Hb1Ac para diagnóstico de DM |
Doseamento > 6,5% + novo doseamento Não necessário se flicemia >200 mg/dL Valor inferior a 6,5% não exclui diabetes |
|
|
Hb1Ac para prognóstico e avaliação de risco na pré-diabetes |
5,7 - 6% -> Risco cumulativo (5 anos) - 12-25% 6 - 6,4% -> Risco cumulativo (5 anos) - 25-50% |
|
|
Hb1Ac para monitorização da DM |
Doseamentos 2x/ano em doentes estáveis Doseamentos 4x/ano noutros casos |
|
|
Atuais critérios de diagnóstico de DM |
Glicémia aleatória > 200 + sintomas (poliúria, polidipsia, perda de peso) e/ou Glicémia em jejum >126 mg/dL e/ou PTGO >= 200 mg/dL (2h) e/ou HbA1c >= 6,5% |
|
|
Atuais critérios de diagnóstico de pré-diabetes |
Glicémia em jejum 100-125 mg/dL e/ou PTGO 140-199 mg/dL (2h) e/ou HbA1c 5,7 - 6,4% |
|
|
Condições para usar gráficos de PTGO |
Alimentação sem restrição de hidratos de carbono nos 3 dias antecedentes Atividade física regular (não se faz em doentes acamados) Doseamentos em repouso Doseamentos após jejum de 8 a 14h |
|
|
Gráficos de PTGO em doentes com DM2 |
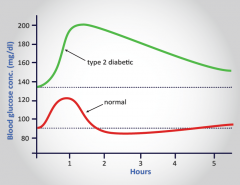
|
|
|
Critérios de rastreio de DM em indivíduos assintomáticos |
Excesso de peso Sedentarismo Parentes em 1º grau com DM HTA HDL > 35 mg/dL ou Tg > 250mg/dL Ovário poliquístico Pré-diabetes Idade > 45 anos |
|
|
Diagnóstico da diabetes gestacional |
Glicemia em jejum >= 92 mg/dL PTGO (1h) >= 180 mg/dL PTGO (2h) >= 153 mg/dL Diagnóstico se pelo menos 1 dos parâmetros está alterado |
|
|
O que refletem os níveis de Hb1Ac? |
Revelam os níveis de glicémia dos 2-3 meses anteriores Glicagem da Hb: - 50% nos primeiros 30 dias de hiperglicemia - 40% - 31º ao 90º dia - 10% - após 90º dia |
|
|
Fatores que interferem com a Hb1Ac |
Eritropoiese (se diminuída, diminui a Hb1Ac; se aumentada, aumenta a Hb1Ac) Alterações da hemoglobina (podem aumentar ou diminuir) Glicação por outros compostos - ↑ Hb1Ac - alcoolismo, IRC - ↓ Hb1Ac - aspirina, vit C e E Hemocaterese (se diminuída, aumenta a Hb1Ac; se aumentada, aumenta a Hb1Ac) Outros - hiperbilirrubinemia (↑) - uso de opiáceos (↑) - hipertrilgiceridemia (↓) |
|
|
Frutosamina |
Conjunto de proteínas glicadas (mais comum - albumina) Reflete níveis de glicémia nas 2-3 semanas anteriores Varia de acordo com a concentração de proteínas Útil em casos de: - hemoglobinopatias - anemias hemolíticas - DM gestacional |
|
|
Albuminúria |
1ª manifestação de nefropatia Deve-se ao aumento da permeabilidade glomerular Incidência: 2-3%/ano Incidência cumulativa: 20-50% Presente em 7% dos casos de DM2 Menor incidência e progressão mais lenta na DM2 do que na DM1 |
|
|
Influência da albuminúria na TFG |
À medida que aumenta a albuminúria aumenta, a TFG aumenta numa fase inicial (devido à excreção aumentada da glicose), normaliza, e depois diminui progressivamente, à medida que a função renal se vai deteriorando |
|
|
Fases da instalação do rim diabético |
Albuminúria HTA Agravamento progressivo da função renal |
|
|
Doseamento da albumina |
Excreção da albumina (mg/24h) - método de referência Razão albumina/creatinina (mg/g) - método mais utilizado Contagem minutada Faz-se inicialmente 2-3x/6 meses; depois 1x/ano |
|
|
Causas para falsos positivos de albuminúria |
IC congestiva Obesidade/síndrome metabólico Exercício físico Infeção urinária Febre Menstruação Hiperglicemia aguda HTA |
|
|
Auto-anticorpos na DM |
Ac. Anti-célular ilhéus (ICAS) Ac. Anti-insulina(IAA) Ac. Anti-descarboxilase ácido glutâmico (anti-GAD) |
|
|
Porque não são os auto-anticorpos usados para diagnóstico nem monitorização? |
Normalmente têm valores muito baixos/borderline, pelo que resultam em muitos falsos negativos |
|
|
Que utilidade tem a avaliação dos auto-anticorpos? |
Estão quase sempre presentes na doença e muitas vezes podem até anteceder o seu aparecimento Se presentes em indivíduos assintomáticos, são indicadores de possível progressão para DM |
|
|
Doenças associadas à DM1 |
Doença celíaca (prevalência = 1-16%) Hipotiroidismo (P = 7-30%) Anemia perniciosa (P = 3-5%) |
|
|
Rastreio da doença celíaca |
IgA anti-tTG (anticorpo anti-transglutaminase) Elevada sensibilidade e especificidade |
|
|
Rastreio da anemia perniciosa |
Anticorpos anti-fator intrínseco Anticorpos anti-células parietais |
|
|
Rastreio do hipotiroidismo |
TSH Anticorpos anti-peroxidase Anticorpos anti-tiroglobulina |
|
|
Complicações agudas da diabetes mellitus |
Estado glicémico hiperosmolar Cetoacidose diabética Acidose lática Coma hipoglicémico |
|
|
Estado hiperglicémico hiperosmolar |
Aumento da osmolaridade do sangue Glicémia > 600 mg/dL pH > 7.3 Corpos cetónicos > 320 (300) Mais associado à DM2 Desencadeado por: - infeções - diminuição da ingestão de água - AVC, EAM |
|
|
Cetoacidose diabética |
Acidose (pH < 7.3) Hiperglicemia > 250 Corpos cetónicos positivos Osmolaridade variável Mais associado à DM1 |
|
|
Acidose lática |
Aumento do ácido lático Acidose metabólica pH > 7.3 Mais associada à DM2 Desencadeada por: - insuficiência hepática - acidose - hipóxia |
|
|
Coma hipoglicémico |
Desencadeado por insulina ou hipoglicemiantes orais Associado a ambos os tipos de diabetes |

