![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
38 Cards in this Set
- Front
- Back
|
Define:
Analgésiques Anésthésiques locaux Nociception |
• Analgésiques : inhibiteurs spécifiques des voies de transmission de la douleur
• Anesthésiques locaux: inhibiteurs non spécifiques des voies périphériques sensorielles, motrices et autonomes. Ce sont des bases faibles. • Nociception: activation des nocicepteurs (fibres nerveuses sensorielles périphériques) par des stimuli nocifs |
|
|
Mécanisme
|
1. Liasion intracellulaire au bloc du canal sodique dépendant du voltage
2. Haute affinité pour les états ouverts et inactivé 3. Basse affinité pour l’état de repos 4. Bloc fréquence-dépendant (=bloc phasique) plus la cellule est dépolarisée souvent et plus le nombre de canaux qui seront liés à un AL augmente |
|
|
Inhibition
|
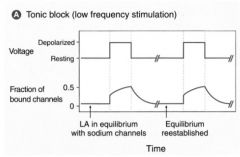
Tonique : temps entre les potentiels d’action >> temps de dissociation de l’AL
Phasique : temps entre les potentiels d’action << temps de dissociation de l’AL |
|
|
Physiologie
Distribution par diffusion non-ionique : forme non ionique |
Forme non-ionisée liposoluble --> forme ionisée se retrouve piégée ds la cellule
|
|
|
Sensibilité différentielle des fibres nerveuses aux AL :
|
toutes les fibres sont sensibles aux AL. Cependant, les fibres les plus sensibles sont:
type B (autonome préganglionnaire) type C (récepteur douleur de la corne dorsale et fibre sympathique postganglionnaire). type A delta également : douleur, T° |
|
|
Effets indésirables
|
1. SNP : bloc douleur, sensibilité froid-chaud, toucher, pression, fibres motrices, bloc jonction neuromusculaire (effet curarisant)
2. SNC: Stimulation tremor, convulsion, puis dépression 3. Cardio-vasculaire : cible primaire: le myocarde ↓ excitabilité, conduction ventriculaire↓ force de contraction dilatation artériolaire, |
|
|
Pharmacocinétique
|
1. Anesthésie de surface : lidocaïne
2. Infiltration : lidocaïne +/- adrénaline, mépivacaïne, procaïne : action prolongée par vasoconstriction (adrénaline) • bloc tronculaire 3. Anesthésie régionale (I.V) 4. Anesthésie rachidienne (rachianesthésie ou a.spinale) (administration dAL dans lespace sous-arachnoidien, dans le liquide céphalo- rachidien) 5. Anesthésie péridurale (épidurale): injection dans l’espace péridural |
|
|
Métabolisme :
esters amides |
• esters : dégrad. par estérases plasmatiques (courte durée)
• amides : cytochrome P-450, hydrolyse, N-alkylation, oxydases à fonction mixtes |
|
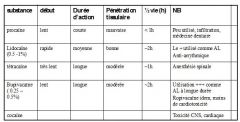
Tableau AL
+ Neurotoxine Tétrodotoxine :... block |
Tétrodotoxine :
• bloqueur spécifique du canal sodique dépendant du voltage, toxine paralysante • intoxication alimentaire avec le Fugu |
|
|
Anésthésiques généraux
Définition |
Anesthésie générale: ensemble de composantes cliniques qui comportent :
1. amnésie 2. immobilité en réponse à un stimulus nocif 3. atténuation de la réponse du système nerveux autonome à un stimulus nocif 4. analgésie 5. perte de conscience |
|
|
Anesthésiques généraux : propriétés requises:
|
• doivent être contrôlables : ajustement du niveau de l’anesthésie
• induction et arrêt de l’anesthésie rapide |
|
|
Caractéristiques
Marge ES |
• Marge thérapeutique étroite ( LD50/ED50 = 2-4x)
• Produisent un état anesthésique relativement semblable, mais diffèrent dans les effets indésirables |
|
|
Classifications
|
1. Volatiles : inhalation, se comportent comme des gaz, relation dose-effet : équivaut à la pression partielle de l’anesthésique dans l’air inspiré, utilisés pour le maintien de l’anésthésie
2. Voie parentérale |
|
|
Objectifs thérapeutiques :
|
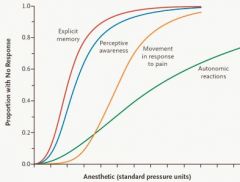
1. Maintenir une anesthésie chirurgicale
2. Minimiser les effets indésirables potentiels 3. Maintenir l’homéostasie physiologique durant la procédure chirurgicale 4. Optimiser les suites post-opératoires |
|
|
Mécanisme
|
1. Inhibition des synapses excitatrices
2. Activation de synapses inhibitrices 3. Perturbation des propriétés physiques des membranes: loi de Meyer-Overton |
|
|
Cibles
|
• canaux ioniques :
• agonistes des récepteurs GABAA et/ou des récepteurs à la glycine, • antagonistes des récepteurs au NMDA (N2O, kétamine), (Ca2+ channel : glutamate + glycine (co-stimulateur)) • antagonistes des récepteur à Ach. Protéines impliquées dans la libération de neurotransmetteurs: • syntaxine • synaptobrévine • SNAP-25 |
|
|
Anesthésiques volatiles
Pharmacocinétique MAC coeff partage |
pressions partielles (MAC) de l’anesthésique sont égales entre l’air alvéolaire, le sang et les tissus équilibre de distribution tissulaire
Coefficient de partage d’un anesthésique volatile (AV) définit le rapport des quantités d’AV dans deux tissus/ compartiments, à l’équilibre, lorsque les pressions partielles sont égales (ex: coefficient de partage sang:air ou huile:air) |
|
|
Pharmacodynamique:
CAM50 Définition |
CAM (MAC) : Concentration Alvéolaire Minimale
CAM50 pression partielle de l’anesthésique dans l’air alvéolaire nécessaire à la suppression de mouvements réflexes en réponse à un stimulus douloureux, chez 50% des patients soumis à une stimulation chirurgicale. La CAM est liées à la lipophilicité |
|
|
MAC determine...
|
MAC Détermine la puissance de l’anesthésique, en vol %
! Les concentrations alvéolaires d’anesthésiques peuvent être mesurées en continu dans l’air expiré en fin d’expiration
Mesuré à l’équilibre, (lorsque MAC air expiré = MAC air inspiré)) elle fournit une mesure de la pression partielle dans le SNC donc de la concentration d’AV libre à son site d’action |
|
|
Coefficient de partage huile : air
|
• Définit la liposolubilité de l’anesthésique
• Si le coefficient de partage huile : air est élevé • Qté d’AV (totale) élevée dans un compartiment lipophile pour une pression partielle donnée • Puissance élevée de l’anesthésique , (MAC basse) • Huile :air : N2O = 1.1, Halothane = 220 |
|
|
Loi de Meyer-Overton :
|
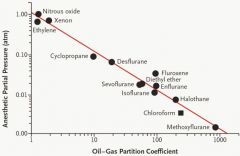
Puissance dépend de lipophilicité
|
|
|
Coefficient de partage sang : air
|
Définit la solubilité relative de l’AV dans le sang par rapport à l’air (sous forme de gaz)
Si coefficient de partage sang : air est bas induction/récupération rapide de l’anésthésie |
|
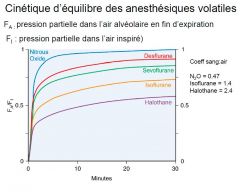
Cinétique d’équilibre des anesthésiques volatiles
|
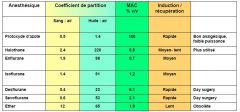
Carac des anest volatile:
• Desflurane et Sevoflurane et N2O : induction/récupération rapide • Enflurane et Isoflurane les plus puissants • Halothane : n’est plus tellement utilisé • Le N2O n’est pas très puissant |
|
|
Effets indésirables :
Halothane : |
1. gueule de bois’ (relativement lipophile, compartiment profond, récupération lente )
2. Diminution de la TA, dépression cardiaque, arythmies 3. diminution de la réponse ventilatoire au CO2 4. augmentation du flux sanguin cérébral (cave: hypertension intracrânienne) 5. réaction immune: hépatite fulminante 6. hyperthermie maligne (prédisposition génétique) : contraction musculaire, hyperthermie, augmentation du métabolisme, traitement par dantrolène |
|
|
Effets indésirables :
Isoflurane |
1. hypotension artérielle, diminution des résistances périphériques, vasodilatateur
2. coronaire (risque d’ischémie chez patients coronariens) 3. dépression respiratoire |
|
|
Effets indésirables :
Desflurane |
1. similaire à isoflurane, induction plus rapide, utile pour chir. ambulatoire (24h)
2. irritant (toux, laryngospasme) 3. dim. des résistance vasculaires périphériques 4. dépression respiratoire 5. potentialise les myorelaxant |
|
|
Effets indésirables :
Sévoflurane |
• similaire à desflurane, moins irritant
|
|
|
Protoxyde d’azote N2O
|
1. faible puissance anesthésiante, sédation à MAC 30-80 vol% (conc. hypoxiques) • analgésie à MAC 20 vol%
2. induction rapide, accumulation dans cavités gazeuses 3. utilisé comme adjuvant 4. anémie si utilisation répétée, prolongée |
|
|
Anésthésiques parentéraux
mécanisme et classes Autres : |
Potentialisent le système GABAergique
– Barbituriques (thiopental) – Benzodiazépines (midazolam), – Propofol Kétamine : inhibiteur de récepteur au NMDA – Etomidate : mécanisme d’action inconnu |
|
|
Benzodiazépines
Effets (pas de tolérance) |
Mécanisme d’action
• Activation (potentialisations des récepteurs ionotropiques GABAA (requiert GABA) – Sédation, hypnose – Diminution de l’anxiété – Relaxation musculaire – Anticonvulsivant (Épilepsie) – Amnésie antérograde Les événements qui suivent la prise seront oubliés |
|
|
Benzodiazépines
Pharmacocinétique |
– Composés lipophiles
– Classification des bzd selon leur 1⁄2 vie – Hydroxylation (CYP 3A4, 2C19), conjugaison – Métabolites actifs dans certains cas |
|
|
Barbituriques
ex mécanisme Effets |
Barbituriques
Thiopental Mécanismes d’action – Activation des récepteurs ionotropiques GABAA (site de liaison différent des bdz) Effets – Sédation légère à anesthésie générale – Prolonge la durée du sommeil – Tolérance – Dépression respiratoire |
|
|
Barbituriques
Pharmacocinétique |
– Lipophile; accumulation lors de doses répétées
– Inhibiteur des CYP et inducteur enzymatique (glucuronyl tranférase et CYP) |
|
|
Thiopental
|
– induction rapide, inconscience après 20s., mais redistribution (‘gueule de bois’), Vss 2.3L/kg – diminution du métabolisme cérébral
– diminution de la TA (dose-dépendante) – dépression respiratoire, laryngospasme – : phénomène de redistribution dans tissus bien vascularisés et lipophiles. (Car si ischémia baisse pH ionisation ne traverse plus la membrane cellulaire) |
|
|
Propofol
|
– Agoniste GABAA
– effets et cinétique similaires à thiopental, mais clairance plus rapide (lipophile, insoluble dans l’eau) • 1⁄2 vie distribution : 2-8 min (t1⁄2α) – • t1⁄2β : 30-80 min. (day surgery) – • Vss 2.3 l/kg – TA (R. périph.), effet inotrope négatif. Dépression respiratoire |
|
|
Etomidate
|
– Induction rapide puis redistribution. t1⁄2β: 2-3 h.
– Stabilité cardiovasculaire – Excitation pendant l’induction |
|
|
Kétamine
|
– induction lente (2-5 min.) t1⁄2β : 3 h.
– activité sympathicomimétique indirecte , augmentation de la pression intracrânienne – augmentation de la TA, rythme cardiaque – anesthésie dissociée (analgésie, amnésie, perte de conscience, mais mouvements involontaires, respiration spontanée) – Important : le seul qui est capable de maintenir la tension élevée |
|
|
Co-médication : – Myorelaxants:
|
– • antagonistes de l’ACh : tubocurarine, pancuronium, vécuronium (bloqueurs non dépolarisants)
– • bloqueurs dépolarisants : suxaméthonium – Analgésiques morphiniques: • fentanyl |

