![]()
![]()
![]()
Use LEFT and RIGHT arrow keys to navigate between flashcards;
Use UP and DOWN arrow keys to flip the card;
H to show hint;
A reads text to speech;
137 Cards in this Set
- Front
- Back
|
Lernhilfen Lokalanästhetika |
- Amide haben ein "i" im Anfangsteil des Namens!- "MM => Mepivacain mit mittellange Wirkdauer"- BER = langwirksame Stoffe => Wie der BER Flughafen: dauert laaaange!! |
|
|
typische Nebenwirkung von Prilocain |
Methämoglobinämie |
|
|
UAWs Lokalanästhetika |
- Senkung der Krampfschwelle (Periorale Parästhesie, Schwindel, Seh-/Sprachstörung, Muskelzittern) - Kardiodepression bis zur Asystolie - Vasodilatation |
|
|
Synonym Periduralanästhesie |
Epiduralanästhesie |
|
|
Sensibilität der Nervenfaserqualitäten auf Lokalanästhetika (Reihenfolge) |
Empfindlichkeit: sympathisch > sensibel > motorisch |
|
|
Kombination aus Spinal- und Epiduralanästhesie (CSE) |
Vorteile der Spinalen (Schneller Wirkeintritt, motorische Blockade) + Vorteile des PDA (gute post-OP Analgesie) => Einsazu v.a. in der Geburtshilfe |
|
|
Einsatzgebiet peripherer Nervenblöcke der oberen Extremität |
Interskalenusblockade => Schulter bis mittlerer OA Supraklavikuläre Plexusblockade => mittlerer OA Vertikale infraklavikuläre Plexusblockade => distaler OA bis Hand Axilläre Plexus-brachialis-Blockade => UA bis Hand |
|
|
Gerinnungswerte als relative KI für RM-nahe Anästhesie |
PTT > 40s Quick < 60% Thrombos < 100.000/µl |
|
|
Absetzten von Heparinen vor RM-naher Anästhesie (Zeiten) |
NMH => 12h vor OP UFH =>4-6h vor OP |
|
|
PDK-Lagekontrolle |
Applikation einer Testdosis von 2-3ml Lokalanästhetikum versetzt mit 10-20μg Adrenalin - intrathekale Lage => Spinalanästhesie - intravasale Lage => Herzfrequenzanstieg - korrekte Lage => keins der beiden oben genannten |
|
|
Medikombination singe shot PDA |
- Lokalanästhetikum (z.B. Bupivacain) - ggf. in Kombination mit Sufentanil |
|
|
spezielle Komplikationen PDA |
- Abriss des Periduralkatheters - Arteria-spinalis-anterior-Syndrom (Gefäßverletzung/verminderter Perfusionsdruck) - Konus-Syndrom |
|
|
Medis mit kurzer Halbwertszeit für TIVA |
Hypnotikum: Propofol Opioid: Remifentanil Muskelrelaxans: Mivacurium |
|
|
Standardtubus |
Magill-Tubus |
|
|
Empfohlene Tuben-Durchmesser laut IMPP |
Männer: 8-8,5 mm Frauen: 7,5-8 mm |
|
|
Berechnung Tubusgröße bei Kleinkindern >18Monate |
Innendurchmesser eines Tubus ohne Cuff [in mm] = 4,5 + (Alter/4)) |
|
|
Abschätzung der Intubationsbedingungen |
Mallampati I: Uvula und weicher Gaumen komplett einsehbar Mallampati II: Die Uvulaspitze wird durch die Zunge verdeckt; weicher Gaumen komplett einsehbar Mallampati III: Uvula wird von der Zunge vollständig verdeckt; weicher Gaumen weitestgehend einsehbar Mallampati IV: Nur der harte Gaumen ist zu erkennen |
|
|
Abschätzen der Intubationsschwierigkeiten während der Intubation |
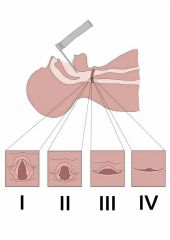
Klassifikation nach Cormack und Lehane |
|
|
Richtwerte Tidalvolumen Beatmung |
Lungengesund: 8-12ml/kg Körpergewicht Lungenprotektiv: 6-8ml/kg Körpergewicht *KG = Idealgewicht (=Körpergröße - 100) |
|
|
Kapnographiekurve bei Obstruktion |
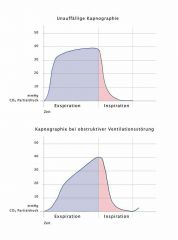
|
|
|
IMV BEatmung |
Gleichzeitige spontane und kontrollierte Beatmung bei Sicherstellung eines suffizienten Atemvolumens → Triggerung der Atemzüge durch Maschine: Zwischen den maschinellen Atemzügen kann der Patient unsynchronisiert selber atmen |
|
|
SIMV Beatmung |
In diesem Modus wird die spontane Atemtätigkeit des Patienten - sofern vorhanden - durch das Beatmungsgerät unterstützt. Stellt das Gerät eine gewisse Atemtätigkeit fest, gibt sie zusätzlichen Druck als Unterstützung für den jeweiligen Atemzug dazu. Dies erfolgt somit synchron zur Spontanatmung des Patienten. Liegt keine Spontanatmung vor, beatmet das Gerät nach einem ihm vorgegebenen Rhythmus autonom. |
|
|
Definition "nicht nüchtern" |
feste/breiförmige Nahrung < 6 Stunden vor OP Flüssigkeiten (klare Flüssigkeiten) < 2 Stunden vor OP |
|
|
Bedeutung Rocuronium |
Rapid-Onset-Vecuronium |
|
|
Bedeutung Blut/Gas-Verteilungskoeffizient volatiler Hypnotika |
nierdriger Blut/Gas-Verteilungskoeffizient = schlechte Löslichkeit im Blut => schnelle An-/Abflutung |
|
|
Narkosegas mit der schnellsten An-/Abflutung |
Desfloran (niedrigster Blut/Gas-Verteilungskoeffizient (0,45)) |
|
|
Besonderheiten Lachgas |
gute Analgesie bei mäßiger Hypnose |
|
|
inhalatives Hypnotikum mit bester muskelrelaxierender Wirkung |
Isofluran |
|
|
Postoperatives Shivering und volatile Hypnotika |
volatile Hypnotika machen stärkeres postoperatives Shivering |
|
|
Spezielle UAW Desfluran |
Sympathoadrenerge Reaktion → Blutdruckanstieg und Tachykardie |
|
|
Spezielle UAW Isofluran |
Senkung der Herzfrequenz → Blutdruckabfall in Abhängigkeit von der Dosierung |
|
|
Spezielle UAW Sevofluran |
Interaktion mit Atemkalk → Bei zu niedriger Frischgaszufuhr entstehen nephrotoxische Abbauprodukte, die als Compound A - E bezeichnet werden |
|
|
Propofol-Infusions-Syndrom |
Schwere metabolische Azidose, Rhabdomyolyse mit möglichem Nierenversagen bei hochdosierter und langer Therapie |
|
|
Definition Dissoziative Anästhesie |
Bewusstseinsverlust, Analgesie und Amnesie unter Erhaltung der Schutzreflexe |
|
|
UAW wegen der Etomidat nicht zur langzeit-Th geeignet ist |
NNR-Suppression |
|
|
Sofortmaßnahmen bei intraarterieller barbiturat-Injektion |
- Intraarteriellen Zugang belassen! - Zur Verdünnung: Nachspülen mit NaCl 0,9% - Zur Minderung des Gefäßspasmus 5-10ml Lidocain 1% intraarteriell - Ggf. Blockade des Plexus axillaris oder des Ganglion stellatum - Zur Vermeidung einer Thrombose: Ggf. intraarterielle Heparingabe |
|
|
Besonderheuten der Trägerlösung für Barbiturate |
stark alkalisch => Gefäßreizung / Gewebsnekrose bei intraarterieller Injektion |
|
|
generelle Antagonisten nicht-depol. Relaxantien |
Neostigmin und Pyridostigmin |
|
|
UAWs Succinylcholin |
CK-Erhöhung (Myoglobinämie bis zur Rhabdomyolyse) Herzrhythmusstörungen Hyperkaliämie Maligne Hyperthermie |
|
|
Muskelrelaxantien mit organunabh. Abbau (Hofmann-Abbau / unspez. Esterhydrolyse) |
Atracurium Cis-Atracurium Mivacurium |
|
|
hauptsächlich biliär metabolisierte Muskelrelaxantien |
Rocuronium = rapid onset Vecuronium Vecuronium |
|
|
renal eliminierte Relaxantien |
Alcuronium Pancuronium |
|
|
langwirksame Benzos (5 Stück) |
Lorazepam Diazepam Clonazepam Bromazepam Chlordiazepoxid |
|
|
mittellang wirksame Benzos |
Oxazepam Temazepam Lormetazepam Flunitrazepam |
|
|
medikamentöse Unterstützung Benzo Entzug |
- Antikonvulsiva (Carbamazepin) - Haloperidol |
|
|
besondere UAWs Benzos |
Paradoxe Erregung (v.a. ältere Pat) Appetitsteigerung Libidoverlust |
|
|
Th Benzo Intox |
1. Wahl: Kohletabletten und Laxantien erst danach: Flumazenil |
|
|
KIs für benzos |
Neuromuskuläre Erkrankungen Myasthenia gravis Ataxie Engwinkelglaukom Schwangerschaft Atemdepression (COPD, respiratorische Insuffizienz) Bekannte Abhängigkeiten |
|
|
Benzo-ähnliche Substanzen |
Zolpidem (Imidazopyridin) Zopiclon (Cyclopyrrolon): Kann zu Übererregbarkeit führen (KI bei psychiatr. Pat) Zaleplon (Pyrazolopyrimidin) => v.a. sedierend, etwas weniger Abhängigkeit Max. Anwendungsdauer. 4 Wo!! |
|
|
Trigger der malignen Hyperthermie |
- Haupttrigger: Succinylcholin - volatile Anästhetika - Koffein |
|
|
Pathophysio maligne Hyperthermie |
genetischen Defekte => durch Trigger starken Zunahme des Kalziums in der Muskelzelle => Kontraktilität steigt => O2 Verbrauch steigt => Laktatazidose und Kalziumakkumulation führen zu Entkopplung der oxidativen Phosphorylierung |
|
|
Frühzeichen der malignen Hyperthermie |
Kontinuierlicher Anstieg des endexspiratorischen CO2 Tachykarde Herz-Rhythmusstörungen (unspezifisch) Zyanose Rigor (mit Masseterspasmus bei Einleitung) |
|
|
In-vitro-Kontraktur-Test (IVKT) bei V.a. maligne Hyperthermie |
Muskelbiopsie und in vitro Test auf Trigger-Substanzen! |
|
|
spezielle medikamentöse Th maligne Hyperthermie |
- Dantrolen verhindert die Freisetzung von Kalzium aus dem sarkoplasmatischen Retikulum der quergestreiften Muskulatur - forcierte Diurese - low-dose Heparin |
|
|
i.v. Hypnotikum mit dem stärksten Injektionsschmerz |
Propofol |
|
|
Mackenzie-Zone |
Schmerzübertragung von innerem Organ in die vom entsprechenden Rückenmarkssegment innervierte Muskulatur (Myotom) → z.B. Schmerzen im linken Arm bei Herzinfarkt |
|
|
Boas-Zeichen |
Schmerzausstrahlung der Gallenblase in die Schulterregion |
|
|
Kehr-Zeichen und Saegesser-Zeichen |
Übertragung von Milz-Schmerz - linke Schulter (= Kehr-Zeichen) - Druckschmerz an der linken Halsseite (= Saegesser-Zeichen) |
|
|
Häufigkeit von Phantomschmerzen nach Amputation |
mehr als 50 % der Pat!! |
|
|
Telescoping im Zusammenhand mit Phantomschmerz |
Empfindung, dass sich eine amputierte Gliedmaße verkürzt bzw. dass die meist distal gelegenen Phantomareale schrumpfen |
|
|
Prophylaxe und Th Phantomschmerz |
- frühe Regionalanästhesie - NMDA-Rez Blocker - Koanalgetika (z.B. Trizyklische Antidepressiva) - Spiegeltherapie |
|
|
Achsen des mainzer Stadiensystems der Schmerzchronifizierung |
Achse I: Zeitliche Aspekte des Schmerzes Achse II: Räumliche Aspekte des Schmerzes Achse III: Medikamenteneinnahmeverhalten Achse IV: Inanspruchnahme des Gesundheitswesens Die Punkte aus den einzelnen Achsen werden zu einem Score addiert und in drei Stadien eingeteilt |
|
|
Substanzen niedrig-potenter Opiate |
- Tramadol - Tilidin -Dihydrocodein (Schmerzmittel und Antitussivum) |
|
|
Gefahr für Magen-Darm-Ulzera verschiedener NSAR (Reihenfolge) |
Indometacin > Diclofenac > Ibuprofen > ASS |
|
|
Diclofenca und kardiovask. Risikopatienten |
Diclofenac ist inzwischen bei kardiovask. Risikopat. kontraindiziert!! |
|
|
Selektive COX-2 Hemmer (Coxibe) |
- weniger GI Nebenwirkungen
- hohes kardiovask. Risiko (Hemming der PGI2- Synthese im Endothel) - nur analgetisch und antiphlogistisch |
|
|
Flupirtin |
- zentral wirksames Nicht-Opiat Analgetikum und Spasmolytikum - stark hepatotoxisch - Anwendung beschränkt auf Fälle in denen andere nicht-Opiate KI sind! |
|
|
einziger irreversibler COX Hemmer |
ASS |
|
|
Wirkmechanismus Novalgin |
Reversible Hemmung der Cyclooxygenase + zentrale Effekte |
|
|
vervielfachung Ulkusrisiko NSAR und NSAR + Kortison |
NSAR: 5x NSAR + Glukokortikoide: 10-15x |
|
|
Samter-Trias = M. Widal |
Klassische Trias (Symptome meist zeitl. getrennt über mehrere Jahre) - ASS- oder NSAR-Unverträglichkeit - Polyposis nasi - Asthma bronchiale |
|
|
nicht-kardiotoxische NSAR |
ASS und Naproxen |
|
|
Wirkung v. nicht-Opiaten auf Duct. arteriosus im 3. trimenon |
Sowohl NSAR als auch Novalgin führen zum vorzeitigen Verschluss d. Ductus |
|
|
Prävention Reye-syndrom |
kein ASS bei Kindern mit fieberhaftem Infekt unter 15 Jahren |
|
|
Toxizitäts-/Letalitätsgrenzen Paracetamol |
- Hepatotoxizität ab 4g/d möglich - Letaldosis zwischen 12 und 20g (in Einzelfällen 7g) |
|
|
Schmerztherapie im aktuten Gichtanfall |
NSAR (z.B. Indometacin) |
|
|
Rezeptoraffinität Buprenorphin |
Buprenorphin hat die höchste Rez-Affinität aller an opioid-Rez. wirkenden Substanzen => keine Antagonisierung durch Naloxon möglich |
|
|
Kumulationsrisiko von Fentanyl-Derivanten |
Fentanyl > Sufentanyl > Alfentanyl > Remifentanyl |
|
|
Loperamid |
nicht ZNS gängiges Opiat => opstipierend und Erhöhung von Sphinktertonus |
|
|
Opiate und Juckreiz |
Opiate können über Freisetzung von Mediatoren Juckreiz induzieren
Th: H1-Blocker oder Naloxon |
|
|
Obduktionsbefund nach Opiat-Intox |
- hämorrhagisches Lungenödem
=> an Mund und Nase blutig-tingierter Schaumpilz und Abrinnspuren |
|
|
Pathogenese Rhabdomyolyse / Crush-Niere durch Opiat-Intox |
- Strecksubstanzen machen Lungenödem und Rhabdomyolyse - Kombi mit Stress + Liegetrauma => Verstärkung |
|
|
Zusammenhang SpO2 und pO2 |
SpO2 = 98% => pO2 = 100mmHg SpO2 = 90% => pO2 = 80mmHg SpO2 = 85% => pO2 = 60mmHg SpO2 < 85% => pO2 = 50mmHg |
|
|
Anionenlücke (Berechnung und Normwert) |
Anionenlücke = Na+ - (HCO3- + Cl-) Normbereich: 12 ± 4 mmol/l |
|
|
Bedeutung Anionenlücke |
- Abklärung einer metabolischen Azidose
normale Anionenlücke => Bicarbonatverlust
Vergrößerte Anionenlück => Additionsazidose (Laktat, Ketone, Alkohole, Urämie, Salicylate) |
|
|
Ursachen Rechtsverschiebung der O2-Bindungskurve |
- pCO2↑ - Temperatur↑ - pH↓ - 2,3-Bisphosphoglycerat↑ |
|
|
Größe des Volumeneffektes von Kristalloiden |
30 % |
|
|
Indikation PEG Sonde (zeitlich) |
Bei enteraler Ernährung >2-3 Wochen |
|
|
Art der post-OP parenteralen Ernährung |
Niedrigkalorische Infusionslösungen (KH, AS, E'lyte) Indikation: Nahrungskarenz vorraussichtlich < 7d |
|
|
Energiegehalt Basisnährstoffe |
1g Proteine ≈ 4kcal 1g Glukose ≈ 4kcal 1g Fett ≈ 9kcal (1kcal = 4 kJ) |
|
|
Grundbedarf gesunder vs kranker Mensch |
gesund: 20-25kcal/kg KG/d
krank: x1,25
in Akutphase eher etwas hypokalorisch ernähren |
|
|
Effekt eines Ek auf Hb |
1 EK = Anhebung des Hb um 1g/dl |
|
|
EK Transfusionsgrenzen |
6g/dl, unabhängig der Klinik => Empfohlen >6g/dl, kompensiert, keine Risikofaktoren => Nicht empfohlen 6-10g/dl, nicht kompensiert / 6-8g/dl, Risikofaktoren => Empfohlen |
|
|
Bedeutung des Rhesusfaktor bei Transfusion von FFPs |
bei FFPs muss der Rh NICHT mehr beachtet werden!! (Weil Spender mit sehr sehr hoher Wahrsch. keine Rh AK hat) |
|
|
Effekt auf Thrombozahl nach 1 TK |
Anstieg der Thrombos um 20-40/nl |
|
|
Indikationen TK-Transfusion |
massive Blutung / prä-OP : <50/nl vitale Bedrohung / sehr hoher Blutverlust: < 100/nl prophylaktisch (ohne Klinik): < 5-10/nl |
|
|
Effekt Antithrombin III (AT III) Substitution |
- Wirkverstärkung von Heparin! |
|
|
Effekt von EK / TK / FFP auf Blut-Kalzium |
Induktion einer Hypokalzämie durch zugefügtes Citrat (komplexiert das Kalzium) |
|
|
Nicht-hämolytische febrile Transfusionsreaktion |
- präformierte AK des Empfängers gegen Spender-Leukos - Zytokinfreisetzung aus Erys in älteren EKs |
|
|
Verzögerte hämolytische Reaktion (extravasale Hämolyse) |
- Wochen nach Transfusion - durch irreguläre Ak - Fieber, Ikterus, Anämie |
|
|
Aktuelle Indikation für Hypothermie nach Reanimation |
- Patienten, die nach einem Herzstillstand infolge Kammerflimmern - milde Hypothermiebehandlung für 12–24 Stunden erhalten (32–34°C Körperkerntemperatur)! |
|
|
Abstand Defi-Elektroden zu Herzschrittmacher-Aggregat |
8cm |
|
|
Joule-Wahl Defi |
Monophasisch: 360 Joule Biphasisch: 150-200 Joule beim ersten Schock (150-360 bei allen weiteren Schocks) Bei Kindern: Mono- und biphasisch: 4 Joule/kg KG |
|
|
Stadien des Volumenmangelschocks |
I: Blässe II: RRsys < 100mmHg II RRsys < 60mmHg |
|
|
physiologischer ZVD |
4-10cmH2O (= 3-8 mmHg). |
|
|
OPs mit hoher Freisetzung von Prothrombinaktivatoren => Gefahr einer DIC |
4Ps: - Pulmo - Prostata - Pankreas - Plazenta |
|
|
Früher, sensitiver parameter für DIC |
Abfall der Thrombos |
|
|
DIC und Heparinisierung |
-Heparinisierung in der Frühphase (vor Eintritt der maifesten Gerinnungsstörung) - Nach der DIC als sek. Prophylaxe KONTRAINDIZIERT während manifester DIC |
|
|
Schweregrade ARDS |
Kriterium = Horovitz-Quotient (paO2 7 FiO2) bei PEEP von min 5 leicht: 200- 300mmHg mittel: 100-200mmHg schwer: <100mmHg |
|
|
Ursache TRALI und Auslösende Transfusionsprodukte |
Ursache: Spender-AK gegen Empfänger-granulozyten Auslöser: v.a. FFPs und TKs |
|
|
Zeitfenster für Beginn einer TRALI |
direkt während Transfusion - 6h danach |
|
|
Grundlagen der lungenprotektiven Beatmung |
- niedrige Tidalvolumen dafür hohe Atemfrequenten - FiO2<50% - SpO2 mögl. >90% |
|
|
Intoxikationen die zu Rhabdomyolyse führen können |
- Kokain -Alkohol -CO |
|
|
Ursache Crush-Syndrom = Crush-Niere |
Myoglobin => nephrotoxisch! |
|
|
Therapie Crush-Niere |
- Volumengabe + forcierte Diurese (Spülen der Niere) Dazu Schleifendiuretika und ggf. Manitol (Mannitol ist hier nephroprotektiv) - Alkalisierung des Harns (verhindert das Ausfallen von CK/Myoglobin im sauren Millieu) |
|
|
Ursachen Postaggressionsstoffwechsel |
- Gewebeschaden - Schock - Narkose |
|
|
Phasen des Postaggressionsstoffwechsels |
- Verletzungsphase (Dauer: 2-3 Tage, evtl. länger): katabol
- Wendephase (Dauer: 2-3 Tage)
- Anabole Phase (Dauer: ca. 2-3 Wochen)
- Erholungsphase |
|
|
Deutung Stockstoffbilanz |
- positiv = mehr N wird aufgenommen => anabol - negativ mehr N wird Ausgeschieden => katabol (Abbau von Proteinen und Ausscheidung von N als Harnstoff) |
|
|
Th Postaggressionsstoffwechsel |
- hochkalorische, parenterale Ernährung - Flüssigkeit - Schmerztherapie / Sedierung |
|
|
klinische Unterscheidung Verbrennung 2a vs. 2b |
Nadelstichprobe => bei verminderter Sensibilität: 2b |
|
|
Indikation zur Intubation ab wie viel % verbrannter KOF |
Ab 30-40% verbrannter KOF |
|
|
Indikationen Verbrennungszentrum |
- 2. gradig 20% KOF / 3. gradig 10% KOF - Inhalationstrauma -spezielle Regionen verbrannt (hände / Genital...) |
|
|
Parkland-Baxter Formel |
Menge an Flüssigkeitssubstitution pro 24h bei Verbrennung 4ml x %KOF x kgKG |
|
|
ambulante Behandlugn Verbrennung bis 2a |
- Fettgaze -antiseptische Salbe -Analgetika |
|
|
Th Inhalationstrauma |
- frühzeitige Intubation und Beatmung mit 100% O2 für 24-48h! |
|
|
loco typico traumatische Aortenruptur |
Aortenisthmusbereich distal des Abgangs der linken A. subclavia auf Höhe des Ligamentum botalli (ca. 70%) |
|
|
Riesikoerhöhung für Spontanpneu durch Rauchen |
20x |
|
|
Ursachen sek. Pneu |
- COPD (Rauchen) - Pneumocystis jirovecii Pneumonie → Alveolitis, Kavernenbildung mit Ruptur- Mukoviszidose (zystische Fibrose) → Bronchiektasen mit obstruktivem Emphysem- Pulmonale Langerhans-Zell-Histiozytose (Histiozytosis X) → Zystenbildung mit - Ruptur- Lungentuberkulose- Aluminose - (sehr selte nMenstruations-Pneumothorax bei Endometriose) |
|
|
Def. innerer / äußerer Pneu |
Innerer Pneumothorax: Läsion der Lungenoberfläche Äußerer Pneumothorax: Läsion der Thoraxwand |
|
|
Rezidivwahrsch. Spontan-Pneu |
- ca 50% - genaue Einschätzung mittels CT |
|
|
Puntionsort Bülau Drainage |
3.-5.ICR
zw. vorderer und mittlerer Axillarlinie (safe triangle) dann Tunnellung nach kranial 1-2 Rippen |
|
|
OP Indikation Spannungspneu |
direkt bei Erstereignis |
|
|
Konzentrationsabhängige CO-Intox Symptome |
30% CO-Hb => Kirschrote Hautfarbe (klassisch), kardiale Beschwerden, ZNS-Störungen bis Bewusstlosigkeit 60% CO-Hb: bewusstlos, TOd innerhalb Stunden |
|
|
Autopsiebefunde CO-Vergiftung |
Hellrote Totenflecken, lachsrote Färbung der Muskulatur |
|
|
Konz. Abhängige Symptome CO2-Intox |
Ab 5%: Kopfschmerzen, Schwindel, Tachykardie, Luftnot, Schläfrigkeit, Verwirrung Ab 8% Zittern, Schwitzen, Hörverminderung, Ohnmacht, Atemdepression, AtemstillstandNach ca. 30 bis 60 min tödlich |
|
|
Ursache Mediastinalflattern |
äußeres offenes Thoraxtrauma |
|
|
Th postoperatives shivering |
zunächst erwärmen! außerdem:
1. Wahl: Clonidin oder Pethidin (Opiat)
2. Wahl: Physostigmin oder Tramadol |

